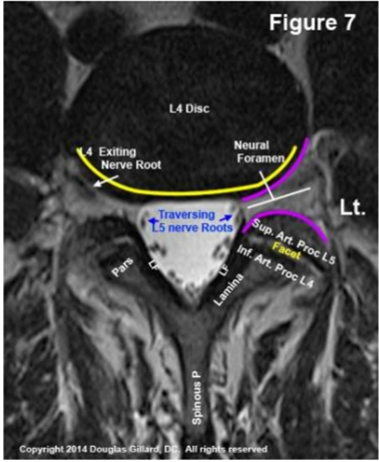
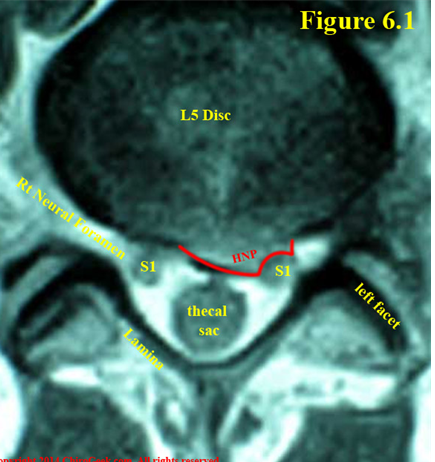
THOÁT VỊ ĐĨA ĐỆM THẮT LƯNG / BỆNH LÝ RỄ THẦN KINH
ĐĨA ĐỆM
Chức năng của đĩa đệm là giúp cột sống ổn định khi di chuyển, giúp nâng đỡ và phân bố lực khi đi lại.
GIẢI PHẪU HỌC
Bao xơ (annulus fibrosus): cấu tạo bởi dây chằng nhiều lớp mỏng bao quanh chu vi của khoang liên đốt. Gắn vào sụn của đĩa tận (end plate) và vòng quanh mỏm xương. Các lớp trộn lẫn nhau ở trung tâm.
Nhân nhầy (nucleus pulposus): là phần trung tâm của đĩa đệm, chứa gelatin dạng sợi có đặc tính ưa nước. Là dấu tích còn lại của tế bào nâng đỡ cột sống (notocord).
Mâm sụn: (cartilage end plate) là hai tấm sụn hyaline, gắn chặt vào phần trung tâm của hai mặt trên và mặt dưới của hai thân đốt sống liền kề. Mặt kia của mâm sụn gắn vào nhân nhầy và vòng sợi. Mâm sụn có các lỗ nhỏ giống như lỗ sàng có tác dụng nuôi dưỡng đĩa đệm (theo kiểu khuếch tán) và bảo vệ đĩa đệm khỏi bị nhiễm vi khuẩn từ xương đi tới (hình 1).
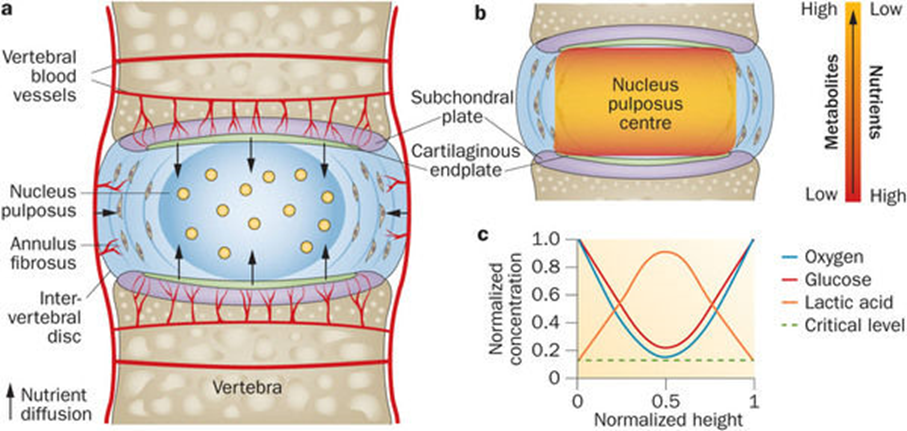
Hình 1. Giải phẫu học và nuôi dưỡng đĩa đệm (nguồn: nature.com)
THOÁT VỊ ĐĨA ĐỆM THẮT LƯNG VÀ BỆNH LÝ RỄ THẦN KINH THẮT LƯNG
1.ĐẠI CƯƠNG
-Bệnh lý rễ thần kinh: đau và/hoặc thay đổi cảm giác chủ quan (tê cóng, đau nhói…) ở vùng phân bố khoanh da của rễ thần kinh, có thể kèm yếu và thay đổi phản xạ của cơ chi phối bởi dây thần kinh đó
-Thoát vị đĩa đệm điển hình bệnh lý rễ ở rễ thần kinh thoát ra ở tầng bên dưới
-Khối thoát vị lớn có thể gây ra hội chứng chùm đuôi ngựa (cấp cứu y khoa). Triệu chứng điển hình: mất cảm giác đáy chậu, bí tiểu, yếu chi dưới
-Phần lớn bệnh nhân đáp ứng tốt điều trị bảo tồn cũng như với phẫu thuật, nên bắt đầu thử điều trị bảo tồn cho đa số trường hợp.
-Chỉ định phẫu thuật: hội chứng chùm đuôi ngựa, triệu chứng tiến triển hoặc khiếm khuyết thần kinh tiến triển cho dù đã điều trị bảo tồn, hoặc đau rễ dữ dội >= 6 tuần.
2.SINH LÝ BỆNH
Đĩa đệm có thể trải qua thoái hóa; khô đĩa đệm và xơ hóa dẫn đến nứt và rách, dẫn đến tăng nguy cơ thoát vị chất liệu đĩa ra ngoài giới hạn bình thường của khoảng gian đốt sống.
Thoát vị đĩa đệm trải qua 4 giai đoạn (hình 2):
-Giai đoạn I: phồng đĩa đệm (normal bulge), vòng sợi chưa bị rách hết, nhân nhày vẫn còn nằm trong vòng sợi nhưng lệch vị trí.
-Giai đoạn II: lồi đĩa đệm (protrusion or prolapse), khối thoát vị đã xé rách vòng sợi nhưng còn nằm ở trước dây chằng dọc sau.
-Giai đoạn III: thoát vị thực thụ (extrusion), khối thoát vị đã chui qua dây chằng dọc sau, nhưng còn dính liền với phần nhân nhầy nằm phía trước.
-Giai đoạn 4: thoát vị đĩa đệm có mảnh rời (sequestration), khối thoát vị tách rời khỏi phần đĩa đệm nằm trước dây chằng dọc sau
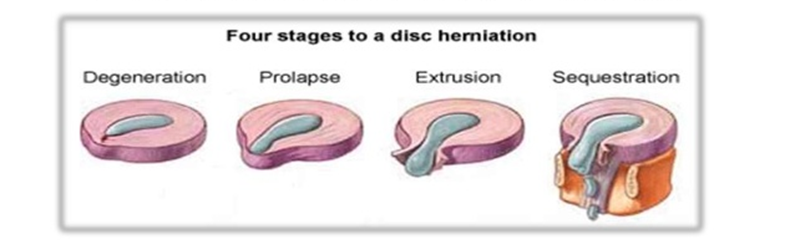
Hình 2. Các giai đoạn dẫn đến thoát vị đĩa đệm
Thoát vị đĩa đệm có thể chèn một hoặc nhiều rể, gây ra bệnh lý rễ thần kinh thắt lưng hoặc hội chứng chùm đuôi ngựa (ít gặp hơn).
3.KHU VỰC THOÁT VỊ
Thoát vị trung tâm và cạnh giữa
Dây chằng dọc sau là dây chằng mạnh nhất ở đường giữa, và bao xơ sau bên có thể chịu đựng sức nặng không cân đối gây ra bởi trọng lực bên trên. Điều này giải thích tại sao đa số thoát vị đĩa đệm thắt lưng (HLD) xảy ra ở phía sau, hơi lệch sang một bên trong ống tủy trung tâm hoặc trong khu vực dưới khớp như minh họa ở Hình 3. Ở cột sống thắt lưng, điển hình khối thoát vị sẽ chèn ép rễ thần kinh trên đường đi ra (nghĩa là, dây thần kinh đi vào ngách bên ngay trước khi thoát ra khỏi lổ liên hợp của tầng bên dưới).
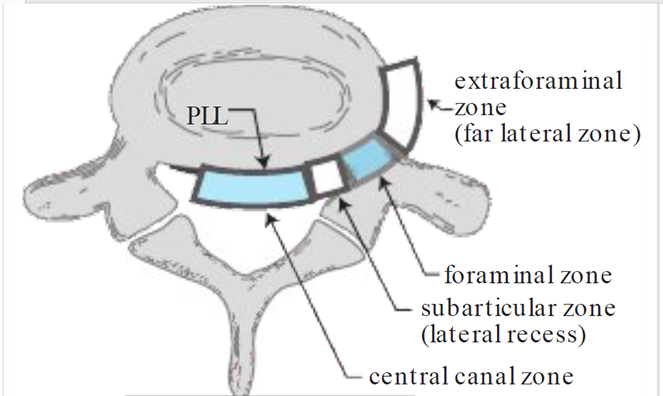
Thoát vị xa bên
Thoát vị đĩa đệm có thể xảy ra ở khu vực lổ liên hợp, chèn ép rễ thần kinh đi ra khỏi lổ liên hợp ở tầng đó.
Thoát vị đĩa đệm ở khu vực ngoài lổ liên hợp thình thoảng liên quan đến rễ thần kinh thoát ra ở tầng đó, tuy nhiên TVDD ở đây và những thoát vị phía trước cột sống có thể không dẫn đến sự chèn ép rễ thần kinh nào.
4.CÁC THỂ THOÁT VỊ ĐĨA ĐỆM KHÁC
-Thoát vị đĩa đệm vào thân sống: Còn gọi là thoát vị Shmorl
-Thoát vị đĩa đệm vào trong màng cứng
-Gãy rìa: Chấn thương gây tách rời một mảnh xương từ bờ của vòng mấu thân sống (vertebral ring apophysis) tại vị trí bám của vòng xơ. Có thể đi kèm HLD.
5.ĐẶC ĐIỂM BỆNH SỬ
-Triệu chứng có thể bắt đầu với đau lưng, sau vài ngày hoặc tuần dần dần chuyển qua hoặc đôi khi đột ngột chuyển sang đau theo rễ, và thường kèm với giảm đau lưng
-Yếu tố thúc đẩy: Có các yếu tố khác nhau được cho là nguyên nhân thúc đẩy nhưng hiếm khi xác định được một cách chắc chắn
-Đau giảm khi gập gối và đùi (ví dụ nằm ngửa và đặt gối dưới đầu gối)
-Bệnh nhân nói chung tránh hoạt động quá mức, tuy nhiên, giữ một tư thế (ngồi, đứng, hoặc nằm) quá lâu có thể làm nặng hơn cơn đau, đôi khi cần thay đổi tư thế mỗi vài phút đến 10-20 phút. Điều này khác với đau quằn quại liên tục, ví dụ như trong đau do tắc nghẽn niệu quản.
-Đau tăng khi ho, hắt hơi hoặc rặn khi đại tiện. Xảy ra ở 87% bệnh nhân bị HLD trong một nghiên cứu
-Triệu chứng bàng quang: Tỷ lệ rối loạn đi tiểu khoảng 1-18%. Phổ biến nhất: khó tiểu, rặn, hoặc bí tiểu. Giảm cảm giác bàng quang có thể là biểu hiện sớm nhất.
Nguyên nhân có thể do mất cảm giác, hoặc gián đoạn không hoàn toàn sợi phó giao cảm trước hạch. Sau đó, thường thấy các triệu chứng kích thích như đi tiểu gấp (urinary urgency), tăng số lần đi tiểu (kể cả tiểu đêm), tăng thể tích tồn dư. Ít phổ biến hơn: đái dầm, và tiểu không tự chủ nhỏ giọt; chú ý: bí tiểu rõ có thể là triệu chứng của hội chứng chùm đuôi ngựa. Thỉnh thoảng HLD có thể chỉ biểu hiện với triệu chứng bàng quang và triệu chứng này cải thiện sau mổ. Lấy đĩa đệm có thể cải thiện chức năng bàng quang, nhưng không thể đảm bảo điều này.
Đau thắt lưng tự nó chỉ là biểu hiện thứ yếu (chỉ 1% bệnh nhân đau thắt lưng cấp có biểu hiện đau thần kinh tọa), khi triệu chứng đau lưng là triệu chứng duy nhất thì nên tìm những nguyên nhân khác gây đau (xem bài Đau thắt lưng và Bệnh lý rễ thần kinh). Đau thần kinh tọa có độ nhạy cao với bệnh thoát vị đĩa đệm thắt lưng, chỉ có 1/1000 thoát vị đĩa đệm thắt lưng gây triệu chứng lâm sàng mà không gây đau thần kinh tọa. Ngoại trừ trường hợp thoát vị đĩa đệm trung tâm có thể gây triệu chứng của hẹp ống sống thắt lưng (ví dụ như đi cách hồi do thần kinh) hay hội chứng chùm đuôi ngựa.
6.DẤU HIỆU CỦA BỆNH LÝ RỄ
Chèn ép rễ thần kinh gây ra các dấu chứng và triệu chứng với các mức độ khác nhau. Hội chứng đặc trưng được mô tả đối với các rễ thần kinh thường bị chèn ép nhất; xem Hội chứng rễ thần kinh dưới đây.
Trong một nghiên cứu trên các bệnh nhân được giới thiệu đến phòng khám ngoại thần kinh vì đau lan xuống chân, ghi nhận có 28% liệt chi dưới (nhưng chỉ 12% than phiền vấn đề yếu chi này), 45% có rối loạn cảm giác, 51% có thay đổi phản xạ gân xương.
Dấu hiệu gợi ý chèn ép rễ bao gồm:
Dấu hiệu/triệu chứng bệnh lý rễ thần kinh:
A.Đau lan xuống chi dưới.
B.Vận động yếu.
C.Thay đổi cảm giác theo khoanh cảm giác da.
D.Thay đổi phản xạ gân xương: yếu tố tâm lý có thể ảnh hưởng đến sự cân xứng
Dấu hiệu căng rễ thần kinh, nghiệm pháp Lasègue (+).
Nhạy cảm đau khi ấn dọc đường đi của dây thần kinh.
Bảng 1: Độ nhạy và độ đặc hiệu của dấu hiệu lâm sàng ở bệnh nhân thoát vị đĩa đệm thắt lưng có đau thần kinh tọa.
| Dấu hiệu | Biểu hiện | Độ nhạy | Độ đặc hiệu |
| Lasègue cùng bên | (+) khi đau xuất hiện nâng < 600 | 0,80 | 0,40 |
| Lasègue chéo | Gây đau chân đối bên | 0,25 | 0,90 |
| Giảm phản xạ gân gót | Thường thoát vị đĩa đệm tầng L5S1 (mất phản xạ hoàn toàn: tăng độ đặc hiệu) | 0,50 | 0,60 |
| Mất cảm giác | Mất cảm giác vùng da ít có giá trị định khu tầng thoát vị đĩa đệm | 0,50 | 0,50 |
| Giảm phản xạ gân gối | Gợi ý thoát vị đĩa đệm thắt lưng cao | 0,50 | Không ghi nhận |
| YẾU CƠ | |||
| Duỗi gối (cơ tứ đầu đùi) | Thường thoát vị đĩa đệm L3-4 | < 0,01 | 0,99 |
| Gập lưng cổ chân (cơ chày trước) | Thường thoát vị đĩa đệm L4-5 | 0,35 | 0,70` |
| Gập lòng cổ chân (cơ bụng chân) | Thường thoát vị đĩa đệm L5S1 | 0,06 | 0,95 |
| Cơ duỗi ngón cái (cơ duỗi ngón cái dài) | Thoát vị đĩa đệm L5S1 60%, L4-5 30% | 0,50 | 0,70 |
Dấu hiệu căng rễ thần kinh: bao gồm:
1/. Nghiệm pháp Lasègue hay còn gọi là nghiệm pháp nâng chân duỗi thẳng (Straight Leg Raising-SLR), giúp phân biệt với đau do bệnh lý khớp háng. Thực hiện: bệnh nhân nằm ngửa, nâng gót chân từ từ trong tư thế duỗi gối cho đến khi đau xuất hiện (thường dưới 600 , căng rễ thần kinh ít tăng khi bắt đầu quá góc này). Nghiệm pháp dương tính khi bệnh nhân than đau chân hay dị cảm ở vùng phân bố của dây thần kinh (chỉ đau lưng không thì không đủ tiêu chuẩn). Bệnh nhân có thể duỗi háng (nhấc mông lên khỏi mặt giường) để làm giảm góc. Mặc dù không thuộc nghiệm pháp Lasègue, gập lưng bàn chân khi làm test Lasègue thường làm tăng mức độ đau do chèn ép rễ thần kinh. Nghiệm pháp nhạy SLR trước hết làm căng rễ L5 và S1, rễ L4 ít hơn, và rất ít đối với những rễ thần kinh thắt lưng cao hơn. Nghiệm pháp Lasègue (+) ở 83% bệnh nhân bị chèn ép rễ thần kinh( khả năng (+) nhiều hơn ở bệnh nhân trẻ < 30 tuổi bị HLD). Có thể (+) ở bệnh lý đám rối thắt lưng- cùng. Chú ý: gấp cả hai đùi kèm duỗi gối (“ngồi dài” hoặc ngồi duỗi gối) có thể dễ chịu hơn khi chỉ gấp đùi bên có triệu chứng.
2/. Nghiệm pháp dồn nén (cram test): bệnh nhân nằm ngửa, nâng chân đau với gối gấp nhẹ, sau đó duỗi gối ra. Kết quả tương tự nghiệm pháp Lasègue.
3/. Nghiệm pháp Fajersztajn (nghiệm pháp Lasègue chéo): nâng chân không đau gây đau chân đối bên (góc nâng chân thường cao hơn góc nâng chân bên đau). Nghiệm pháp có độ đặc hiệu cao nhưng ít nhạy hơn nghiệm pháp Lasègue (97% bệnh nhân được phẫu thuật có dấu hiệu này có thoát vị đĩa đệm trong mổ). Có thể liên quan với thoát vị đĩa đệm trung tâm nhiều hơn.
4/. Nghiệm pháp căng đùi, còn gọi là nghiệm pháp nâng thẳng chân ngược: bệnh nhân nằm sấp, người khám đặt tay vào hố khoeo, gối gập tối đa, nâng đùi lên. Nghiệm pháp (+) khi có biểu hiện đau ở đùi, thường (+) với chèn ép rễ L2, L3 hay L4 (thoát vị đĩa đệm thắt lưng cao) hay thoát vị đĩa đệm xa-ngoài (nghiệm pháp cũng (+) ở bệnh nhân bị tụ máu cơ thắt lưng chậu hay bệnh lý thần kinh đùi do tiểu đường). Ở những bệnh nhân này thì nghiệm pháp Lasègue thường (-) (do rễ L5 và S1 không bị chèn ép).
Những nghiệm pháp khác giúp đánh giá bệnh lý rễ thần kinh thắt lưng:
1/. Nghiệm pháp Patrick (còn gọi là nghiệm pháp FABER- Flexion Abduction External-Rotation): là nghiệm pháp vận động khớp háng. Thực hiện: gấp háng và gối, mắt cá ngoài đặt lên gối bên kia. Gối bên đau được đè nhẹ nhàng xuống bàn khám. Động tác này gây căng khớp háng nhưng không chèn ép rễ thần kinh, nghiệm pháp (+) rõ rệt khi có bệnh lý khớp háng (ví dụ như viêm bao hoạt dịch mấu chuyển), viêm xương cùng-chậu, đau thắt lưng cơ học.
2/. Dấu Trendelenburg: người khám đứng sau quan sát khung chậu từ phía sau trong lúc bệnh nhân đang đứng và từ từ nhấc 1 chân lên. Bình thường khung chậu cân đối hai bên. Nghiệm pháp (+) khi khung chậu bị xoay xuống dưới về phía chân nâng lên, chứng tỏ cơ khép đùi đối bên bị yếu (chủ yếu do rễ L5 chi phối).
3/. Cơ khép chéo: khi thực hiện phản xạ gối thì cơ khép đùi đối bên co lại. Trường hợp phản xạ gối cùng bên tăng hoạt động có thể chứng tỏ có tổn thương neuron vận động cao. Trường hợp phản xạ gối cùng bên giảm, chứng tỏ rễ thần kinh bị kích thích.
NHỮNG HỘI CHỨNG RỄ THẦN KINH:
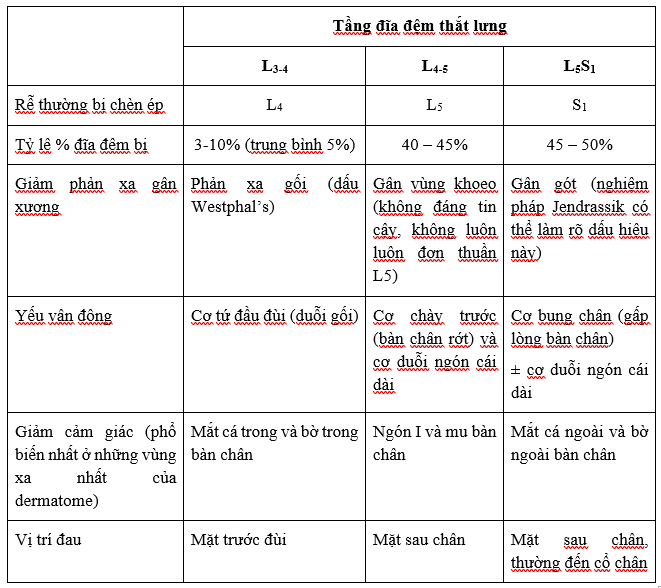
Được ghi nhận ở bảng bên dưới, khối thoát vị thường không chèn rễ chui ra ở khoảng liên đốt mà chèn rễ thần kinh chui ra qua lỗ liên hợp bên dưới một tầng (ví dụ thoát vị đĩa đệm L5S1 chèn rễ S1). Do đó gây ra hội chứng rễ thần kinh thắt lưng điển hình thể hiện ở bảng 2.
Đặc điểm giải phẫu quan trọng ở bệnh lý đĩa đệm thắt lưng (hình 4):
- Ở vùng thắt lưng, rễ thần kinh thoát ra bên dưới và sát với chân cung của đốt sống cùng tên
- Khoảng gian đốt sống nằm dưới chân cung
- Không phải tất cả các bệnh nhân có 5 đốt sống thắt lưng
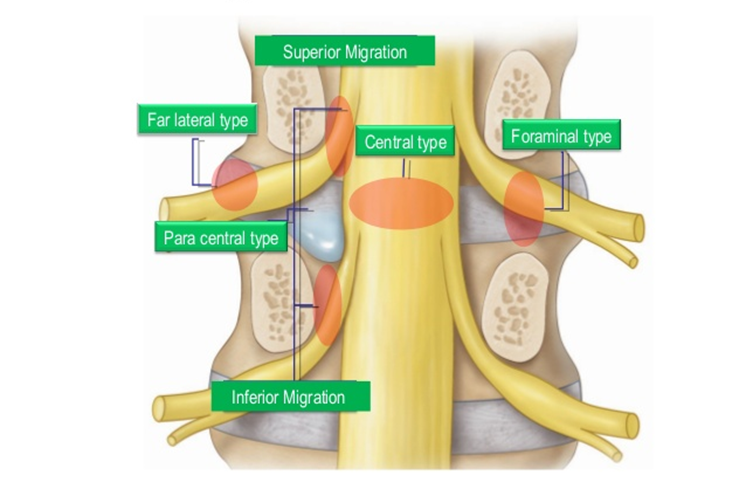
Hình 4. Các kiểu thoát vị đĩa đệm và sự chèn ép rễ thần kinh (nguồn: operativeneurosurgery.com)
Bảng 2: Các hội chứng đĩa đệm thắt lưng.
XÉT NGHIỆM HÌNH ẢNH HỌC
Xem ở Bài đau thắt lưng và bệnh lý rễ thần kinh. 70% khối thoát vị di chuyển xuống dưới
Hình 5. Lát cắt axial trên phim MRI qua đĩa đệm bình thường (A) và
thoát vị đĩa đệm L5-S1 trái (B)
ĐIỀU TRỊ BẢO TỒN
Xem điều trị bảo tồn trong bài Đau thắt lưng và bệnh lý rễ thần kinh.
ĐIỀU TRỊ NGOẠI KHOA
CHỈ ĐỊNH:
Không thể xác định được yếu tố tiên lượng bệnh nhân nào sẽ tự cải thiện và bệnh nhân nào phẫu thuật sẽ tốt hơn.
Chỉ định phẫu thuật ở bệnh nhân có hình ảnh thoát vị đĩa đệm trên hình ảnh học và tương thích với bệnh sử và lâm sàng:
1/. Điều trị nội khoa không hiệu quả: > 85% bệnh nhân thoát vị đĩa đệm thắt lưng cấp sẽ cải thiện với điều trị nội khoa trong 6 tuần (trung bình) (70% cải thiện trong 4 tuần). Đa số nhà lâm sàng ủng hộ việc đợi 5-8 tuần kể từ khi khởi phát biểu hiện bệnh lý rễ thần kinh trước khi xem xét chỉ định phẫu thuật.
2/. “Phẫu thuật cấp cứu”: (nghĩa là trước khi 5-8 tuần trôi qua). Chỉ định:
A.Hội chứng chùm đuôi ngựa (xem chi tiết bên dưới).
B.Khiếm khuyết vận động tiến triển (ví dụ bàn chân rớt). Lưu ý: trường hợp không rõ thời gian bị liệt nên cân nhắc chỉ định phẫu thuật (không có một nghiên cứu nào chỉ ra rằng khiếm khuyết vận động sẽ giảm đi ở bệnh nhân được phẫu thuật có dấu hiệu này). Tuy nhiên, yếu cấp hay liệt đang tiến triển thì phải phẫu thuật giải áp nhanh chóng.
C.Phẫu thuật “khẩn cấp” được chỉ định ở bệnh nhân đau không thể chịu được mặc dù đã dùng thuốc giảm đau gây nghiện đủ liều.
3/. Ở những bệnh nhân không muốn đầu tư thời gian vào điều trị nội khoa và đề nghị phẫu thuật nếu có thể.
Hội chứng chùm đuôi ngựa
Tình trạng này xảy ra do rối loạn chức năng các dây thần kinh thắt lưng và cùng trong ống sống thắt lưng, thường do sự chèn ép lên chùm đuôi ngựa (bó rễ thần kinh bên dưới chóp tủy xuất phát từ phình tủy thắt lưng và chóp tủy).
Dấu hiệu lâm sàng
1/. Rối loạn cơ vòng:
A.Ứ đọng nước tiểu: là dấu hiệu phổ biến nhất, độ nhạy là 90%. Để đánh giá: cho bệnh nhân đi tiểu và kiểm tra nước tiểu tồn dư bằng cách đặt sonde tiểu hoặc siêu âm. Ở bệnh nhân không có ứ đọng nước tiểu chỉ có 1/1000 bệnh nhân có hội chứng chùm đuôi ngựa. Xét nghiệm đo trương lực bàng quang thấy trương lực giảm, giảm cảm giác và tăng dung tích chứa nước tiểu.
B.Tiểu và/hoặc tiêu không tự chủ: vài bệnh nhân bị ứ đọng nước tiểu có tiểu không tự chủ quá mức.
C.Trương lực cơ vòng hậu môn giảm: gặp 60 – 80% trường hợp.
2/. “Mất cảm giác vùng hội âm”: là khiếm khuyết cảm giác hay gặp nhất. Bao gồm: vùng hậu môn, cơ quan sinh dục, đáy chậu, mông, phía sau-trên đùi. Độ nhạy 75%. Nếu mất toàn bộ cảm giác vùng đáy chậu xảy ra thì bệnh nhân có khả năng bị liệt bàng quang vĩnh viễn.
3/. Yếu 2 chi dưới thường do ảnh hưởng đến nhiều rễ thần kinh (nếu không điều trị có thể tiến triển đến liệt 2 chi dưới).
4/. Đau thắt lưng và/hoặc đau thần kinh tọa (thường đau thần kinh tọa hai bên, có thể một bên hay không đau, tiên lượng xấu nếu đau hai bên hay không đau).
5/. Phản xạ gân gót (-) hai bên.
6/. Rối loạn chức năng tình dục (thường phát hiện trễ).
Nguyên nhân:
- Chèn ép chùm đuôi ngựa
a)Khối thoát vị đĩa đệm thắt lưng lớn.
b)U:
-U chèn ép: ung thư di căn đến cột sống và lan đến ngoài màng cứng tủy.
-Lymphoma tế bào B: di căn theo đường máu nhưng không tạo một khối. Thường có biểu hiện ở hệ thần kinh trung ương: hội chứng chùm đuôi ngựa, sa sút trí tuệ. MRI: màng não bắt thuốc, có tế bào lympho ác tính trong dịch não tủy.
c)Mảnh mỡ tự do sau mổ đĩa đệm
d)Chấn thương: Mảnh vỡ chèn ép chùm đuôi ngựa
e)Máu tụ ngoài màng cứng tủy sống. - Nhiễm khuẩn: có thể gây khiếm khuyết thần kinh do:
a)Chèn ép: Điển hình là áp xe ngoài màng cứng biến chứng viêm đĩa đệm hoặc viêm xương tủy xương đốt sống
b)Nhiễm khuẩn huyết khối tĩnh mạch cục bộ gây thiếu máu nuôi. Tiên lượng xấu vì phẫu thuật giải ép không thể sửa chữa cơ chế này.
- Bệnh lý thần kinh
a) Thiếu máu
b)Viêm
4.Viêm cột sống dính khớp: nguyên nhân thường không rõ
- Bệnh lý thần kinh
Hội chứng chùm đuôi ngựa do thoát vị đĩa đệm thắt lưng:
Do khối thoát vị lớn, thường ở đường giữa, hay gặp nhất ở tầng L4-5, thường xảy ra ở bệnh nhân có sẵn tình trạng bất thường trước đó (ví dụ như: hẹp ống sống, dị tật tủy bám thấp..).
Tần suất:
- 0,04% ở tất cả bệnh nhân đau thắt lưng.
- 1-2% bệnh nhân thoát vị đĩa đệm được phẫu thuật.
Tiến triển:
Diễn tiến từ từ (ít gặp) hay cấp tính (nhóm cấp tính có tiên lượng xấu, đặc biệt là vấn đề hồi phục chức năng bàng quang, chỉ hồi phục 50% bệnh nhân). Chia làm 3 nhóm:
- Nhóm 1: triệu chứng chèn ép chùm đuôi ngựa đột ngột mà không có đau thắt lưng trước đó.
- Nhóm 2: bệnh nhân có tiền căn đau thắt lưng và đau thần kinh tọa tái đi tái lại, sau đó biểu hiện chèn ép chùm đuôi ngựa “cấp tính”.
- Nhóm 3: bệnh nhân đau thắt lưng và đau thần kinh tọa hai bên, sau đó biểu hiện chèn ép chùm đuôi ngựa.
Phương pháp phẫu thuật: Một số đề nghị cắt bản sống hai bên (nhưng không bắt buộc). Đôi khi, đĩa đệm ở đường giữa rất căng nên khó lấy, có thể lấy đĩa đệm xuyên qua màng cứng.
Thời điểm phẫu thuật lấy nhân đệm ở bệnh nhân bị hội chứng chùm đuôi ngựa: chưa thống nhất, là điểm tranh cãi ở nhiều cuộc kiện tụng tại tòa án. Cho dù các báo cáo trước đây nhấn mạnh giải ép nhanh chóng, các báo cáo thấy rằng không có mối liên hệ giữa thời điểm phẫu thuật sau khi xuất hiện hội chứng và sự hồi phục chức năng. Có một số chứng cứ ủng hộ việc phẫu thuật trong vòng 48 giờ (mặc dù phẫu thuật trong vòng 24 giờ là mong muốn nhưng không có chứng cứ có ý nghĩa thống kê chứng minh việc trì hoãn đến 48 giờ là có hại).
CÁC PHƯƠNG PHÁP PHẪU THUẬT BỆNH LÝ RỄ THẦN KINH THẮT LƯNG
Khi đã quyết định điều trị ngoại khoa, có các phương pháp sau:
1/. Phẫu thuật qua ống sống (Trans-canal approaches):
A. Phẫu thuật hở: Cắt bản sống và lấy nhân đệm qua mổ hở: 65 – 85% trường hợp ghi nhận không đau thần kinh tọa sau 1 năm so với 36% nếu điều trị bảo tồn. Kết quả dài hạn (>1 năm) là tương tự. 10% bệnh nhân mổ lại trong năm đầu tiên.
B.“Lấy nhân đệm vi phẫu”: tương tự phẫu thuật hở chuẩn nhưng đường mổ nhỏ hơn. Ưu điểm: thẩm mỹ, thời gian nằm viện ngắn, ít mất máu. Tuy nhiên đôi khi khó khăn hơn để lấy một số mảnh vỡ. Hiệu quả nói chung tương tự mổ hở chuẩn.
C. Lấy bỏ mảnh thoát vị: Chỉ lấy bỏ khối thoát vị mà không đi vào khoang đĩa đệm để lấy đĩa đệm.
2/. Thủ thuật trong đĩa đệm: Xem chi tiết ở dưới.
Một số kỹ thuật đã được phát triển để điều trị HLD bằng cách tạo khoảng trống bên trong đĩa đệm. Một vài kỹ thuật đã bị bỏ vì nhiều lý do khác nhau
A.Hóa tiêu nhân đệm: dùng chymopapain để làm tiêu nhân đệm bằng enzyme (hiện nay không còn sử dụng).
B.Lấy đĩa đệm thắt lưng qua da tự động: dùng máy nucleotome để lấy nhân đệm.
C.Lấy đĩa đệm bằng phẫu thuật nội soi qua da (IDET hoặc IDTA).
D.Liệu pháp nội nhiệt trong đĩa đệm (intradiscal endothermal therapy)
E.Giảm áp đĩa đệm bằng laser.
Phương pháp hóa tiêu nhân đệm:
Dùng chymopapain tiêm vào trong đĩa đệm. Hiệu quả hơn so với tiêm giả dược.
Nguy cơ: biến chứng nguy hiểm nhất là sốc phản vệ (có thể gây tử vong), cần phải thử test trước khi thực hiện. Biến chứng khác: viêm đĩa đệm, tổn thương mạch máu, thần kinh, viêm tắc tĩnh mạch, viêm tủy cắt ngang…
Hiện phương pháp này không còn sử dụng
Phẫu thuật trong đĩa đệm (Intradiscal Surgical Produres-ISPs):
ISPs là một trong những thủ thuật tranh cãi nhất đối với phẫu thuật cột sống thắt lưng. Lợi ích về lý thuyết là tránh được sẹo ngoài màng cứng, đường mổ nhỏ hơn và thậm chí chỉ là một lổ đâm kim. Điều này cũng nhằm mục đích để giảm đau sau mổ và thời gian nằm viện. ISPs hướng đến lấy bỏ nhân nhầy từ trung tâm của đĩa đệm (nơi không gây ra triệu chứng) và nhờ vào việc làm giảm áp trong đĩa đệm để giảm sự chèn ép của khối thoát vị lên rễ thần kinh. Chỉ có 10 – 15% bệnh nhân có chỉ định phẫu thuật đĩa đệm được chọn làm ISPs. ISPs được tiến hành với gây tê tại chỗ, mục đích cho phép bệnh nhân báo được rễ thần kinh gây đau, qua đó giúp xác định sự chèn ép lên rễ bằng dụng cụ phẫu thuật hoặc kim. Nói chung, phẫu thuật trong đĩa đệm vẫn chưa được khuyến cáo cho đến khi nào có được một nghiên cứu thử nghiệm vững chắc chứng minh tính hiệu quả.
Chỉ định tùy thuộc vào:
1.Loại thoát vị: chỉ thích hợp với loại thoát vị được chứa (“contained” disc herniation, nghĩa là: bờ ngoài của bao xơ còn nguyên vẹn).
2.Tầng thoát vị thích hợp: tốt nhất là thoát vị đĩa đệm L4L5. Tầng L3-4 cũng có thể được áp dụng. Thoát vị L5S1 khó thực hiện hơn vì cần dụng cụ gập góc và bị mào chậu cản trở.
3.Không nên làm nếu có thiếu sót thần kinh trầm trọng.
Kết quả: tỷ lệ thành công (bệnh nhân hết đau và trở lại công việc) là 37 – 75%.
Bao gồm các kỹ thuật:
Lấy nhân đệm qua da tự động: Còn gọi là tạo hình nhân đệm (neucleoplasty), dùng dao lấy nhân đệm (nucleotome) để lấy bỏ nhân nhầy từ trung tâm khoang đĩa đệm. Thành công chỉ đạt 37% sau một năm. Biến chứng: hội chứng chùm đuôi ngựa do đặt nucleotome không đúng. Ở nghiên cứu khác, nucleoplasty (kèm hoặc không IDET) đối với HLD cho thấy giảm đau một cách khiêm tốn vào thời điểm 9 tháng.
Giải áp đĩa đệm bằng laser: Đưa kim vào nhân đệm, nối kim với dây cáp quang học rồi dùng tia laser gây bỏng một lỗ ở trung tâm đĩa (có kèm hay không kèm hệ thống nội soi). The 2104 North American Spine Society Coverage Committee tuyên bố: Phẫu thuật cột sống bằng laser ở cổ hoặc thắt lưng KHÔNG được chỉ định vào thời điểm này. Do thiếu các thử nghiệm lâm sàng chất lượng cao liên quan đến phẫu thuật cột sống bằng laser ở cổ hoặc thắt lưng, không thể xác nhận nó như là một kỹ thuật bổ sung cho các kỹ thuật mổ hở, ít xâm lấn, hoặc mổ qua da”
Lấy nhân đệm bằng kỹ thuật nội soi qua da(Percutaneous Endoscopic Lumbar Discectomy-PELD): thích hợp chủ yếu với loại thoát vị đĩa đệm còn bọc (contained disc herniation), tuy nhiên một số trường hợp mảnh thoát vị nhỏ “không còn bọc” cũng được chỉ định. Chưa có nghiên cứu ngẫu nhiên lớn được thực hiện để so sánh kỹ thuật này với các kỹ thuật chuẩn đã được chấp nhận như mổ hở. Một nghiên cứu ngẫu nhiên so sánh kỹ thuật này với mổ hở ghi nhận: 326 bệnh nhân thoát vị đĩa đệm L4-5, chỉ có 8 bệnh nhân (2,4%) đáp ứng tiêu chuẩn nghiên cứu (chưa mổ lần nào, nội khoa thất bại, hình ảnh cho thấy lồi đĩa đệm (protrusion) được chụp đĩa đệm (discography) để loại trừ thủng đĩa (disc perforation)) được PELD. Trong 8 bệnh nhân chỉ có 3 bệnh nhân có kết quả tốt. Nghiên cứu trên không đủ để đánh giá kỹ thuật này.
Liệu pháp nội nhiệt tại đĩa đệm (Intradiscal endothermal therapy (IDET)): còn gọi là tạo hình vòng xơ bằng nhiệt điện trong đĩa đệm (intradiscal electrothermal annuloplasty-IDTA). Hiệu quả 23-60% bệnh nhân sau 1 năm điều trị các trường hợp “vỡ đĩa đệm bên trong” (các vết rách ở nhân đệm lan đến vòng xơ), mà được cho là nguyên nhân của 40% bệnh nhân đau thắt lưng mãn không rõ nguyên nhân.
ĐIỀU TRỊ HỖ TRỢ TRONG PHẪU THUẬT CẮT BẢN SỐNG THẮT LƯNG
Tiêm steroid ngoài màng cứng sau khi lấy nhân đệm:
Tiêm steroid ngoài màng cứng sau phẫu thuật thường quy đối với bệnh thoái hóa cột sống thắt lưng có thể giúp giảm đau sau mổ, thời gian nằm viện, và nguy cơ không quay trở lại làm việc sau 1 năm, nhưng phần lớn các bằng chứng này đến từ các nghiên cứu không sử dụng các phương pháp đánh giá được phê chuẩn, thiên về kết quả tích cực, và cần tiến hành thêm nghiên cứu để đánh giá hiệu quả của phương pháp. Trong một nghiên cứu không ngẫu nhiên hóa về việc dùng steroid ngoài màng cứng (methyl prednisolone) bằng cách tưới rửa túi cùng (thecal sac) và rễ thần kinh sau khi lấy nhân đệm và trước khi đóng vết mổ thì không có bằng chứng có ích có ý nghĩa thống kê về việc dùng thuốc giảm đau sau mổ, thời gian nằm viện và thời gian trở lại công việc. Tuy nhiên, việc kết hợp steroid đường toàn thân lúc bắt đầu phẫu thuật (methyl prednisolone) với tẩm nhuộm 30ml Bipuvicaine 0,25% (Marcain) vào cơ cạnh sống lúc mở da và đóng vết mổ thì giảm thời gian nằm viện và giảm sử dụng thuốc giảm đau gây nghiện hậu phẫu.
Các phương pháp làm giảm tạo sẹo gây dính:
Ghép mỡ tự do ngoài màng cứng: việc sử dụng mảnh ghép mỡ tự do tự thân vào khoang ngoài màng cứng đã được thực hiện nhằm giảm sự tạo sẹo ngoài màng cứng gây dính rễ. Ý kiến về tính hiệu quả còn bàn cãi, một số người cho là có ích, một số khác cho là tạo sẹo trầm trọng hơn. Ở một số bệnh nhân, mổ lại sau nhiều năm không tìm thấy mảnh ghép. Mảnh ghép mỡ hiếm khi gây ra chèn ép rễ hay hội chứng chùm đuôi ngựa trong vài ngày đầu sau mổ, có một trường hợp gây ra chèn ép rễ sau 6 năm được ghi nhận.
Vật liệu khác: sử dụng màng phim (barrier film) hay chất gel. Có nhiều sản phẩm trên thị trường, chưa thấy đem lại lợi ích.
NGUY CƠ CỦA PHẪU THUẬT CẮT BẢN SỐNG THẮT LƯNG
Tỷ lệ tử vong là 0,06% thường do nhiễm trùng huyết, nhồi máu cơ tim, hoặc thuyết tắc mạch phổi… Tỷ lệ biến chứng rất khó xác định một cách chính xác.
Biến chứng thường gặp:
1/. Nhiễm trùng:
A.Nhiễm trùng vết mổ nông: 0,9 – 5% (nguy cơ tăng theo lứa tuổi, dùng steroid kéo dài, béo phì, tác nhân hay gặp S. aureus).
B.Nhiễm trùng sâu < 1%.
2/. Khiếm khuyết vận động tăng thêm: 1 – 8 % (một số chỉ thoáng qua).
3/. Rách màng cứng: 0,3 – 13% (18% ở lần mổ lại). Di chứng có thể có được ghi nhận ở bảng 3.
-Dò dịch não tủy (dò ra ngoài): nguy cơ dò dịch não tủy cần phải mổ lại để vá là 0,1%.
-Giả thoát vị màng não (pseudomeningocele): 0,7-2% (có thể tương tự hình ảnh apxe ngoài màng cứng về hình ảnh học, nhưng apxe sau mổ thường bắt thuốc, và đi kèm phù nề cơ).
4/Thoát vị đĩa đệm tái phát (cùng tầng, cùng hoặc khác bên): 4% (trong 10 năm theo dõi).
5/Bí tiểu sau mổ: thường tạm thời, nhưng có thể làm chậm xuất viện
Biến chứng ít gặp:
1/. Tổn thương trực tiếp cấu trúc thần kinh. Đối với thoát vị đĩa đệm lớn, nên xem xét mổ bộc lộ hai bên để giảm nguy cơ.
2/. Tổn thương các cấu trúc phía trước thân sống: rách dây chằng dọc trước. Dụng cụ đưa vào không sâu quá 3cm vì khoảng 5% đĩa đệm thắt lưng có đường kính < 3,3cm. Thủng dây chằng dọc trước không có triệu chứng chiếm khoảng 12% trường hợp cắt đĩa đệm. Rách dây chằng dọc trước gây nguy cơ tổn thương:
A.Mạch máu lớn: có thể gây tử vong do mất máu, dò động – tĩnh mạch sau nhiều năm. Tổn thương hay gặp ở tầng L4-5. Chỉ có 50% có chảy máu vào trong khoang đĩa đệm trong lúc mổ, các trường hợp còn lại máu chảy vào trong khoang sau phúc mạc. Mổ bụng cấp cứu với phẫu thuật viên có kinh nghiệm phẫu thuật mạch máu hoặc can thiệp nội mạch. Tỷ lệ tử vong 37 – 67%.
o Động mạch chủ bụng: chỗ chia đôi của động mạch chủ bụng ở bên trái phần thấp đốt sống L4 và vì vậy động mạch chủ bụng có thể bị tổn thương ở trên chỗ này.
o Dưới L4: động mạch chậu chung có thể bị tổn thương.
o Tĩnh mạch (hay gặp hơn động mạch):
– Tĩnh mạch chủ dưới: tại L4 hay trên.
– Tĩnh mạch chậu chung: dưới L4.
B.Niệu quản.
C.Ống tiêu hóa: tại L5S1, hỗng tràng là tạng hay bị tổn thương nhất.
D.Thân giao cảm.
3/.Phẫu thuật nhầm vị trí: Một điều tra cho thấy tỷ lệ 4,5/10000 ca phẫu thuật cột sống thắt lưng. Các yếu tố có thể góp phần gây ra sai sót: bệnh nhân có giải phẫu bất thường, không chụp phim định vị. 32% phẫu thuật viên thần kinh cho biết rằng đôi khi đã từng lấy nhầm tầng đĩa đệm trong sự nghiệp của họ.
4/. Nhiễm trùng hiếm:
A.Viêm màng não
B.Nhiễm trùng sâu: < 1% gồm:
o Viêm đĩa đệm : 0,5%
o Áp xe ngoài màng tủy: 0,67%
5/. Hội chứng chùm đuôi ngựa: có thể do máu tụ ngoài màng tủy sau mổ, tỷ lệ 0,21% ở một nghiên cứu trên 2842 ca mổ đĩa đệm, và 0,14% trong một seri 12000 ca mổ cột sống. Dấu hiệu báo động gồm: bí tiểu, mất cảm giác vùng hội âm hay hai chân.
6/.Mất thị giác sau mổ (xem thêm ở dưới)
7/. Biến chứng do tư thế mổ:
A.Bệnh lý thần kinh do chèn ép: thần kinh trụ, thần kinh khoeo. Dùng tấm đệm lót vùng khuỷu và tránh đè ép lên vùng khoeo.
B.Hội chứng chèn ép khoang chày trước: do chèn ép lên khoang trước của cẳng chân (báo cáo với khung Andrew). Phẫu thuật chỉnh hình cấp cứu để mở khoang giải ép.
C.Đè ép lên mắt: gây loét giác mạc, tổn thương tiền phòng mắt.
D.Tổn thương cột sống cổ do tư thế nằm trong khi sử dụng thuốc dãn cơ trong gây mê.
8/. Viêm màng nhện hậu phẫu: yếu tố nguy cơ gồm có: tụ máu ngoài màng tủy, bệnh nhân có cơ địa sẹo phì đại, viêm đĩa đệm sau mổ, tiêm vào túi màng cứng thuốc gây mê hay steroid. Điều trị ngoại khoa biến chứng này kết quả rất thất vọng. Dùng Depo-Medrol tiêm vào túi màng cứng có thể có hiệu quả trong thời gian ngắn (cho dù steroid là yếu tố nguy cơ gây viêm màng nhện).
9/. Viêm tắc tĩnh mạch huyết khối và thuyên tắc tĩnh mạch sâu: gây biến chứng thuyên tắc phổi 0,1%.
10/. Loạn dưỡng do phản xạ giao cảm (hội chứng đau vùng phức tạp): 1,2% trường hợp, thường thấy sau phẫu thuật giải áp lối sau kèm hàn xương, thường sau phẫu thuật lại với khởi phát 4 ngày – 20 tuần sau mổ.
Điều trị bao gồm: tập vật lý trị liệu, dùng thuốc chẹn giao cảm, methyl prednisolone uống, tháo bỏ nẹp-vít nếu có thể.
11/. Rất hiếm gặp: hội chứng Ogilvie (giả tắc đại tràng) , thường thấy ở bệnh nhân nằm viện/ suy nhược. Có thể liên quan đến narcotics, rối loạn điện giải, có thể từ táo bón mạn tính. Cũng được ghi nhận sau chấn thương hay phẫu thuật cột sống, gây tê ngoài màng cứng hay tê tủy sống, di căn cột sống, và làm myelography.
Rách màng cứng
Rách màng cứng trong phẫu thuật cột sống chiếm tỷ lệ 0 – 14%.
Thuật ngữ: thuật ngữ “rách màng cứng không cố ý”, “rách màng cứng tai nạn” hay “thủng màng cứng” đều có ý là “rách màng cứng” do bất cẩn trong phẫu thuật. Rách màng cứng hay gặp với một hay nhiều biến chứng hay di chứng đã được khẳng định trong phẫu thuật cột sống thắt lưng.
Tổn thương: rách màng cứng là một biến chứng gây ảnh hưởng đến bệnh nhân mà không ai mong muốn. Mặt khác, mở màng cứng là một bước của thoát vị đĩa đệm trong màng cứng, u tủy … Mặc dù không phổ biến nhưng rách màng cứng khá thường gặp và không được xem do kỹ thuật mổ tồi. Tuy vậy, thủng màng cứng có thể là kết quả của một hoặc nhiều sự kiện gây ra những tổn thương nghiêm trọng hơn. Những sự kiện và tổn thương này nên được giải quyết từng bước một.
Trong nghiên cứu SPORT, có 9% bệnh nhân bị rách màng cứng khi được mổ cắt bản sống lần đầu. Không có sự khác biệt dài hạn về tổn thương rễ, tử vong, mổ thêm và kết quả điều trị. Khác biệt về ngắn hạn: nằm viện lâu hơn, tăng mất máu, và kéo dài thời gian mổ.
Di chứng do rách màng cứng được liệt kê ở bảng 3. Dò dịch não tủy có thể gây ra đau đầu “do tủy sống”, nếu dò ra ngoài da thì là một yếu tố nguy cơ gây viêm màng não. Đau hay khiếm khuyết vận động/ cảm giác có thể do tổn thương rễ thần kinh hay thoát vị của rễ thần kinh qua chỗ rách màng cứng.
Bảng 3: Di chứng có thể có do rách màng cứng.
| Hay gặp |
| 1.Dò dịch não tủy Dò dịch não tủy “còn bao bọc”: giả thoát vị tủy – màng tủy. Dò ra ngoài: dịch não tủy dò ra ngoài. 2.Rễ thần kinh chui ra qua chỗ rách màng cứng. 3.Đụng dập rễ thần kinh, rách hay tổn thương chùm đuôi ngựa. |
| Ít gặp |
| 1.Viêm màng nhện. 2.Đau thắt lưng mãn. 3.Rối loạn chức năng tình dục, ruột, bàng quang. |
Căn nguyên: bất thường giải phẫu không lường trước, màng cứng dính chắc vào xương, trượt dụng cụ, màng cứng bị mắc vào currete hay rongeur, màng cứng quá mỏng do hẹp ống sống quá lâu, và dò dịch não tủy muộn có thể do màng cứng giãn ra và đâm lên một gai xương được tạo ra khi phẫu thuật. Nguy cơ thủng màng cứng tăng ở những trường hợp giải áp lối trước ở bệnh nhân cốt hóa dây chằng dọc sau, mổ lại, dùng khoan mài cao tốc.
Điều trị: nếu thủng được phát hiện lúc mổ thì đóng kín chỗ thủng (có mảnh ghép hay không) với chỉ không tiêu để ngăn ngừa giả thoát vị màng tủy và/hoặc dò dịch não tủy. Đặt bông gòn lên lổ thủng để tránh hút rễ. Tránh khâu rễ vào màng cứng khi đóng kín lổ thủng. Phần lớn các trường hợp không có biến chứng hoặc di chứng sau khi khâu kín. Có thể dùng keo fibrine để tăng cường chổ khâu.
Khâu kín đôi khi không thể thực hiện được (ví dụ trường hợp không tìm lổ thủng hoặc không tiếp cận được, vì đôi khi thủng ở bao rễ thần kinh (nerve root sleeve), cách xử trí trong những trường hợp này là đặt mỡ hoặc cơ lên vị trí nghi ngờ là lổ thủng, dùng máu của bệnh nhân bơm 5-10ml vào vị trí đó để vá (blood patch), dùng gelfoam, keo fibrin…Một số tác giả khuyên không dẫn lưu, kết hợp đóng kín cân, mỡ và da. Một số khác dùng dẫn lưu dưới da hoặc catheter ngoài màng cứng. Có thể đặt dẫn lưu dịch não tủy trên vị trí dò 1-2 tầng.
Mặc dù quan điểm nằm nghỉ tại giường 4-7 ngày được ủng hộ để làm giảm triệu chứng và tạo thuận lợi cho sự lành lỗ thủng, nhưng nếu được vá thật kín lúc mổ thì vận động bình thường sau mổ không làm tăng tỉ lệ thất bại (nghỉ ngơi tại giường được khuyến cáo nếu có triệu chứng xuất hiện)
Trong một báo cáo 8 bệnh nhân bị dò dịch não tủy xuất hiện sau mổ, việc tiến hành khâu da tăng cường với gây tê tại chỗ, sau đó nằm tại giường tư thế Trendelenburg (làm giảm áp lực lên lỗ dò), kháng sinh phổ rộng, thoa kem kháng sinh lên vết mổ, chọc dò hàng ngày và dẫn lưu chỗ tụ dịch dưới da đã giúp tránh việc mổ lại.
MẤT THỊ LỰC SAU MỔ
1.Bệnh lý thần kinh thị thiếu máu: Nguyên nhân phổ biến nhất của mất thị lực sau mổ, một biến chứng rất không phổ biến. Thường hai bên. Thường liên quan với mất máu đáng kể (trung bình: 2L), và/hoặc mổ kéo dài (≥6h). Tất cả các trường hợp có thời gian gây mê >5 giờ hoặc mất máu >1L. Mất máu có thể gây hạ huyết áp (có thể gây ra sự giải phóng chất co mạch nội sinh và giảm lưu lượng máu do áp lực huyết động thấp) và tăng độ ngưng tập tiểu cầu. Không phải do áp lực trực tiếp lên nhãn cầu trong đa số trường hợp, và có thể xảy ra ở bất kỳ tuổi nào và thậm chí ở những bệnh nhân khỏe mạnh. Không liên quan với tuổi, tăng huyết áp, xơ hóa động mạch, hút thuốc hoặc đái tháo đường.
Mù có thế rộng rãi và vĩnh viễn. Dự phòng là rất quan trọng vì không có biện pháp điều trị hiệu quả.
a) Bệnh lý thần kinh thị thiếu máu sau: có thể xảy ra sau mổ. Yếu tố nguy cơ như trên, ngoài ra:
-Phẫu thuật ở tư thế nằm sấp (có thể gây phù quanh ổ mắt, và hiếm khi do áp lực trực tiếp lên nhãn cầu)
-Thiếu sự kiểm soát đường máu chặt chẽ
-Dùng tư thế Trendelenburg
-Loãng máu hoặc dùng quá nhiều dung dịch tinh thể hoặc dịch keo thay thế
-Hạ huyết áp kéo dài
-Oxy tế bào thấp
-Giảm tưới máu thận
b) 6 yếu tố nguy cơ độc lập của mất thị lực sau mổ:
-Nam, odds ratio (OR)=2,53
-Béo phì: bằng đánh giá lâm sàng hoặc BMI>= 30, OR=2,83
-Dùng khung Wilson, OR=4,30
-Thời gian gây mê: OR=1.39 mỗi giờ
-Mất máu: OR=1,34 mỗi lít
-Dùng dung dịch keo để thay thế mất máu: ít chắc chắn (khác biệt nhỏ). OR=0,67 mỗi 5% dung dịch keo
c)Bệnh lý thần kinh thị thiếu máu trước: chia làm nguyên nhân động mạch (ví dụ viêm động mạch tế bào khổng lồ) và không động mạch (phổ biến với đái tháo đường)
2.Tắc động mạch trung tâm võng mạc
3.Mù vỏ não: Do nhồi máu thùy chẩm, có thể do tắc mạch
THEO DÕI SAU MỔ
Thông thường thì những vấn đề sau nên được kiểm tra:
- Sức cơ của chi dưới: nhất là những cơ do rễ thần kinh bị chèn ép chi phối, ví dụ cơ bụng chân đối với thoát vị L5S1, cơ duỗi các ngón dài đối với thoát vị L4-5.
- Quan sát dấu hiệu bên ngoài: tìm dấu hiệu mất máu, dò dịch não tủy…
- Dấu hiệu của hội chứng chùm đuôi ngựa, ví dụ do máu tụ ngoài màng tủy.
A.Mất cảm giác vùng hội âm.
B.Bí tiểu: không thường gặp sau phẫu thuật cắt bản sống thắt lưng, nếu kèm mất cảm giác vùng hội âm thì càng nghi ngờ.
C.Đau quá mức so với đau sau mổ thông thường.
D.Yếu nhiều nhóm cơ.
Bất cứ một khiếm khuyết thần kinh mới xuất hiện nào cũng nên xem xét nhanh chóng xem có máu tụ ngoài màng tủy hay không. Khiếm khuyết thần kinh muộn hơn có thể do máu tụ ngoài màng tủy hay áp xe ngoài màng tủy. Xquang kiểm tra tại phòng hồi tĩnh nên thực hiện thường qui đối với trường hợp làm cứng có ghép xương, có dùng nẹp vít. Chẩn đoán xác định cần làm MRI. Nếu chống chỉ định thì CT/Myelography được chỉ định. Một khiếm khuyết ngoài màng cứng ngay sau mổ gợi ý là một máu tụ ngoài màng tủy cấp.
KẾT QUẢ ĐIỀU TRỊ PHẪU THUẬT
Một nghiên cứu 100 bệnh nhân được lấy bỏ nhân đệm, sau 1 năm 73% hết đau chân, 63% hết đau thắt lưng, sau 5 – 10 năm tỷ lệ là 62% cho mỗi loại. Sau mổ 5 – 10 năm có 14% bệnh nhân bị đau như cũ hay đau hơn so với trước mổ (nghĩa là 86% có cải thiện), 5% bệnh nhân bị hội chứng đau lưng sau mổ (Failed Back Surgery syndrome).
Cố gắng nhằm so sánh ưu điểm của điều trị bảo tồn với phẫu thuật đã thất bại. Nghiên cứu SPORT có sai lệch (bias) đáng kể về chọn bệnh vì bệnh nhân được phép chuyển từ nhánh này của nghiên cứu sang nhóm khác và vì vậy nghiên cứu gần giống phương pháp chọn bệnh phẫu thuật hơn là nghiên cứu đối chứng ngẫu nhiên thật sự. Nghiên cứu đối chứng ngẫu nhiên trước đó cũng có vấn đề về phương pháp nghiên cứu tương tự. Kết luận có thể rút ra từ các nghiên cứu này: đa số bệnh nhân đau có cải thiện hoặc kiểm soát được và ít ảnh hưởng đến sinh hoạt thường chọn điều trị bảo tồn và đa số cải thiện triệu chứng, trong khi bệnh nhân đau dữ dội, liên tục hoặc tăng hơn và/hoặc khiếm khuyết thần kinh thường chọn phẫu thuật hơn và kết quả sau mổ rất tốt.
Bệnh nhân trước mổ đã có giảm phản xạ gối hay phản xạ gót với tỷ lệ lần lượt là 35% và 43%, thì vẫn sẽ giảm phản xạ 1 năm sau mổ, phản xạ sẽ mất sau mổ lần lượt là 3% và 10%. Yếu chi sau mổ sẽ cải thiện ở 80% bệnh nhân, yếu nhiều hơn gặp ở 3% bệnh nhân, yếu mới xuất hiện gặp ở 5% bệnh nhân sau mổ, và cải thiện cảm giác sau mổ ở 69% bệnh nhân và nặng hơn ở 15%.
Bàn chân đổ (foot drop): Liệt nặng hoặc liệt hoàn toàn động tác gập mu gót chân xảy ra ở 5-10% HLD, khoảng 50% hồi phục với hoặc không điều trị. Mổ lấy nhân đệm không cải thiện kết quả, đặc biệt trong trường hợp bàn chân đổ không đau
THOÁT VỊ ĐĨA ĐỆM THẮT LƯNG CAO
(Tầng L1-2, L2-3, L3-4)
Thoát vị đĩa đệm L4-5 và L5S1 chiếm phần lớn các trường hợp thoát vị đĩa đệm thắt lưng (90-98%), 24% bệnh nhân thoát vị L3-4 bị thoát vị L4-5 hay L5S1 trước đó, gợi ý khuynh hướng chung sẽ bị thoát vị đĩa đệm. Trong lô nghiên cứu 1.395 bệnh nhân bị thoát vị đĩa đệm thắt lưng chỉ có 4 bệnh nhân bị thoát vị đĩa đệm L1-2 (chiếm 0,28%), 18 bệnh nhân bị thoát vị L2-3 (1,3%) và 51 bệnh nhân bị thoát vị L3-4 (3,6%).
TRIỆU CHỨNG CƠ NĂNG
Biểu hiện điển hình với đau thắt lưng, khởi phát sau chấn thương hay gắng sức ở 51% trường hợp. Theo thời gian bệnh nhân có thể bị dị cảm và đau mặt trước đùi, yếu chân (đặc biệt đi lên cầu thang).
TRIỆU CHỨNG THỰC THỂ
Ảnh hưởng chủ yếu tới cơ tứ đầu đùi: yếu cơ, đôi khi có teo cơ.
Nghiệm pháp Lasègue (+) ở 40% trường hợp. Dấu căng cơ thắt lưng chậu (+) 27% trường hợp. Dấu căng đùi có thể (+).
50% bệnh nhân có thể giảm hay mất phản xạ gối, 18% bệnh nhân có bất thường phản xạ gót, thay đổi phản xạ hay đổi hay gặp hơn ở bệnh nhân bị thoát vị đĩa đệm L3-4 (81%) hơn L2-3 (44%) hay L1-2 (0%).
THOÁT VỊ ĐĨA ĐỆM THẮT LƯNG XA-NGOÀI
Định nghĩa: là thoát vị đĩa đệm ở vị trí lỗ liên hợp (lỗ gian đốt sống) hay xa mặt khớp (một số tác giả không xếp thoát vị đĩa đệm tại lỗ liên hợp vào loại thoát vị đĩa đệm xa-ngoài).
Tỷ lệ: chiếm 3 – 10% các trường hợp thoát vị đĩa đệm. Hay gặp nhất ở L4-5, tiếp đó là L3-4, như vậy L4 là rễ hay bị chèn ép nhất. Với biểu hiện lâm sàng của rễ thần kinh thắt lưng cao bị chèn ép (tức là biểu hiện bệnh lý rễ với Lasègue âm tính), khả năng bị thoát vị đĩa đệm thắt lưng xa ngoài so với thoát vị đĩa đệm thắt lưng cao là 3:1.
Bảng 4. Tỷ lệ thoát vị đĩa đệm xa-ngoài theo tầng thoát vị (trong nghiên cứu trên ở 138 bệnh nhân).
| Tầng | Số bệnh nhân | Tỷ lệ (%) |
| L1-2 L2-3 L3-4 L4-5 L5S1 | 1 11 35 82 9 | 1 8 24 60 7 |
Điểm khác biệt so với thoát vị đĩa đệm thông thường:
- Rễ thần kinh bị chèn ép thường là một rễ và là rễ chui ra tại tầng bị thoát vị (thông thường thì rễ chui ra ở tầng dưới bị chèn).
- Nghiệm pháp Lasègue (-) ở 85 – 90% bệnh nhân sau khi bị thoát vị > 1 tuần (loại trừ trường hợp thoát vị đôi (double herniation); 65% trường hợp thoát vị có dấu Lasègue (-) nếu các ca thoát vị đôi được tính), dấu căng cơ đùi có thể (+).
- Đau xuất hiện khi bệnh nhân nghiêng người qua bên đau (75% trường hợp).
- Chỉ có Myelography thì rất khó chẩn đoán (cần có CT hay MRI)
- Tỷ lệ cao (60%) có thoát vị mảnh rời (extruded fragment).
- Tỷ lệ cao thoát vị đôi ở cùng bên, cùng tầng (15%) .
- Đau thường trầm trọng hơn thoát vị đĩa đệm thông thường (có lẽ do khối thoát vị chèn trực tiếp vào hạch của rễ lưng) và thường có cảm giác bỏng rát.
BIỂU HIỆN
Hay gặp là yếu cơ tứ đầu đùi, giảm phản xạ gối, giảm cảm giác da vùng do rễ L3 hay L4 chi phối.
Chẩn đoán phân biệt với:
1- Hẹp ngách bên hay phì đại mấu khớp trên.
2- U hay tụ máu sau phúc mạc.
3- Bệnh lý thần kinh do tiểu đường.
4- U ống sống:
A.Lành tính (Schwanoma hay neurofibroma)
B.Ác tính
C.Lymphoma
5- Nhiễm trùng:
A.Khu trú (áp xe ngoài màng tủy)
B.Áp xe cơ thắt lưng chậu
C.Bệnh u hạt (Granulomatous disease)
6- Trượt đốt sống thắt lưng (có khuyết eo).
7- Chèn ép rễ thần kinh kết hợp (conjoined nerve root).
8- Trên MRI, tĩnh mạch lỗ liên hợp dãn lớn có thể giống hình ảnh thoát vị đĩa đệm xa-ngoài.
HÌNH ẢNH HỌC
Chú ý: Nếu xem kỹ thì rất nhiều trường hợp thoát vị đĩa đệm xa-ngoài không triệu chứng có thể phát hiện trên CT hay MRI. Đòi hỏi liên hệ lâm sàng một cách cẩn thận.
MRI: xét nghiệm được lựa chọn, có độ nhạy tương tự Myelo-CT. Trên bình diện đứng dọc cắt qua lỗ liên hợp giúp phát hiện hình ảnh thoát vị. MRI dương tính giả 8% do hiện diện của tĩnh mạch lỗ liên hợp dãn lớn gây nhầm với thoát vị đĩa đệm xa-ngoài.
Myelography: ít khi dùng đơn độc (thường chụp sau khi chụp myelo CT). Bỏ sót đến 87% trường hợp do sự chèn ép rễ thần kinh xảy ra ở xa bao rễ thần kinh (vì thế thuốc cản quang không ngấm tới).
CT Scan: phát hiện một khối choán chỗ đẩy lệch mỡ ngoài màng cứng, xâm lấn vào lỗ liên hợp hay ngách bên gây chèn rễ thần kinh. Hay khối choán chỗ ở bên ngoài lỗ liên hợp. CT có độ nhạy khoảng 50% và tương tự Myelo – CT.
PHẪU THUẬT
Chú ý: Giải ép hạch lưng rễ thần kinh có thể có kết quả hồi phục chậm hơn sau khi cắt bỏ đĩa đệm (discectomy) và kết quả chung ít hài lòng hơn so với mổ bệnh nhân bị thoát vị đĩa đệm cạnh giữa, là vị trí thoát vị hay gặp nhất.
1- Hẹp ngách bên hay phì đại mấu khớp trên.
2- U hay tụ máu sau phúc mạc.
3- Bệnh lý thần kinh do tiểu đường.
4- U ống sống:
A.Lành tính (Schwanoma hay neurofibroma)
B.Ác tính
C.Lymphoma
5- Nhiễm trùng:
A.Khu trú (áp xe ngoài màng tủy)
B.Áp xe cơ thắt lưng chậu
C.Bệnh u hạt (Granulomatous disease)
6- Trượt đốt sống thắt lưng (có khuyết eo).
7- Chèn ép rễ thần kinh kết hợp (conjoined nerve root).
8- Trên MRI, tĩnh mạch lỗ liên hợp dãn lớn có thể giống hình ảnh thoát vị đĩa đệm xa-ngoài.
Thường phải cắt bỏ mấu khớp ở phía trong (mesial facetectomy) nhằm có lối ra phía ngoài của túi màng cứng (dural sac) mà không kéo quá mức chùm đuôi ngựa hay rễ thần kinh. Lưu ý: cắt mấu khớp toàn bộ kết hợp với lấy nhân đệm gây nguy cơ mất vững cột sống (chỉ riêng cắt bỏ toàn bộ mấu khớp sẽ gây trượt đốt sống ở 10% trường hợp), một số serie nghiên cứu khác ghi nhận nguy cơ thấp hơn (1/33 trường hợp). Có thể sử dụng kỹ thuật khác: chỉ cần lấy bỏ phần ngoài mấu khớp trên của đốt sống dưới. Mổ nội soi có thể thích hợp với loại thoát vị này.
Phẫu thuật trường hợp thoát vị ở xa lỗ liên hợp
Có nhiều kỹ thuật được dùng, bao gồm:
1- Cắt bỏ nửa bản sống (hemilaminectomy) đường giữa: cắt bỏ một phần hay toàn bộ mấu khớp. An toàn nhất là tìm rễ thần kinh bị chèn ép bằng cách cắt bỏ phần dưới bản sống (laminectomy) của đốt sống trên (ví dụ L4 đối với thoát vị đĩa đệm L4-5) đủ cao để bộc lộ rõ nách thần kinh, lần theo đường đi của rễ thần kinh chui qua lỗ liên hợp bằng cách gặm dần mấu khớp cho đến khi thấy rõ khối thoát vị.
2- Mổ qua lối bên (ngoài ống sống) qua đường rạch da cạnh đường giữa. Ưu điểm là bảo tồn mấu khớp, vén cơ dễ dàng. Khuyết điểm: ít phẫu thuật viên quen đường mổ này và không thể lần theo rễ thần kinh từ trong ra ngoài.
THOÁT VỊ ĐĨA ĐỆM Ở TRẺ EM
Dưới 1% các ca mổ thoát vị đĩa đệm thắt lưng được thực hiện cho bệnh nhân 10 – 20 tuổi (nghiên cứu tại Mayo Clinic là 0,4% bệnh nhân < 17 tuổi). Những bệnh nhân này thường ít có biểu hiện thần kinh ngoại trừ nghiệm pháp Lasègue thường xuyên (+). Khối thoát vị ở người trẻ có đặc điểm chắc, xơ và dính chặt vào tấm sụn (cartilage end-plate), khác với thoát vị rời ở người lớn, đĩa đệm thường bị thoái hóa. Xquang thường quy cho thấy tỷ lệ cao bất thường những dị dạng cột sống bẩm sinh (tật nứt đốt sống, quá ưỡn, trượt cột sống, đốt sống chuyển đổi (transitional vertebra) …). 78% bệnh nhân đạt kết quả tốt sau mổ lần đầu.
THOÁT VỊ ĐĨA ĐỆM TRONG THÂN SỐNG
Còn được gọi là nốt Schmorl, được đặt tên cho bác sỹ người Đức là Christian Georg Schmorl (1861-1932), thuật ngữ được sử dụng đầu tiên vào năm 1971, có thể không có chữ l (Schmor), còn được gọi là thoát vị Geipel. Đĩa đệm thoát vị xuyên qua lớp sụn của tấm tận (cartilaginous end plate) vào phần xốp của thân sống (còn được gọi là thoát vị đĩa đệm trong xương xốp). Thường được phát hiện tình cờ nhờ Xquang hay MRI. Ý nghĩa lâm sàng còn tranh cãi. Có thể gây đau lưng sau kéo dài khoảng 3 – 4 tháng sau khi khởi phát. Khối thoát vị lan tỏa xung quanh (như hình ảnh có thể thấy ở bệnh nhân loãng xương) đôi khi được nhắc đến như là một bóng đĩa đệm (ballon disc).
Lâm sàng
Trong giai đoạn cấp bệnh nhân biểu hiện đau thắt lưng, có thể đau tăng lên khi mang nặng hoặc đi lại. Ấn, đè lên đoạn cột sống bị thoát vị có thể gây đau.
Hình ảnh học
Xquang cột sống: < 33% trường hợp có thể thấy trên Xquang. Có thể không phát hiện được trong giai đoạn cấp, giai đoạn muộn sẽ thấy được hình ảnh đóng khuôn khối thoát vị bị cốt hóa và xơ cứng.
CT: hình ảnh khuyết ở endplate và thân sống vì đĩa đệm có tỷ trọng thấp hơn xương.
MRI: khối thoát vị bị vỡ ra di trú vào thân sống dễ phát hiện trên bình diện đứng dọc. Trên MRI có thể phân biệt được giai đoạn cấp hay mãn bởi hình ảnh viêm của tủy xương xung quanh khối thoát vị, thể hiện ở bảng 5.
Bảng 5: Tín hiệu đậm độ của nốt Schmorl trên MRI
| Tổn thương | T1WI | T2WI |
| Có triệu chứng (cấp) | Thấp | Cao (tín hiệu của tủy xương bao quanh khối thoát vị) |
| Không triệu chứng (mạn) | Cao | Thấp |
Tổn thương T1WI T2WI
Có triệu chứng (cấp) Thấp Cao (tín hiệu của tủy xương bao quanh khối thoát vị)
Không triệu chứng (mạn) Cao Thấp
Điều trị
Điều trị bảo tồn, thường dùng thuốc giảm đau chống viêm non-steroid. Đôi khi có thể dùng thuốc giảm đau mạnh hơn và/hoặc mang nẹp lưng. Phẫu thuật hiếm khi được chỉ định.
Dự hậu
Với điều trị bảo tồn, triệu chứng sẽ giảm trong vòng 3 – 4 tháng (tương tự như gãy thân đốt sống).
THOÁT VỊ ĐĨA ĐỆM TRONG MÀNG CỨNG
Mảnh đĩa đệm thoát vị vào trong túi cùng, hoặc vào trong bao rễ thần kinh (còn được gọi là thoát vị đĩa đệm “trong rễ”) chiếm 0,04 – 1,1% trường hợp thoát vị đĩa đệm. Mặc dù được nghi ngờ trên Myelography hay MRI trước mổ nhưng hiếm khi được chẩn đoán xác định trước mổ. Trong lúc mổ, phát hiện được nhờ dấu hằn của khối thoát vị cứng chắc trong vỏ bao rễ thần kinh hay tìm không thấy khối thoát vị tại tầng thoát vị mà biểu hiện rõ trên lâm sàng và bất thường trên hình ảnh học (sau khi đã xác định đúng tầng).
Điều trị phẫu thuật: mặc dù đôi khi phải mở màng cứng để lấy khối thoát vị, những tác giả khá thấy việc này chỉ cần thiết trong thiểu số các trường hợp.
THOÁT VỊ ĐĨA ĐỆM THẮT LƯNG TÁI PHÁT
Các nghiên cứu thấy rằng tỷ lệ tái phát thay đổi từ 3 – 19%, tỷ lệ thường cao hơn ở những nghiên cứu có thời gian theo dõi dài hơn. Ở một nghiên cứu có thời gian theo dõi trung bình 10 năm, tỷ lệ tái phát là 4% (cùng tầng, khác hay cùng bên), trong đó 1/3 bệnh nhân xảy ra trong vòng 1 năm sau mổ (trung bình: 4,3 năm). Trong một nghiên cứu khác, tái phát lần 2 ở cùng 1 vị trí là 1% với thời gian theo dõi trung bình là 4,5 năm. Trong những nghiên cứu này, bệnh nhân có biểu hiện thoát vị đĩa đệm lần thứ hai có thoát vị đĩa đệm tái phát tại cùng tầng là 74% nhưng 26% có thoát vị đĩa đệm thắt lưng tại tầng khác. Thoát vị đĩa đệm thắt lưng tái phát tại tầng L4-5 nhiều gấp 2 lần tầng L5S1.
Trong những trường hợp thoát vị đĩa đệm tái phát, khối thoát vị nhỏ thường có khả năng gây triệu chứng hơn so với khối thoát vị cùng kích thước ở bệnh nhân chưa phẫu thuật lần nào (“virgin back”), điều này được giải thích là do rễ thần kinh bị dính vào mô sẹo và ít có khả năng di chuyển tránh mảnh đĩa đệm chèn ép.
ĐIỀU TRỊ
Điều trị cũng giống như thoát vị đĩa đệm thắt lưng lần đầu. Điều trị bảo tồn được áp dụng nếu không có khiếm khuyết thần kinh tiến triển, hội chứng chùm đuôi ngựa hay đau kháng trị.
Điều trị phẫu thuật
Phương pháp điều trị tối ưu vẫn còn tranh luận. Nhiều nghiên cứu ủng hộ lấy nhân khối thoát vị đơn thuần mà không cần làm cứng cột sống (trong khi đó nếu có mất vững cột sống thì phải làm cứng).
Kết quả phẫu thuật: cũng như thoát vị đĩa đệm thắt lưng lần đầu, kết quả xấu ở những bệnh nhân bị thất nghiệp hay có kiện tụng trước đó, chỉ 40% những bệnh nhân này hài lòng với kết quả phẫu thuật. Tiên lượng xấu ở những bệnh nhân giảm đau sau mổ lần đầu < 6 tháng, những trường hợp này chỉ có xơ hóa mà không tìm thấy khối thoát vị đĩa đệm tái phát khi mổ.
Liệu pháp kích thích tủy sống
Có nghiên cứu do rằng liệu pháp kích thích tủy sống hiệu quả hơn mổ lại. Do mổ lại có nguy cơ cao làm thủng màng cứng và tổn thương rễ thần kinh, và tỷ lệ thành công thấp hơn lần mổ đầu nên liệu pháp này có thể ứng dụng ở một nhóm bệnh nhân.
BS. Trương Văn Trí và đồng nghiệp biên dịch
Nguồn: Handbook of Neurosurgery, Mark Greenberg, 2016
Mọi góp ý xin được gởi về drtruongtri@gmail.com, xin chân thành cảm ơn!
| Tổn thương | T1WI | T2WI |
| Có triệu chứng (cấp) | Thấp | Cao (tín hiệu của tủy xương bao quanh khối thoát vị) |
| Không triệu chứng (mạn) | Cao | Thấp |
Điều trị
Điều trị bảo tồn, thường dùng thuốc giảm đau chống viêm non-steroid. Đôi khi có thể dùng thuốc giảm đau mạnh hơn và/hoặc mang nẹp lưng. Phẫu thuật hiếm khi được chỉ định.
Dự hậu
Với điều trị bảo tồn, triệu chứng sẽ giảm trong vòng 3 – 4 tháng (tương tự như gãy thân đốt sống).
THOÁT VỊ ĐĨA ĐỆM TRONG MÀNG CỨNG
Mảnh đĩa đệm thoát vị vào trong túi cùng, hoặc vào trong bao rễ thần kinh (còn được gọi là thoát vị đĩa đệm “trong rễ”) chiếm 0,04 – 1,1% trường hợp thoát vị đĩa đệm. Mặc dù được nghi ngờ trên Myelography hay MRI trước mổ nhưng hiếm khi được chẩn đoán xác định trước mổ. Trong lúc mổ, phát hiện được nhờ dấu hằn của khối thoát vị cứng chắc trong vỏ bao rễ thần kinh hay tìm không thấy khối thoát vị tại tầng thoát vị mà biểu hiện rõ trên lâm sàng và bất thường trên hình ảnh học (sau khi đã xác định đúng tầng).
Điều trị phẫu thuật: mặc dù đôi khi phải mở màng cứng để lấy khối thoát vị, những tác giả khá thấy việc này chỉ cần thiết trong thiểu số các trường hợp.
THOÁT VỊ ĐĨA ĐỆM THẮT LƯNG TÁI PHÁT
Các nghiên cứu thấy rằng tỷ lệ tái phát thay đổi từ 3 – 19%, tỷ lệ thường cao hơn ở những nghiên cứu có thời gian theo dõi dài hơn. Ở một nghiên cứu có thời gian theo dõi trung bình 10 năm, tỷ lệ tái phát là 4% (cùng tầng, khác hay cùng bên), trong đó 1/3 bệnh nhân xảy ra trong vòng 1 năm sau mổ (trung bình: 4,3 năm). Trong một nghiên cứu khác, tái phát lần 2 ở cùng 1 vị trí là 1% với thời gian theo dõi trung bình là 4,5 năm. Trong những nghiên cứu này, bệnh nhân có biểu hiện thoát vị đĩa đệm lần thứ hai có thoát vị đĩa đệm tái phát tại cùng tầng là 74% nhưng 26% có thoát vị đĩa đệm thắt lưng tại tầng khác. Thoát vị đĩa đệm thắt lưng tái phát tại tầng L4-5 nhiều gấp 2 lần tầng L5S1.
Trong những trường hợp thoát vị đĩa đệm tái phát, khối thoát vị nhỏ thường có khả năng gây triệu chứng hơn so với khối thoát vị cùng kích thước ở bệnh nhân chưa phẫu thuật lần nào (“virgin back”), điều này được giải thích là do rễ thần kinh bị dính vào mô sẹo và ít có khả năng di chuyển tránh mảnh đĩa đệm chèn ép.
ĐIỀU TRỊ
Điều trị cũng giống như thoát vị đĩa đệm thắt lưng lần đầu. Điều trị bảo tồn được áp dụng nếu không có khiếm khuyết thần kinh tiến triển, hội chứng chùm đuôi ngựa hay đau kháng trị.
Điều trị phẫu thuật
Phương pháp điều trị tối ưu vẫn còn tranh luận. Nhiều nghiên cứu ủng hộ lấy nhân khối thoát vị đơn thuần mà không cần làm cứng cột sống (trong khi đó nếu có mất vững cột sống thì phải làm cứng).
Kết quả phẫu thuật: cũng như thoát vị đĩa đệm thắt lưng lần đầu, kết quả xấu ở những bệnh nhân bị thất nghiệp hay có kiện tụng trước đó, chỉ 40% những bệnh nhân này hài lòng với kết quả phẫu thuật. Tiên lượng xấu ở những bệnh nhân giảm đau sau mổ lần đầu < 6 tháng, những trường hợp này chỉ có xơ hóa mà không tìm thấy khối thoát vị đĩa đệm tái phát khi mổ.
Liệu pháp kích thích tủy sống
Có nghiên cứu do rằng liệu pháp kích thích tủy sống hiệu quả hơn mổ lại. Do mổ lại có nguy cơ cao làm thủng màng cứng và tổn thương rễ thần kinh, và tỷ lệ thành công thấp hơn lần mổ đầu nên liệu pháp này có thể ứng dụng ở một nhóm bệnh nhân.
BS. Trương Văn Trí và đồng nghiệp biên dịch
Nguồn: Handbook of Neurosurgery, Mark Greenberg, 2016
Mọi góp ý xin được gởi về drtruongtri@gmail.com, xin chân thành cảm ơn!