CÁC TRƯỜNG HỢP CẤP CỨU CỘT SỐNG THƯỜNG GẶP- KIẾN THỨC THIẾT YẾU CHO SINH VIÊN
Ca lâm sàng
Bn nam, 25 tuổi, đến khám trong bối cảnh xuất hiện đau lưng cấp tính, nặng lên trên nền đau lưng mạn tính, đồng thời có dị cảm ở háng và chân phải, đau ở chân bên phải dọc theo vùng do rễ L4 chi phối tăng lên, giảm nhu động ruột, và bàng quang còn nước tiểu sau tiểu tiện (incomplete voiding). Khám cho thấy sức cơ động tác gập cổ chân (dorsiflexion) và duỗi cổ chân (plantar flexion) là 4/5 ở hai bên, thay đổi cảm giác ở vùng đáy chậu, nhưng trương lực cơ trực tràng bình thường. Huyết áp là 121/70, áp lực động mạch trung bình là 87, nhịp tim 64/phút, Sa O2 là 94%. BN được chụp MRI và có hình ảnh như sau (hình 1)
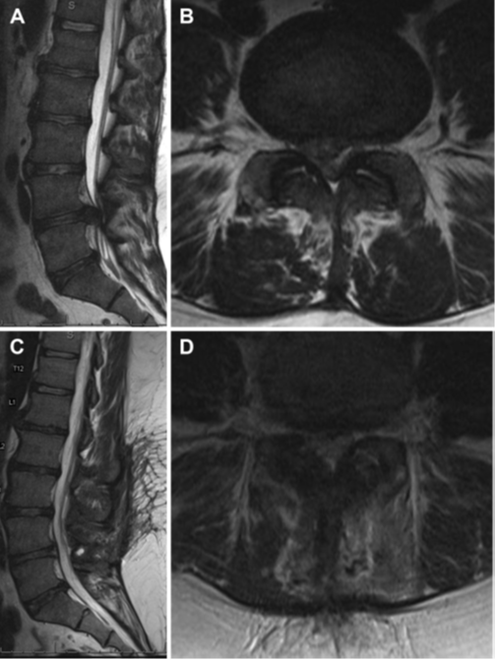
Hình 1. Lát cắt dọc qua đường giữa (A) và ngang (B) trên chuỗi xung T2 ở vùng cột sống thắt lưng cho thấy thoát vị đĩa đệm cạnh trung tâm ở L4/L5 gây chèn ép chùm đuôi ngựa. Hình ảnh cắt dọc qua đường giữa (C) và ngang (D) trên chuỗi xung T2 sau mổ lấy khối thoát vị cho thấy chùm đuôi ngựa được giải ép rõ.
Câu hỏi
- Hội chứng chum đuôi ngựa (Caudal Equina Syndrome) có các biểu hiện sau ngoại trừ:
a. Yếu chi dưới
b. Tê rần vùng đáy chậu
c. Rối loạn chức năng bàng quang và/hoặc ruột
d. Các dấu tăng phản xạ (ví dụ clonus)
e. Tất cả các dấu hiệu trên - Xử trí tiếp theo cho BN này là gì?
a. Nhập viện, theo dõi sát ở bệnh phòng
b. Phẫu thuật giải ép sớm
c. Cho dùng phenylephrine và đặt catheter động mạch
d. Tất cả các giải pháp trên
e. Không có giải pháp nào đúng - Chiến lược điều trị nào sau đây được áp dụng cho hội chứng chùm đuôi ngựa (CES)?
a. Tăng áp lực động mạch trung bình trong 3-7 ngày cho tất cả các trường hợp
b. Corticoid cho tất cả các trường hợp
c. Phẫu thuật giải ép sớm
d. Theo dõi thần kinh trong mổ (intraoperative neuromonitoring) cho tất cả các trường hợp
e. Điều trị bằng điều biến thần kinh (neuromodulator)
f. Tất cả các phương pháp trên
Nội dung
Cấp cứu cột sống thường gặp nhất là chấn thương hoàn toàn hoặc không hoàn toàn tủy sống hoặc chum đuôi ngựa. Chấn thương tủy sống thường là hậu quả của chèn ép tủy sống và/hoặc rễ thần kinh do chấn thương, nhiễm trùng, dị dạng mạch máu, hoặc u; tuy nhiên, chúng cũng có thể là kết quả của một quá trình thoái hóa cấp (ví dụ thoát vị đĩa đệm lớn).
Chấn thương
Chẩn đoán/ Tiên lượng
Chấn thương chiếm phần lớn các ca cấp cứu cột sống, chủ yếu do tai nạn giao thông (38%). Các nguyên nhân chấn thương khác bao gồm té (30,5%), hành hung (13,5%), thể thao (9%), và các do thầy thuốc (5%). Chấn thương tủy sống (CTTS) do chấn thương gặp phổ biến ở nam giới (80%) và gây giảm tuổi thọ, đặc biệt ở các chấn thương mức độ lớn. Hơn nữa, từ những năm 1980 đến nay, tiến bộ khoa học vẫn chưa cải thiện tuổi thọ bệnh nhân CTTS, tử vong thường xảy ra do viêm phổi hoặc nhiễm trùng huyết.
CTTS được xác định dựa trên lâm sàng và hình ảnh học (hình 2). Điều trị CTTS phụ thuộc vào việc chẩn đoán sớm, xác định thời gian bị tổn thương thần kinh để tiên lượng đáp ứng điều trị, và thực hiện mổ giải ép và cố định cột sống. Phân loại CTTS giúp đánh giá sự phục hồi thần kinh và tiên lượng kết quả điều trị. Phân độ ASIA do hội chấn thương cột sống Hoa Kỳ (ASIA) đề xuất là phân độ được sử dụng phổ biến nhất. Phân độ ASIA dựa trên đánh giá sức cơ, cảm giác, phản xạ, và chức năng ruột/bàng quang, được chia làm 5 độ (bảng 1).
Bảng 1. Phân độ ASIA
| Độ | Mô tả |
| A | Hoàn toàn: không còn chức năng vận động và cảm giác |
| B | Không hoàn toàn: còn cảm giác nhưng mất hoàn toàn chức năng vận động bên dưới tầng thần kinh (neurologic level) (bao gồm cả đoạn cùng S4-S5) |
| C | Không hoàn toàn: còn chức năng vận động bên dưới tầng thần kinh (hơn 1 nửa các cơ chính bên dưới tầng thần kinh có sức cơ <3) |
| D | Không hoàn toàn: còn chức năng vận động bên dưới tầng thần kinh (hơn 1 nửa các cơ chính bên dưới tầng thần kinh có sức cơ ≥3) |
| E | Bình thường: Cảm giác và vận động bình |
Một nghiên cứu trên 661 bệnh nhân cho thấy tỷ lệ cải thiện ở các BN bị CTTS độ A là 15,5%, 58,8% ở các BN CTTS độ B, 85,8% ở các CTTS độ C, và 12,5% ở các CCTS độ D
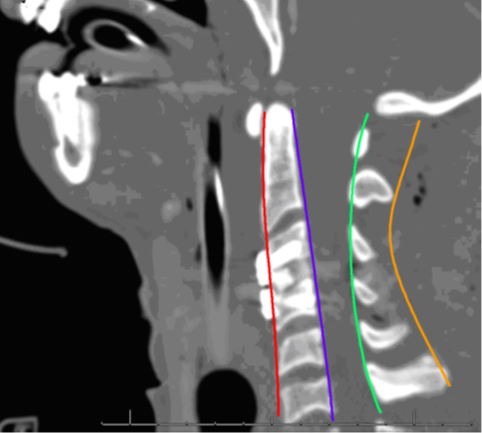
Hình 2. Xquang giải phẫu đốt sống: Dựa vào các đường cong sinh lý là phương pháp nhanh chóng để đánh giá tình trạng dịch chuyển và mất vững tiềm ẩn.
Xử trí nội khoa
CTTS là hậu quả của chấn thương tiên phát, tức là chấn thương ban đầu do lực xé rách, đụng dập, và chèn ép. CTTS còn là hậu quả của tổn thương thứ phát, do quá trình phản ứng phức tạp ở mức độ phân tử sau chấn thương ban đầu. Chấn thương tiên phát là không thể thay đổi được, điều trị nội khoa và phẫu thuật là nhằm giảm chấn thương thứ phát.
Điều trị nội khoa bao gồm bất động nơi tổn thương, tăng HA động mạch trung bình > 87 mmHg trong 3-7 ngày (với dopamine hoặc norepinephrine), và bắt đầu phác đồ CTTS bao gồm sử dụng thuốc để phòng táo bón và liệt ruột; mang tất nén (compression stockings) để giảm nguy cơ huyết khối tĩnh mạch sâu và thuyên tắc mạch phổi; băng ép bụng (abdominal binder) để cải thiện áp lực động mạch trung bình; hỗ trợ ho để giảm nguy cơ viêm phổi; hỗ trợ dinh dưỡng để phòng tránh teo cơ và dị hóa; phòng loét dạ dày; hội chẩn phục hồi chức năng; và vận động sớm để cải thiện phục hồi và giảm nguy cơ huyết khối tĩnh mạch, thuyên tắc động mạch phổi, viêm phổi, và loét do đè ép. Giai đoạn đầu sau khi bị CTTS, BN có thể bị sốc tủy sống với các biểu hiện: giảm hoặc mất các phản xạ và rối loạn các chức năng tự động. Tình trạng này có thể tiến triển đến sốc thần kinh, do các chi phối giao cảm bị gián đoạn nên nhịp tim, cung lượng tim, HA giảm, và tăng sức cản của hệ thống mạch máu. Giảm phản xạ gân xương do CTTS có thể tiến triển đến co cứng (spasticity) sau nhiều giờ đến nhiều ngày và cần biện pháp điều trị lâu dài. Nhiều biện pháp điều trị bảo vệ thần kinh và tế bào mầm đang được nghiên cứu với kết quả còn hạn chế.
Sử dụng corticosteroid trong CTTS còn tranh cãi. Nghiên cứu NASCIS là một loạt các nghiên cứu đối chứng ngẫu nhiên sử dụng methylprednisolone trong CTTS. Nghiên cứu tiền lâm sàng và các bằng chứng giai thoại (anecdotal evidence) ban đầu cho rằng dùng corticosteroids có thể giảm ứng kích oxy hóa (oxidative stress), nhiễm độc canxi tế bào (calcium excitotoxicity), và hiện tượng thực bào miễn dịch (immune-mediated phagocytosis); tuy nhiên, bằng chứng lâm sàng về lợi ích của corticosteroid thì mơ hồ. Trong khi đó, ngày càng có nhiều bằng chứng về tác hại do tác dụng phụ của corticoid liều cao khi sử dụng cho BN bị CTTS.
Phẫu thuật
Nhiều hệ thống phân loại chấn thương cột sống đã được xây dựng nhằm xác định BN chấn thương cột sống nào cần được phẫu thuật, ví dụ phân loại của Denis, thang điểm Thoracolumbar Injury Classification and Severity (TLICS), phân loại Subaxial Cervical Spine Injury Classification System, phân loại của AOSpine (hình 3).
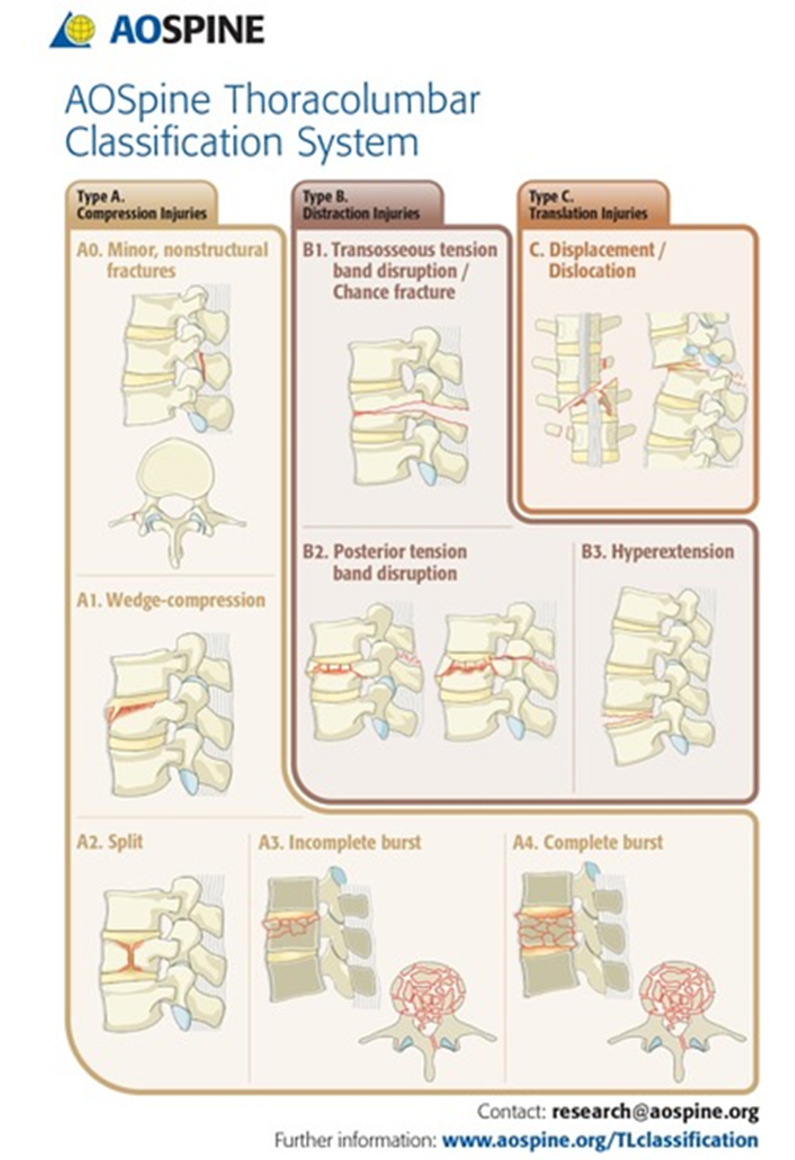
Hình 3. Phân loại chấn thương của AOSpine.
Mục đích của phẫu thuật là nhằm giảm sự mất vững của cột sống, ngăn ngừa biến dạng, và phục hồi hoặc ngăn ngừa khiếm khuyết thần kinh do chèn ép tủy sống và/hoặc rễ thần kinh (hình 4). Đường mổ nói chung gồm: trước, bên, sau, hoặc kết hợp, tùy thuộc vào vị trí tầng nào của đốt sống.
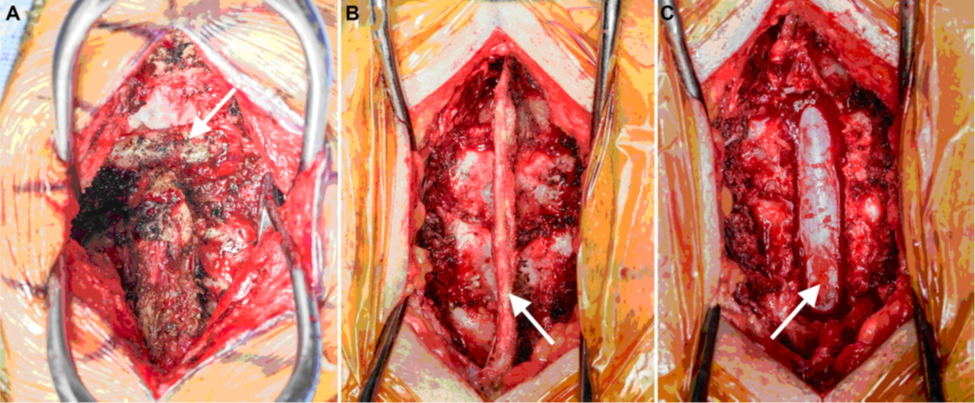
Hình 4. Phẫu trường mổ cột sống: A. Đường mổ ở cột sống cổ lối sau, tách cơ, bộc lộ các mỏm gai đốt sống cổ ở đường giữa, mũi tên chỉ nền của xương chẩm. B. Đường mổ ở đốt sống ngực lối sau, tách cơ, bộc lộ bản sống, mỏm gai và dây chằng gian gai (mũi tên). C. Cắt bỏ mỏm gai, bản sống để giải ép tủy sống (mũi tên).
Phẫu thuật làm cứng cột sống nhằm mục đích cố định các đốt sống để tạo can xương hoàn toàn trong 3 đến 6 tháng. Câu hỏi liệu thời điểm mổ giải ép có ảnh hưởng đến kết quả (outcome) sau mổ vẫn còn tranh cãi, có bằng chứng từ một số nghiên cứu đối chứng ngẫu nhiên cỡ mẫu lớn cho thấy mổ giải ép sớm cải thiện kết quả sau mổ.
Hội chứng chum đuôi ngựa (Cauda Equina Syndrome) (CES)
Chẩn đoán/Tiên lượng
CES xảy ra do sự chèn ép các rễ thắt lưng cùng ở phía dưới L1 (hình 5), thường có biểu hiện yếu chi dưới không cân xứng, tê rần vùng đáy chậu (vùng S3-S5 chi phối), và rối loạn chức năng ruột/ bàng quang, cùng với đau lưng và rối loạn dáng đi. Cần lưu ý đánh giá tình trạng tê rần vùng đáy chậu, trương lực cơ trực tràng, và thể tích nước tiểu tồn dư sau khi tiểu tiện. Liên hệ giữa triệu chứng và hình ảnh học là rất quan trọng, vì triệu chứng có thể xảy ra cấp tính hoặc mạn tính, và thời điểm xảy ra triệu chứng có ý nghĩa quan trọng trong quyết định phẫu thuật. CES cấp cứu xảy ra ở BN có khiếm khuyết thần kinh cấp tính hoặc tiến triển trong 1-2 ngày. Chèn ép do thoát vị đĩa đệm cấp, nhiễm trùng, và xuất huyết (tự phát hoặc sau mổ) là những khả năng có thể xảy ra. CES hiếm khi xảy ra, tỷ lệ 1:65 000 bệnh nhân và chỉ khoảng 1-2% BN thoát vị đĩa đệm. Cần phân biệt CES với hội chứng chóp tủy, là hội chứng xảy ra do chèn ép chóp tủy với biểu hiện yếu hai chi, tê rần đáy chậu, và rối loạn chức năng ruột. CES cũng có thể xảy ra do gãy đốt sống hoặc u.
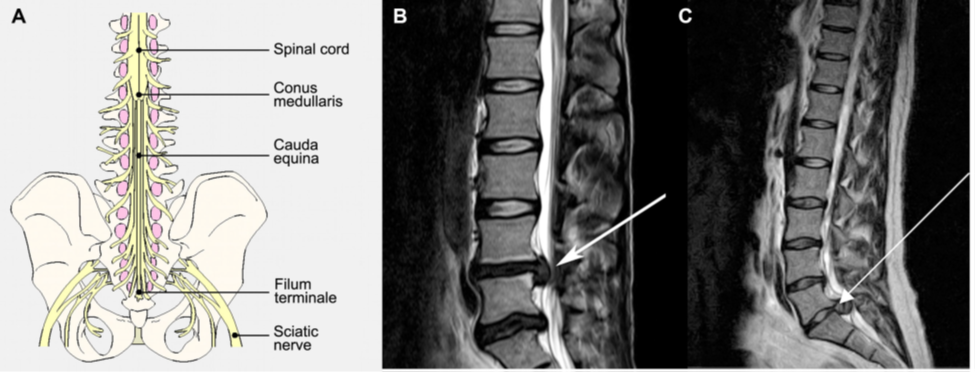
Hình 5. Thoát vị đĩa đệm gây CES. A. Sơ đồ chùm đuôi ngựạ với chóp tủy ở ngang L1. B. Thoát vị đĩa đệm ở L4L5 hoặc C. L5S1 gây chèn ép chùm đuôi ngựa.
Xử trí
Chẩn đoán sớm CES và phẫu thuật giải ép sớm đem đến cơ hội ổn định khiếm khuyết thần kinh hoặc có thể hồi phục. Triệu chứng xảy ra trong 1-2 ngày cho kết quả tốt hơn so với những ca có triệu chứng kéo dài > 7 ngày. Phẫu thuật sớm cho thấy có mối tương quan với phục hồi chức năng thần kinh, tuy nhiên vẫn có đến 20% BN vẫn bị rối loạn chức năng tiết niệu hoặc tình dục sau phẫu thuật. Phẫu thuật giải ép trong CES thường được tiến hành bằng cắt bản sống hai bên và lấy nhân đệm. Nếu có mất vững hoặc việc giải ép cần phải cắt bỏ nhiều xương để giải ép được an toàn và đầy đủ, có thể phải phẫu thuật hàn xương làm cứng cột sống. Điều trị nội khoa đơn thuần không được khuyến cáo.
Chèn ép tủy sống ác tính
Chẩn đoán/ Tiên lượng
U chèn ép tủy sống có thể xảy ra khi (1) u ngoài màng cứng chèn ép tủy sống, (2) u dẫn đến gãy cột sống bệnh lý và chén ép ống sống, hoặc (3) u xuất huyết hoặc chấn thương mạch máu (vascular insult) dẫn đến sa sút thần kinh cấp tính. U có thể phân loại theo vị trí: u ngoài màng cứng, trong màng cứng, trong màng cứng ngoài tủy (ví dụ meningioma và schwannomas), hoặc trong màng cứng-trong tủy (ví dụ ependymoma và astrocytoma) (hình 6). Có thể có các u cột sống khác như lymphoma, u đa tủy xương (multiple myeloma), chordoma, và các loại u xương tiên phát. BN có tiền sử ung thư tiên phát cần được theo dõi và đánh giá sự thay đổi các triệu chứng thần kinh để loại trừ u di căn cột sống chèn ép tủy sống. Đặc biệt, BN có tiền sử ung thư và xuất hiện đau lưng cấp cần được chụp MRI để loại trừ di căn cột sống.
Xử trí
Nghiên cứu quan trọng của Patchell cho thấy điều trị u ác tính chèn ép tủy sống bằng phẫu thuật giải ép kết hợp xạ trị sau mổ đem lại kết quả tốt hơn xạ trị đơn thuần trong việc cải thiện và duy trì chức năng thần kinh. Phẫu thuật trong chấn thương tủy sống do u cũng theo nguyên tắc chung áp dụng cho chấn thương tủy sống do chấn thương, bao gồm giải ép nhanh chóng tủy sống và các rễ thần kinh và làm cứng (fusion) cột sống nếu cần thiết. Đường mổ ở cột sống cổ, ngực, và thắt lưng thay đổi tùy theo vị trí u, loại u, và đáp ứng với điều trị trước đây (chẳng hạn xạ trị). Đối với BN đau lưng mà không có triệu chứng thần kinh, mang áo nẹp, xạ trị hoặc bơm cement tạo hình đốt sống (kyphoplasty) có thể là những biện pháp điều trị tiềm năng.
Kết luận
BN bị chèn ép tủy sống, chóp tủy, hoặc chùm đuôi ngựa có thể được phát hiện bằng cách khai thác bệnh sử hợp lý và khám toàn diện, kết hợp hình ảnh học. Có nhiều cơ chế khác nhau gây CTTS như chấn thương, nhiễm trùng, u, và chấn thương sau mổ. Phát hiện sớm CTTS, CES, và u là rất quan trọng đối với kết quả phục hồi của BN.
Các điểm cần nhớ
-Thang điểm ASIA là phương pháp đánh giá nhanh chóng mức độ và vị trí CTTS.
-Biểu hiện trong đa số các trường hợp CTTS là liệt tứ chi không hoàn toàn, can thiệp sớm và tích cực có thể cải thiện sự phục hồi chức năng tốt hơn so với nhóm liệt hoàn toàn.
-Hội chứng tủy trung tâm gây ra tê rần ở quanh vai, yếu và/hoặc tê rần ở bàn tay và có thể ở chân. Hội chứng Brown-Séquard dẫn đến liệt cùng bên, mất cảm giác bản thể và rung cùng bên, mất cảm giác đau và nhiệt đối bên. Tổn thương động mạch tủy sống trước gây tổn thương sừng trước, dẫn đến yếu vận động, trong khi đó tổn thương động mạch tủy sống sau gây tổn thương sừng sau, gây ảnh hưởng cảm giác bản thể, và cảm giác rung.
Chèn ép chóp tủy và chùm đuôi ngựa dẫn đến mất cảm giác vùng đáy chậu, yếu chi dưới, và rối loạn chức năng ruột/bàng quang.
-Chèn ép các cấu trúc thần kinh hoặc gãy xương bệnh lý do u có thể dẫn đến sa sút thần kinh nhanh chóng. Mổ giải ép sớm, sau đó xạ trị kết hợp cho thấy cải thiện chức năng thần kinh tốt hơn so với không phẫu thuật.
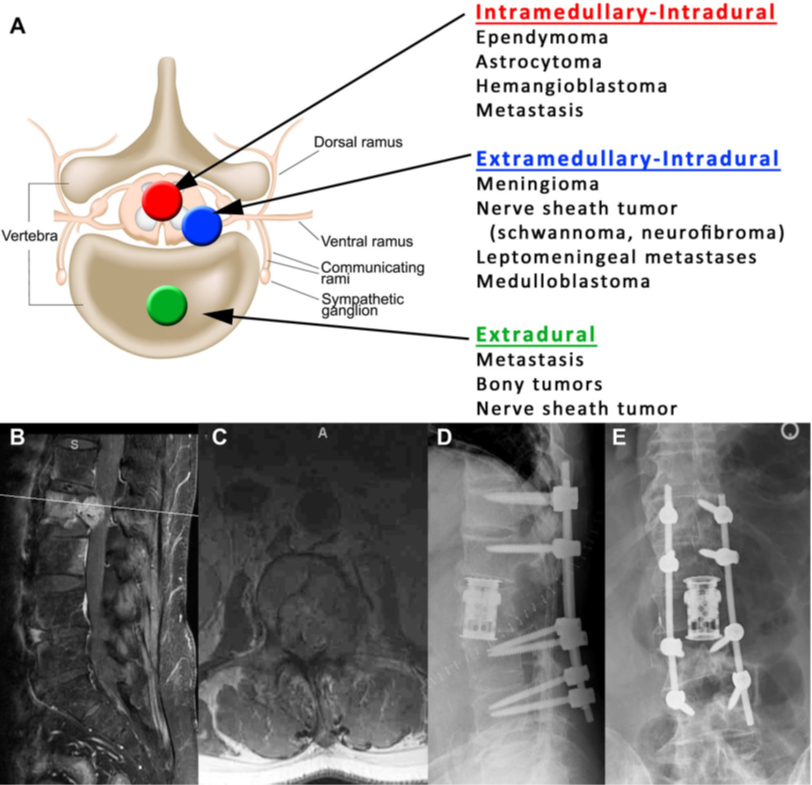
Hình 6. U cột sống. A. Sơ đồ mô tả các loại bệnh lý và vị trí tương quan với cột sống. B. mặt cắt dọc và C. ngang trên MRI cho thấy gãy xương bệnh lý ở L2 do di căn từ carcinoma thận. D. Phim Xquang nghiêng và E. thẳng sau khi mổ cắt bỏ thân sống L2 và làm cứng lối sau T12-L4.
Trả lời
- E. CES thường có khởi phát đau lưng cấp và yếu chi dưới, tê rần quanh vùng đáy chậu, và rối loạn chức năng ruột (ví dụ: đại tiện không tự chủ) và bàng quang (ví dụ: bí tiểu). Cần tiến hành khám thần kinh đầy đủ, bao gồm thởi điểm xuất hiện triệu chứng, sức cơ, trương lực trực tràng, và tồn dư nước tiểu sau tiểu tiện, kết hợp đánh giá hình ảnh học.
- B. Sau khi thực hiện các biện pháp nhằm ổn định về huyết động, mổ giải ép sớm chùm đuôi ngựa sẽ giúp BN có cơ hội phục hồi tốt nhất. BN nên được theo dõi sau mổ ở đơn vị chăm sóc tích cực, không nên theo dõi ở phòng bệnh thông thường, để bảo đảm huyết áp ổn định trong giai đoạn ngay sau mổ. Có thể cần đặt đường chuyền để theo dõi huyết áp động mạch, quan điểm phổ biến là cần duy trì đầy đủ huyết áp động mạch trung bình (HAĐMTB). Nên dùng dopamine hoặc norepinephrine thay cho phenylephrine (B) để nâng HAĐMTB vì phenylephrine có thể gây ra phản xạ chậm nhịp tim trong bối cảnh sốc thần kinh.
- E. Có nhiều bằng chứng cho thấy nâng HAĐMTB (bước đầu tiên trong xử trí CTTS), và mổ giải ép sớm để giảm chấn thương tủy thứ phát sẽ giúp hồi phục chức năng thần kinh. Sử dụng corticoid vẫn còn nhiều tranh luận và có thể có lợi nếu sử dụng sớm trong một số trường hợp chấn thương nhưng không chắc chắn có lợi cho tất cả BN (B). Trong khi CTTS cấp và CES là những bệnh lý khác nhau, nhưng có nhiều điểm giống nhau trong chiến lược điều trị, chẳng hạn như xử trí ban đầu trong phác đồ điều trị CTTS.
BS. Trương Văn Trí dịch
Nguồn: Ahmad F.U., ESSENTIAL NEUROSURGERY FOR MEDICAL STUDENTS- SPINE, Operative neurosurgery, volume 17, number 2, pS153-S181
https://academic.oup.com/ons/article-abstract/17/Supplement_1/S153/5491059





