ĐAU
1.ĐẠI CƯƠNG
Các loại đau chính:
1.1 Nhận cảm (nociceptive):
a) Thân thể (somatic): đau khu trú rõ. Đau được mô tả như dao đâm hoặc co rút. Là kết quả của tổ chức mô bị chấn thương hoặc viêm, hoặc do dây thần kinh hoặc đám rối thần kinh bị chèn ép. Loại đau này đáp ứng với điều trị bệnh lý bên dưới (gây ra tình trạng tình trạng viêm, chèn ép) hoặc bằng cách cắt đứt đường dẫn truyền nhận cảm.
b)Tạng (visceral): đau ít khu trú. Loại đau này đáp ứng kém với thuốc giảm đau.
1.2 Ly tâm (deafferentation):
Đau ít khu trú. Đau được mô tả như nghiền nát, xé rách, ngứa như có kiến bò hoặc tê cóng. Cũng gây ra loạn cảm bỏng rát với đau nhói, và nhạy cảm đau (hyperpathia). Các thủ thuật cắt bỏ không cải thiện tình trạng đau.
1.3 “Đau duy trì giao cảm” (sympathetically maintained pain) và các thể đau tương tự, ví dụ như đau cháy (causalgia).
2.CÁC HỘI CHỨNG ĐAU THẦN KINH
2.1 Đại cương
Đau thần kinh được định nghĩa là đau gây ra bởi tổn thương thần kinh ngoại biên và/ hoặc thần kinh trung ương biểu hiện bằng các dấu hiệu và triệu chứng cảm giác.
Đau trong bệnh lý thần kinh đái tháo đường và đau sau nhiễm herpes là những biểu hiện điển hình của hội chứng đau thần kinh. Các hội chứng đau thần kinh mạn tính được liệt kê dưới đây, chia làm đau có nguồn gốc thần kinh trung ương hoặc ngoại biên. Đau trong bệnh lý thần kinh đái tháo đường và sau nhiễm herpes có tính chất bỏng rát, nhức nhối và liên tục và thường có đặc điểm là đề kháng với điều trị nội khoa và phẫu thuật.
Bảng 1. Các hội chứng đau thần kinh thường gặp
Đau thần kinh ngoại biên
- Viêm cấp và mạn trong bệnh lý thoái hóa myelin đa rễ thần kinh
- Bệnh lý đa thần kinh do rượu
- Bệnh lý đa thần kinh do hóa trị liệu
- Hội chứng đau vùng phức tạp (Complex regional pain syndrome-CRPS)
- Bệnh lý thần kinh do chèn ép (ví dụ: hội chứng ống cổ tay là bệnh lý phổ biến nhất trong nhóm bệnh này)
- Bệnh lý thần kinh cảm giác do HIV
- Đau thần kinh do thầy thuốc (ví dụ: đau sau mở ngực)
- Bệnh thần kinh cảm giác vô căn
- Chèn ép thần kinh do u hoặc thâm nhiễm
- Bệnh lý thần kinh do thiểu dưỡng
- Đau thần kinh đái tháo đường
- Đau chi ma
- Đau sau nhiễm herpes
- Đau đám rối thần kinh sau xạ trị
- Bệnh lý rễ thần kinh
- Bệnh lý thần kinh do nhiễm độc
- Đau thần kinh số V
- Đau sau chấn thương
Đau thần kinh trung ương
- Bệnh lý tủy trong thoái hóa cột sống cổ
- Bệnh lý tủy HIV
- Đau liên quan xơ cứng rải rác
- Đau liên quan Parkinson
- Bệnh lý tủy sau nhồi máu
- Bệnh lý tủy sau xạ trị
- Đau sau đột quỵ
- Đau sau chấn thương tủy sống
- Rỗng tủy
2.2 Điều trị nội khoa đau thần kinh
Thông tin chung : Điều trị bao gồm thuốc giảm đau gây nghiện, và chống trầm cảm ba vòng.
Thuốc chống trầm cảm 3 vòng
Sử dụng thường hạn chế do các tác dụng kháng cholinergic và tác dụng trung ương và do tác dụng giảm đau giới hạn. Có thể vì serotonin làm gia tăng tác dụng giảm đau của endorphine và làm tăng ngưỡng đau, thuốc ngăn chặn tái hấp thu serotonin có hiệu quả hơn thuốc chặn tái hấp thu norepinephrine, ví dụ trazodone (Desyrel®) chỉ chặn serotonin. Có thể dùng: amitryptyline (Elavil®) 75mg mỗi ngày; desipramine (Norpramin®) 10-25mg/ngày; doxepin (Sinequan®) 75-150mg/ngày. Nhiều bệnh nhân đau mạn tính bị trầm cảm nên việc dùng thuốc chống trầm cảm 3 vòng có thể đem đến một số lợi ích ở những bệnh nhân này. Tác dụng phụ: tác dụng kháng cholinergic và hạ huyết áp tư thế, đặc biệt ở người già. Không khuyến cáo dùng cho bệnh nhân bị thiếu máu cơ tim.
Gapabentin
Hiệu quả trong điều trị đau sau nhiễm herpes và đau thần kinh trong bệnh lý đái tháo đường. Lợi ích cũng được ghi nhận trong giảm đau trong đau dây V, ung thư, xơ cứng rải rác, bệnh lý thần kinh cảm giác trong HIV, CRPS, chấn thương tủy sống, sau mổ, migraine (một số trong các nghiên cứu về điều trị giảm đau bằng Gapabentin có thể đã được các nhà sản xuất tài trợ).
Miếng dán Lidocaine (Lidoderm ®)
Có thể hiệu quả. Sử dụng đến 12h/ngày, tối đa 3 miếng cùng lúc, dán ở vùng da không bị tổn thương ở khu vực đau nhiều nhất.
Tramadol (Ultram®)
Là thuốc giảm đau trung ương
3.CÁC HỘI CHỨNG ĐAU SỌ MẶT
3.1 Đại cương
Các đường dẫn truyền đau ở mặt bao gồm: dây thần kinh số V (thành phần lớn cũng như phần nhỏ (rể vận động), dây thần kinh mặt (thường đau mặt sâu), và dây thần kinh số VIII.
Bệnh nguyên :
- Đau thần kinh đầu (cephalic neuralgia)
a) Đau dây thần kinh số V (trigeminal neuralgia)
-Mạch máu chèn ép dây V tại nguyên ủy hư (root entry zone): nguyên nhân hay gặp nhât
-Xơ cứng rải rác bên trong nhân dây V
b) Đau hầu họng (glossopharyngeal neuralgia): đau thường xảy ra ở gốc lưỡi và vùng hầu kế cận.
c) Đau thần kinh gối (geniculate neuralgia): đau tai và sâu trong trong mặt
d) Tic xung đột (tic convulsif): đau thần kinh gối và co giật mặt
e) Đau vùng chẩm
f) Đau vùng trên hầu : một nhánh của dây X, dẫn đến đau hầu và thỉnh thoảng đau ở tai.
g) Đau bướm khẩu cái
h) Herpes zoster: đau liên tục (không kịch phát). Điển hình có những bọng nước và vảy xuất hiện sau đau, thường ở vùng phân bố của V1 (đau dây V đơn thuần ở vùng V1 là rất hiếm). Trong trường hợp hiếm : không có bọng nước, chẩn đoán có thể khó khăn
i) Đau sau nhiễm herpes (hội chứng Ramsay-Hunt)
j) Đau trên ổ mắt
k) Đau bệnh lý thần kinh số V (trigeminal neuropathic pain, lưu ý khác với trigeminal neuralgia), còn gọi là đau dây V ly tâm: thường xảy ra sau chấn thương do phẫu thuật xoang hoặc răng, chấn thương đầu.
1.Đau đầu dạng đau thần kinh một bên trong thời gian ngắn với chảy nước mắt và phù kết mạc (Short-lasting Unilateral Neuralgiform headache with Conjunctival injection and Tearing-SUNCT): hiếm. Thường ảnh hưởng nam 23-77 tuổi. Đau trong thời gian ngắn (<2 phút) dạng dao đâm, bỏng hoặc điện giật gần mắt, xảy ra nhiều lần mỗi ngày. Kèm các dấu tự động (“dấu hiệu xác nhận SUNCT”): sụp mi, phù kết mạc, chảy nước mắt, chảy nước mũi, xung huyết. Có thể do dị dạng động tĩnh mạch ở góc cầu tiểu não. Giải ép vi mạch hoặc cắt dây V (trigeminal rhizotomy) có thể hiệu quả trong một số trường hợp kháng trị với thuốc (thuốc chống động kinh hoặc corticoid). Chú ý: chảy nước mắt (phổ biến nhất) hoặc các dấu tự động khác có thể xảy ra trong đau dây V1 nhưng thường nhẹ, và chỉ xuất hiện ở giai đoạn muộn sau này và đau kéo dài. Chảy nước mắt dữ dội kèm phù kết mạc ngay từ lúc khởi đầu triệu chứng SUNCT là những đặc điểm tốt nhất để phân biệt bệnh lý này với đau dây V. Có thể xảy ra trong đau đầu cụm (cluster headache).
2.Đau mắt
a) Hội chứng Tolosa-Hunt: đau và liệt vận nhãn
b) Raeder’s paratrigeminal neuralgia: hội chứng Horner một bên + đau dây V
c) Giả u hốc mắt: sụp mi, đau, và rối loạn vận nhãn ngoài
d) Viêm dây thần kinh vận nhãn đái tháo đường
e) Viêm võng mạc
f) Glaucoma
g) Viêm màng bồ đào trước
h) Viêm thần kinh thị
3.Đau tai
4,Rối loạn nhai
a) Bệnh lý răng miệng
b) Chấn thương thần kinh (thần kinh ổ răng trên/ dưới)
c) Rối loạn chức năng khớp thái dương hàm
d) Mỏm trâm dài
e) Viêm cơ thái dương và cơ cắn
5.Hội chứng đau liên quan mạch máu
a) Đau đầu migraine
-Migraine đơn giản: bao gồm migraine kinh điển, migraine phổ biến
-Migraine phức tạp: migraine liệt nửa người, migraine liệt vận nhãn
b) Đau đầu cụm (cluster headache): đau từng giai đoạn, mạn tính, đau nửa đầu kịch phát mạn tính
c) Viêm động mạch tế bào lớn (viêm động mạch thái dương): Đau ở vùng động mạch thái dương nông
d) Đau dầu mạch máu do nhiễm độc hoặc chuyển hóa (sốt, nhiễm toan hô hấp, rượu, nitrite, thiếu oxy, hạ đường huyết, cai cà phê)
e) Đau đầu tăng huyết áp
f) Túi phình mạch não hoặc dị dạng động tĩnh mạch não (do hiệu ứng choáng chổ hoặc do xuất huyết)
g) Đau động mạch cảnh: ví dụ trong bóc tách động mạch cảnh
h) Bất thường động mạch thân nền (basilar dolichoectasia) chèn ép dây V hoặc lõm vào cầu não
6.Viêm xoang (hàm, trán, sàng, bướm)
7.Bệnh lý răng
8.U: có thể gây đau hoặc chèn dây V
a) Ngoài sọ
b) Trong sọ: u hố sau tiên phát, u chèn dây V thường gây khiếm khuyết cảm giác
9.Đau mặt không điển hình (atypical facial pain; prosopalgia): truyền thống thuật ngữ này dùng cho nhiều loại đau mặt. Hiện nay thuật ngữ này được đề nghị dành cho hiện tượng rối loạn tâm lý.
10.Đau đầu tiên phát không liên quan mạch máu:
a) Đau đầu căng thẳng (co thắt cơ)
b) Đau sau chấn thương
3.2 Đau tai
Đại cương
Do sự phân bố thần kinh phong phú ở tai, đau tai tiên phát có thể có nguồn gốc từ dây V, VII, IX hoặc X hoặc các dây thần kinh chẩm. Do đó, cắt dây V, IX, X hoặc một phần của dây VII (dây thần kinh trung gian, thừng nhĩ (chorda tympani), hạch gối) đã được thực hiện với các kết quả khác nhau. Giải ép vi mạch dây thần kinh tương ứng cũng đã được thực hiện.
Bilan cho bệnh nhân đau tai bao gồm : Các xét nghiệm thần kinh để loại trừ nguyên nhân đau tai thứ phát (viêm tai giữa hoặc ngoài, u xương thái dương…). Nên chụp CT hoặc MRI trong các trường hợp không tìm thấy nguyên nhân.
Đau tai tiên phát
Đau tai tiên phát thường bị một bên (80%). Cơ chế khởi phát cơn đau được xác định trong hơn 50% trường hợp, thường gió lạnh hoặc nước là phổ biến nhất. Khoảng 75% trường hợp có tiền triệu báo trước : mất thính lực, ù tai, chóng mặt. Khi sử dụng cocain hoặc phong bế thần kinh vùng hạnh nhân hầu đem lại hiệu quả giảm đau thường gợi ý đau thần kinh thiệt hầu, tuy nhiên, sự chồng lấn của các vùng phân bố thần kinh làm giảm sự chắc chắn của chẩn đoán.
Sử dụng các thuốc thường dùng trong đau dây V (carbamazepine, phenytoin, baclofen…) là lựa chọn điều trị đầu tiên. Đối với những trường hợp kháng trị không đáp ứng với gây tê vùng hầu, phẫu thuật dưới chẩm kiểm tra dây VII (dây trung gian- nervus intermedius) và các dây sọ thấp hơn có thể được chỉ định. Nếu tìm thấy mạch máu chèn ép thần kinh rõ rệt, có thể tiến hành giải ép vi mạch đơn thuần. Nếu giải ép vi mạch thất bại, hoặc không tìm thấy mạch máu nào chèn ép rõ ràng, Rupa và cộng sự đề nghị cắt dây thần kinh trung gian, dây IX và hai sợi trên của dây X, và cắt bỏ hạch gối (hoặc, nếu nghỉ nhiều đến đau thần kinh thiệt hầu thì chỉ cắt bỏ dây IX và hai sợi trên của dây X).
3.3 Đau dây V (Trigeminal Neuralgia-TGN)
Đại cương
Các thông tin quan trọng
-Đau khởi phát đột ngột, kịch phát như điện giật ở vùng phân bố của một hoặc nhiều nhánh của dây V ở một bên mặt
-Có đặc điểm là có những giai đoạn lui bệnh và thời gian đầu đáp ứng với carbamazepine
-Khám không phát hiện bất thường thần kinh (chỉ có một ngoại lệ: giảm nhẹ cảm giác)
80-90% trường hợp là do mạch máu chèn dây V tại vị trí đi vào thân não (root entry zone), thường là động mạch tiểu não trên. Ở bệnh nhân bị xơ cứng rải rác, có thể do mảng xơ cứng gây đau (bệnh nhân xơ cứng rải rác thường ít đáp ứng với các thủ thuật)
-75% cuối cùng sẽ không đáp ứng với thuốc và cần tiến hành thủ thuật (lựa chọn chính : phẫu thuật giải ép vi mạch, cắt dây thần kinh (rhizotomy) qua da hoặc xạ phẫu). Lựa chọn phương pháp phụ thuộc vào tuổi, vị trí triệu chứng, điều trị trước đó và tác dụng phụ của phương pháp điều trị.
Đau dây thần kinh số V (trigeminal neuralgia-TGN, hoặc tic douloureux): đau kịch phát như điện giật kéo dài vài giây, thường khởi phát bởi kích thích cảm giác, giới hạn trong khu vực phân bố của một hoặc các nhánh của dây V, ở một bên mặt, không có khiếm khuyết thần kinh. Thuật ngữ « đau mặt không điển hình (atypical face pain-AFP) » đôi khi được sử dụng để mô tả các thể đau mặt còn lại (không phải TGN).
Rất hiếm khi gặp TGN trạng thái (status trigeminus), lâm sàng thể hiện bằng chuỗi co thắt giống tic kế tiếp nhau rất nhanh được khởi phát bởi bất kỳ kích thích nào. Carbamazepine đường tĩnh mạch hoặc phenytoin tĩnh mạch có thể có hiệu quả trong dạng này.
Dịch tể học
Tỷ lệ mới mắc hàng năm khoảng 4/100.000. Không có mối liên hệ với nhiễm herpes simplex. Có khuynh hướng thoái lui ngẫu nhiên nhưng sau đó đau trở lại với thời gian hết đau có thể vài tuần hoặc vài tháng, đây là đặc điểm điển hình của bệnh lý này. 2% bệnh nhân bị xơ cứng rải rác (MS) bị TGN, trong khi đó khoảng 18% bệnh nhân TGN hai bên bị MS.
Sinh lý bệnh
Có thể do trong dây V xảy ra sự dẫn truyền không chịu sự điều hòa của chất dẫn truyền thần kinh (ephaptic transmission) từ sợi A đường kính lớn bị thoái hóa myelin sang sợi A-delta nhỏ và sợi C (nhận cảm). Nguyê nhân bệnh có thể là :
1.Mạch máu chèn ép dây V ở root entry zone (lưu ý : chèn ép dây V có thể thấy ở 50% trường hợp mổ xác nhưng bệnh nhân trước đó không hề bị TGN)
a) Phổ biến nhất (80%) do động mạch tiểu não trên (SCA)
b) Tồn tại động mạch tam thoa nguyên thủy
c) Động mạch thân nền giãn phình (dolichoectatic basilar artery)
2.U hố sau
3.Trong MS, mảng xơ cứng trong thân não có thể gây TGN và thường đáp ứng kém với giải ép vi mạch.
Bên cạnh khu vực phân bố cảm giác của dây V, những đường dẫn truyền gây đau khác có thể là : nhánh vận động của dây V (phần nhỏ), hoặc dây VII hoặc VIII.
U và đau dây V
Trong hơn 2000 bệnh nhân đau mặt đã khám trong 10 năm qua, chỉ có 16 bệnh nhân có u (tỷ lệ <0,8%). U hố sau là nguyên nhân hay gặp nhất có thể gây triệu chứng gần giống với TGN thật sự; trong đó u dây VIII là phổ biến nhất. Một báo cáo cho thấy, 2 trong 7 bệnh nhân đau dây V do u dây VIII có u nằm đối bên với phía đau mặt (có thể do sự đẩy lệch thân não). Bệnh nhân bị TGN ban đầu đáp ứng với carbamazepine, trong khi đó không có bệnh nhân đau mặt không điển hình (Atypical Facial Pain-AFP) nào đáp ứng với carbamazepine.
Khi đau mặt do u, đặc biệt u ngoại biên, đau thường không điển hình (thường là đau liên tục), thường có bất thường thần kinh đi kèm (thường là mất cảm giác, mặc dù một số trường hợp ban đầu hoàn toàn bình thường về các dấu thần kinh), và tuổi thường trẻ hơn TGN điển hình.
Chẩn đoán phân biệt : xem Các hội chứng đau sọ mặt (ở trên)
Đánh giá
Bệnh sử và khám lâm sàng
1.Bệnh sử
a) Mô tả chính xác vị trí đau để xác định phần nào của dây V cần được điều trị
b) Xác định thời điểm khởi phát TGN, cơ chế khởi phát
c) Đánh giá khoảng thời gian không đau (không có khoảng thời gian này là không điển hình cho TGN)
d) Xác định đau kéo dài bao lâu, tác dụng phụ, liều,và đáp ứng với các thuốc
e) Hỏi các triệu chứng có thể gợi ý đến các tình trạng không phải TGN, ví dụ : tiền sử có nang nước herpes, chảy nước mắt dữ dội (có thể nghỉ đến SUNCT, tic convulsif, đau lưỡi (đau dây thiệt hầu), mất cảm giác (u…), đau tiến triển dữ dội (u, herpes…), các triệu chứng gợi ý MS)
2.Khám lâm sàng : trong TGN, khám cho kết quả bình thường, bất kỳ khiếm khuyết thần kinh nào (ngoại trừ mất cảm giác rất nhẹ) ở bệnh nhân chưa từng phẫu thuật đều cần phải tìm kiếm nguyên nhân cấu trúc, ví dụ : u. Việc khám lâm sàng cũng cần thiết để so sánh với tình trạng sau mổ
a) Đánh giá cảm giác ở cả 3 khu vực của dây V hai bên (kể cả phản xạ giác mạc)
b) Đánh giá chức năng cắn và chức năng bướm khẩu cái (mở miệng, cằm lệch về bên yếu)
c) Đánh giá vẫn nhãn ngoài
Hình ảnh
MRI thường được chỉ định ở những bệnh nhân này để loại trừ u hoặc MS, đặc biệt trong các trường hợp có những đặc điểm không điển hình. Lợi ích của MRI trong các trường hợp điển hình thường thấp.
Điều trị nội khoa
Carbamazepine
Baclofen
Gabapentin
Phẫu thuật
Chỉ định đối với những trường hợp kháng thuốc, hoặc khi tác dụng phụ của thuốc nhiều hơn rủi ro và nhược điểm của phẫu thuật.
Lựa chọn phẫu thuật :
Phong bế (block) hoặc cắt bỏ nhánh thần kinh của dây V liên quan đến khu vực đau, hoặc có thể dùng để ngăn chặn sự khởi phát
Phong bế điểm khởi phát : hoặc dùng alcohol hoặc cắt thần kinh qua da
Cắt thần kinh V qua da (Percutaneous Trigeminal Rhizotomy) : mục đích tiêu hủy sợi A-delta và C (nhận cảm đau) trong khi vẫn giữ lại sợi A-alpha và beta (cảm giác). Một cách lý tưởng, tạo nên tổn thương sau hạch (không gây tổn thương hạch). Có thể được sử dụng để ngăn chặn sự khởi phát. Các kỹ thuật có thể sử dụng :
a) Dùng sóng radio để tạo nhiệt đốt các sợi đau (radiofrequency rhizotomy-RFR). Bệnh nhân phải tỉnh trong quá trình thực hiện thủ thuật.
b) Tiêm glycerol vào hố Meckel. Có thể tỷ lệ mất cảm giác và đau mất cảm giác (anesthesia dolorosa) thấp hơn so với đốt nhiệt bằng sóng radio.
c) Tạo chấn thương cơ học (percutaneous microcompression (PMC) rhizolysis): bơm bóng catheter Fogarty số 4. Bệnh nhân không không cần phải tỉnh khi làm thủ thuật
d) Bơm nước sôi vô khuẩn
Cắt rễ dây thần kinh sau hạch Gasser bằng đường dưới thái dương ngoài màng cứng của Spiller-Frazier, ngày nay rất hiếm khi sử dụng. Kỹ thuật ban đầu của Spiller- Frazier là cắt bỏ thần kinh, có tỷ lệ biến chứng chảy máu quá cao. Đường tiếp cận này có thể được sử dụng để bộc lộ hạch Gasser và sau đó làm chấn thương nhẹ hạch.
Cắt bỏ phần thần kinh sau hạch trong màng cứng (phần cảm giác+/- rễ vận động): có thể thực hiện trong suốt quá trình giải ép vi mạch nếu không có sự chèn ép mạch máu nào được tìm thấy.
Cắt dải thần kinh V đi xuống ở phần thấp của hành tủy (99,5% thành công): hiếm khi sử dụng
Phẫu thuật giải ép vi mạch (MVD): phẫu thuật tìm khu vực rễ thần kinh đi vào tủy sống (root entry zone), thường qua mở sọ hố sau, và di chuyển mạch máu chèn lên dây thần kinh (nếu tìm thấy mạch máu). Thường dùng tấm Ivalon hoặc Teflon chèn vào giữa mạch máu và thần kinh.
Cắt bỏ hoàn toàn phần thần kinh gần với hạch bằng đường mở sọ hố sau
Xạ phẫu
Kích thích vỏ não vận động (motor cortex stimulation) (kỹ thuật này phần nào giống kích thích tủy sống để điều trị bệnh nhân đau tủy sống hoặc đau chi). Tốt hơn cho đau dây V do bệnh lý thần kinh (một thể hoàn toàn khác TGN)
Lựa chọn phương pháp phẫu thuật:
Một số điểm quan trọng quyết định đến việc lựa chọn phương pháp điều trị:
- Đau ở vùng V3: dùng phương pháp đốt nhiệt bằng sóng radio. Có thể chọn lọc điều trị dây V3 mà không ảnh hưởng đến các khu vực khác
- V1 hoặc V2: dùng bóng ép. Gây ra tê rần cả 3 khu vực, nhưng không giống như đốt nhiệt bằng sóng radio, tê rần giác mạc có thể dễ chịu đựng hơn và phản xạ giác mạc thường được bảo tồn.
- Đau hai bên: tiêm glycerol. Phương pháp này có hiệu quả ngắn nhất, là một lợi thế nếu bạn cho rằng có thể cần điều trị bên còn lại vào một thời điểm nào đó sau này.
- Xạ phẫu: do cần thời gian khá lâu mới có hiệu quả giảm đau nên không phải là phương pháp tối ưu cho những bệnh nhân cần giảm đau lập tức.
Loại bỏ thần kinh ngoại biên (peripheral nerve ablation and neurectomies)
Phương pháp này dành cho những trường hợp đau hoặc có điểm khởi phát (trigger point) ở khu vực trên ổ mắt/ trên ròng rọc, dưới ổ mắt, hoặc thần kinh răng dưới. Cắt bỏ dây thần kinh (neurectommy) có thể xem xét đối với người già không thể chịu được mổ giải ép vi mạch (cắt bỏ thần kinh có thể thực hiện với tê tại chổ), đau ở trán (để tránh khả năng mắt bị mất cảm giác, tình huống có thể xảy ra khi sử dụng RFR). Nhược điểm của phương pháp này là mất cảm giác ở khu vực dây thần kinh chi phối và tỷ lệ tái phát cao do sự tái tạo của dây thần kinh (thường trong 18-36 tháng), trong trường hợp tái phát thì việc thực hiện lại thủ thuật cắt bỏ thần kinh thường vẫn có hiệu quả. Có thể sử dụng phương pháp này sau khi đã cắt thần kinh V chọn lọc qua da.
Thần kinh trên ổ mắt và trên ròng rọc: Xem thêm thông tin đau thần kinh trên ổ mắt (supraorbital neuralgia-SON) hoặc trên ròng rọc (supratrochlear-STN). SON có thể điều trị bằng cắt thần kinh chọn lọc (rhizotomy) (ví dụ: dùng alcohol hoặc sóng radio) hoặc cắt bỏ thần kinh (neurectomy). Tiêm alcohol thường được dùng một cách thận trọng cho STN vì nguy cơ chấn thương cơ chéo trên. Đối với cắt bỏ thần kinh, những nhánh thần kinh này được bộc lộ bằng cách rạch da 2cm song song và ngay bên dưới phần trong của lông mày (không nên cạo lông mày vì đôi khi sẽ không mọc trở lại).
Cắt thần kinh V chọn lọc qua da (Percutaneous Trigeminal Rhizotomy-PTR)
Khuyến cáo dùng cho những bệnh nhân sau: có nguy cơ xấu khi gây mê toàn thần (người già hoặc những trường hợp có nhiều nguy cơ khi gây mê toàn thân), mong muốn tránh các nguy cơ biến chứng lớn, có khối u nội sọ không bóc được, bị MS, giảm thính lực bên còn lại, có thời gian sống ngắn (< 5 năm). Đối với “đau mặt không điển hình”, việc loại bỏ thần kinh chi phối khu vực đau ở mặt chỉ đem lại hiệu quả < 20% số bệnh nhân, làm nặng thêm là 20%. Tái phát có thể điều trị một cách dễ dàng bằng lặp lại thủ thuật. Có thể sử dụng để điều trị các trường hợp đã được điều trị bằng phương pháp loại bỏ thần kinh ngoại biên (peripheral nerve ablation) mà thất bại.
Lựa chọn kỹ thuật: Tỷ lệ tái phát và loạn cảm tương tự nhau giữa các kỹ thuật. Tỷ lệ hạ huyết áp trong khi làm PMC thấp hơn so với RFR. Chậm nhịp tim thường xảy ra với PMC nhưng không có hại (một số phẫu thuật viên dự phòng bằng cách dùng atropine). RFR yêu cầu sự hợp tác của bệnh nhân; PMC có thể làm trong khi bệnh nhân ngủ. Liệt dây V vận động cùng bên (ví dụ cơ chân bướm) gặp phổ biến sau khi làm PMC (thường là thoáng qua) hơn RFR, và vì vậy PMC không nên thực hiện nếu đã có liệt cơ đối bên do thủ thuật trước đó.
Biến chứng của phương pháp đốt nhiệt qua da:
Chú ý: “tê rần” xảy ra trong phần lớn các ca PTR thành công và không xem đó là biến chứng.
1.Tử vong: chỉ 17 trường hợp trên 22000 thủ thuật (bao gồm phẫu thuật viên ít kinh nghiệm và bệnh nhân có nguy cơ cao khi phẫu thuật)
2.Rối loạn cảm giác: tỷ lệ cao hơn trong những trường hợp gây tổn thương thần kinh hoàn toàn:
a)Nhẹ: 9%
b)Nặng: cần dùng thuốc điều trị: 2%
c)Đau mất cảm giác (anesthesia dolorosa) : đau dữ dội, liên tục, đau bỏng rát, không đáp ứng với tất cả các phương pháp điều trị: 0,2-4%.
3.Viêm màng não: 0,3%
4.Tiết nước bọt thay đổi: 20% (17% tăng, 3% giảm)
5.Yếu cơ nhai ( bệnh nhân thường không nhận ra)
6.Liệt vận nhãn (thường thoáng qua)
7.Giảm khả năng nghe (hậu quả của liệt cơ căng màng nhĩ).
8.Viêm da do liệt thần kinh (do tổn thương dây V dẫn đến giảm cảm giác)
9.Xuất huyết nội sọ: hiếm, một báo cáo cho thấy có 7 trường hợp/ 14000 thủ thuật, có thể do tăng huyết áp thoáng qua
10.Tiết nước mắt thay đổi: 20% (17% tăng, 3% giảm)
11.Nổi ban herpes simplex: cho bệnh nhân dùng thuốc kháng herpes nếu có triệu chứng (có thể cho dùng Acyclovir)
22.Nhịp chậm và hạ huyết áp: 1% nếu RFR so với 15% nếu tiêm glycerol
13.Hiếm:
a. Apxe thùy thái dương
b. Viêm màng não vô khuẩn
c. Apxe trong não: 0,1%
Phẫu thuật giải ép vi mạch (MVD)
Khuyến cáo chỉ định cho bệnh nhân dùng thuốc nhưng đau ít cải thiện, tiên lượng sống > 5 năm và có khả năng trải qua được cuộc mở sọ nhỏ (tỷ lệ biến chứng phẫu thuật tăng lên theo tuổi). Hiệu quả phẫu thuật thường kéo dài, hết hoặc giảm đau trong 10 năm đạt tỷ lệ 70%. Tỷ lệ mất cảm giác ở mặt thấp hơn PTR, và đau mất cảm giác (anesthesia dolorosa) không xảy ra. Tỷ lệ tử vong: <1%. Tỷ lệ viêm màng não vô khuẩn: 20%. Biến chứng thần kinh nghiêm trọng: 1-10%. Tỷ lệ thất bại: 20-25%.
1-2% bệnh nhân bị MS sẽ có mảng thoái hóa myelin ở nguyên ủy hư (root entry zone), thường những bệnh nhân này không đáp ứng với MVD, nên thử điều trị bằng PTR.
Xạ phẫu (Stereotactic Radiosurgery- SRS)
Mục đích đầu tiên khi Leksell sử dụng xạ phẫu là để điều trị TGN. Vào thời gian đầu, phương pháp này được dành cho những trường hợp đã phẫu thuật nhiều lần, nhưng nay được chỉ định rộng rãi hơn. Là thủ thuật ít xâm nhập nhất. Nói chung được khuyến cáo cho bệnh nhân có bệnh đi kèm, tỷ lệ biến chứng cao, đã phẫu thuật nhưng không cải thiện, hoặc những trường hợp sử dụng kháng đông.
Kế hoạch điều trị: Sử dụng isocenter 4-5mm ở REZ của dây V, REZ được xác định trên MRI. Dùng liều 70-80 Gy ở trung tâm, đường đồng liều 80% (80% isodose curve) không phạm vào thân não.
Kết quả: Giảm đau đáng kể sau xạ phẫu lần đầu: 80-96%, nhưng chỉ có khoảng 65% hết đau hoàn toàn. Thời gian trung bình từ khi điều trị đến khi có hiệu quả giảm đau: 3 tháng (1 ngày -13 tháng). Đau tái phát xảy ra trong vòng 3 năm ở 10-25% bệnh nhân. Bệnh nhân đau dây V kèm MS đáp ứng SRS kém hơn so với bệnh nhân không bị MS. SRS có thể lặp lại, nhưng phải sau lần SRS đầu tiên 4 tháng.
Tiên lượng thuận lợi: liều xạ phẫu cao, bệnh nhân chưa phẫu thuật trước đó, không có các biểu hiện đau không điển hình, chức năng cảm giác trước khi điều trị bình thường.
Tác dụng phụ: Giảm cảm giác mặt xảy ra ở 20% sau SRS lần đầu, và trong 32% bệnh nhân cần SRS lại (liều xạ phẫu càng cao thì tỷ lệ này càng tăng).
Xử lý bệnh nhân phẫu thuật thất bại
90% các trường hợp tái phát xảy ra ở vùng phân bố cảm giác trước đây đã từng bị đau; 10% xảy ra ở vùng phân bố cảm giác mới và có thể là biểu hiện sự tiến triển của một tình trạng bất thường đằng sau hiện tượng đau mặt này. Một số điều trị thất bại không phải là đau dây V (trigeminal neuralgia) trường diễn, mà là biểu hiện của đau thần kinh dây V (trigeminal neuropathic pain).
Có thể lặp lại PTR ở bệnh nhân bị tái phát nhưng vẫn còn cảm giác vùng mặt. Việc lặp lại PTR thường có kết quả, trường hợp thất bại có thể được xử lý như dưới đây.
MVD có thể thực hiện ở bệnh nhân điều trị bằng PTR thất bại, nhưng tỷ lệ thành công có thể giảm xuống (91% đối với bệnh nhân được MVD lần đầu, trong khi đó tỷ lệ là 43% đối với bệnh nhân được MVD sau khi PTR; lưu ý: tỷ lệ 91% có thể là một tỷ lệ thành công cao không thực tế, và bệnh nhân thất bại PTR có thể cho vào nhóm điều trị khó khăn hơn). Lặp lại MVD cũng có thể thực hiện, lưu ý rằng tấm đệm Teflon có thể di chuyển, hoặc mạch máu thật sự gây xung đột có thể bị di chuyển ra xa khỏi dây thần kinh do tư thế phẫu thuật, sau mổ một thời gian thì di chuyển trở lại vị trí ban đầu và gây chèn ép dây V.
SRS có thể lặp lại, sử dụng cùng liều trước đây, giảm đau đáng kể đạt tỷ lệ 89% và giảm hoàn toàn đạt 58%.
Cắt bỏ dây V sau hạch Gasser trong màng cứng
Có thể được sử dụng như là biện pháp cuối cùng ở bệnh nhân bị TGN tái phát sau một hoặc nhiều lần PTR mà mất cảm giác mặt hoàn toàn, hoặc ở bệnh nhân đã được mở sọ hố sau để MVD nhưng không tìm thấy mạch máu chèn ép thần kinh. Trường hợp MVD nhưng không tìm thấy mạch máu, cắt bỏ thần kinh một phần được thực hiện bằng cách cắt bỏ 2/3 dây thần kinh, sau đó bệnh nhân sẽ mất cảm giác mặt một phần. Trường hợp bệnh nhân mất cảm giác mặt trước mổ, có thể xem xét cắt bỏ phần vận động của dây V, phần này có thể là đường dẫn truyền cảm giác đau.
3.4 Đau thần kinh trên ổ mắt và trên ròng rọc
Giải phẫu
Dây thần kinh trên ổ mắt và trên ròng rọc đi ra từ vùng trán và là 2 trong 5 nhánh của dây V1 (nhánh mắt của dây V). Thần kinh trên ổ mắt là nhánh lớn nhất. Nó đi ra khỏi ổ mắt qua khe trên ổ mắt hoặc lổ trên ổ mắt, thường ở 1/3 trong của trần ổ mắt (khoảng cách trung bình từ vị trí ra khỏi ổ mắt đến góc trong ổ mắt: 20mm (5-47mm)). Thần kinh trên ròng rọc thoát khỏi ổ mắt mà không đi qua khe hoặc lổ, khoảng 3-38mm phía trong dây thần kinh trên ổ mắt (trung bình 15,3mm), nhánh trong cùng nhất có thể cách đường giữa từ 8 đến 30mm.
Đặc điểm đau thần kinh trên ổ mắt
TGN có thể biểu hiện bằng đau ở khu vực chi phối của thần kinh trên ổ mắt, tuy nhiên, thần kinh trên ổ mắt có thể liên quan đến đau thần kinh trên ổ mắt (supraorbital neuralgia (SON)), một hội chứng khác biệt với những đặc điểm lâm sàng khác với TGN. SON hiếm gặp, hơi phổ biến hơn ở nữ giới, điển hình khởi phát ở độ tuổi 40-50. Có các đặc điểm: 1) đau một bên ở vùng chi phối của dây thần kinh trên ổ mắt (hình 1), 2) đau ở khu vực khe trên ổ mắt hoặc dọc theo vùng phân bố của dây thần kinh, và 3) giảm đau tạm thời khi thực hiện thủ thuật phong bế thần kinh (block nerve).
Đau thường mạn tính liên tục hoặc từng đợt.
SON có thể:
- Tiên phát ( không xác định được nguyên nhân): những trường hợp này không có biểu hiện mất cảm giác
- Thứ phát (ví dụ: do chấn thương ở khu vực đau, hoặc do chèn ép mạn tính, ví dụ: đeo kính bơi lâu ngày): phổ biến hơn SON tiên phát. Đa số trường hợp sẽ thuyên giảm trong vòng một năm khi loại bỏ nguyên nhân chèn ép.
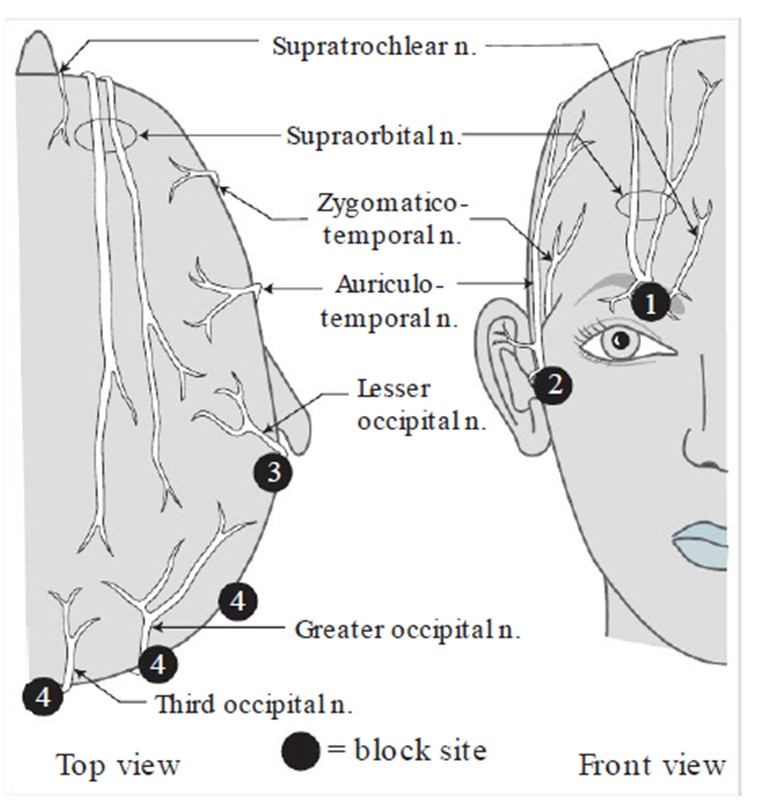
Hình 1. Các vị trí phong bế thần kinh sọ não
Đau thần kinh trên ròng rọc (Supratrochlear Neuralgia)
Những trường hợp đau thần kinh trên ròng rọc cần phân biệt với SON, dựa vào khu vực đau, đau thần kinh trên ròng rọc thường ở vùng trán phía trong hơn so với SON, và giảm đau khi phong bế dây thần kinh trên ròng rọc.
Điều trị
Gabapentin 800-2400 mg/ngày hoặc pregabalin (150mg/ngày).
Bôi capsaicin vùng bị đau có thể có hiệu quả
Đau kháng trị có thể đáp ứng với tiêm alcol (giúp giảm đau trung bình 8,5 tháng) hoặc dùng sóng cao tần.
Có thể mổ giải ép bằng cách cắt bỏ dây chằng nằm trên khe ổ mắt trên, hoặc giải pháp cuối cùng là cắt bỏ thần kinh (giúp giảm đau trung bình 33,2 tháng).
3.5. Đau thần kinh thiệt hầu
Tỷ lệ
1 ca trên mỗi 70 ca đau dây V
Lâm sàng
Đau dữ dội, khởi phát cơn đau ở khu vực chi phối cảm giác của dây thần kinh thiệt hầu và dây X (họng và đáy lưỡi hay bị nhất, lan ra tai (đau tai), thỉnh thoảng lan đến cổ), thỉnh thoảng kèm chảy nước bọt và ho. Hiếm: hạ huyết áp, ngất, ngừng tim và co giật có thể đi kèm. Có thể khởi phát khi nuốt, nói hoặc nhai. Hiếm có khu vực khởi phát.
Điều trị
Có thể giảm đau bằng tiêm cocain vào hạnh nhân và hố hạnh nhân. Nếu đau thường xuyên và trầm trọng thì cần can thiệp phẫu thuật. Giải ép vi mạch, hoặc phân tách thần kinh (nerve division) qua đường ngoài hoặc trong sọ (phương pháp qua đường trong sọ có thể cần được thực hiện nhằm mục đích giảm đau mãi mãi).
Đường tiếp cận trong sọ: Cắt dây IX trước hạch và 1/3 trên hoặc hai sợi (những sợi lớn) của dây X. Dây IX được xác định tại vị trí đi ra khỏi màng cứng, nơi dây IX tách biệt với dây X bởi vách màng cứng. 1/3 trên của dây X thường bao gồm 1 rễ đơn độc, hoặc ít phổ biến hơn, nhiều rễ nhỏ. Khó nuốt sau mổ thường tự hết. Biến chứng tim mạch sau cắt dây X đã được báo cáo, cho nên cần theo dõi sát trong 24h sau mổ.
3.6. Đau thần kinh gối (geniculate neuralgia)
Đại cương
Đau thần kinh gối (GeN), còn gọi là đau thần kinh Hunt hoặc đau thần kinh trung gian: thể đau thần kinh rất hiếm do thần kinh trung gian (nhánh cảm giác thân thể của dây VII chi phối thụ thể cơ học (mechanoreceptors) của các nang lông ở mặt trong của loa tai và thụ thể cơ học sâu của khoang mũi và khoang miệng và thụ thể hóa học ở các nụ vị giác ở 2/3 trước của lưỡi).
Triệu chứng: đau tai dữ dội 1 bên (đau dữ dội sâu trong tai, mô tả như “băng đá đâm trong tai”) lan đến tai ngoài, thỉnh thoảng có cảm giác bỏng rát quanh mắt và gò má cùng bên, và đau mặt (đau các cấu trúc sâu bên trong mặt, bao gồm ổ mắt, mũi sau và vùng khẩu cái). Trong khi cơn đau diễn ra, một số bệnh nhân có biểu hiện: chảy nước bọt, vị giác đắng, ù tai hoặc chóng mặt.
GeN thỉnh thoảng có điểm khởi phát ở vùng da phía trước lổ tai ngoài và bình tai, đau cũng có thể khởi phát bởi lạnh, tiếng ồn, hoặc khi nuốt.
Xét ngiệm cần làm bao gồm đánh giá chức năng thần kinh tai bằng thính lực đồ và điện ký rung giật nhãn cầu (Electronystagmography). Một số bệnh nhân có thể cần chụp MRI hoặc CT độ phân giải cao và mạch não (để loại trừ phình mạch).
Biến thể
Thể máy giật (Tic convulsif): GeN kết hợp co giật nửa mặt, thường do mạch máu chèn cả rễ vận động và cảm giác của dây thần kinh mặt, thường gặp nhất là do động mạch tiểu não trước trên (AICA). Được Cushing mô tả lần đầu tiên vào năm 1920.
GeN có thể liên quan đến nhiễm herpes ở hạch gối (còn gọi là viêm hạch herpes hay là hội chứng Ramsay Hunt (RHS)), biểu hiện với tổn thương herpes ở vành tai, lổ tai ngoài, và có thể ở màng nhĩ. Có thể có biểu hiện liệt mặt, giảm thính lực, ù tai hoặc chóng mặt. Không giống GeN vô căn, RHS mạn tính hơn và mức độ đau ít hơn, có khuynh hướng giảm theo thời gian, và thường thì không đáp ứng với carbamazepine. GeN vô căn thường đau hơn RHS nhiều, và không tự hết.
Điều trị
1.Thuốc
a. Những trường hợp nhẹ có thể đáp ứng với carbamazepine, đôi khi có thể kết hợp với phenytoin.
b. Có thể đáp ứng với Valproate, liều 250mg ngày hai lần
c. Bôi kháng sinh tại chổ đối với nhiễm trùng thứ phát hoặc nhiễm herpes
d. Giảm đau tại chổ ở tai ngoài
2.Phẫu thuật: cho những trường hợp nặng mà thuốc không đáp ứng hoặc không dung nạp thuốc
a. Giải ép vi mạch cùng với tách dây VII trung gian (dây thần kinh Wrisberg).
b. Cắt bỏ hạch gối
3.7. Đau thần kinh sau nhiễm herpes
Đại cương
Herpes zoster (tiếng Hy Lạp: zoster nghĩa là vòng đai): bọng nước ở da rất đau đớn do herpes varicella zoster (VZV) (tác nhân gây thủy đậu, một loại virus khác với herpes simplex). Xảy ra ở vùng phân bố khoanh tủy cảm giác (dermatoma) ở một bên ngực trong 65% trường hợp (hiếm khi nhiễm virus mà không có bọng nước đi kèm). 20% trường hợp có liên quan đến dây V (thường gặp ở vùng phân bố của V1). Đau thường giảm sau 2-4 tuần. Khi đau kéo dài trên 1 tháng sau khi bọng nước đã lành, hội chứng đau này được biết như đau thần kinh sau nhiễm herpes (postherpetic neuralgia-PHN). PHN có thể xảy ra sau nhiễm herpes ở bất kỳ vị trí nào và khó điều trị (bằng thuốc hoặc phẫu thuật). Nó có thể xảy ra ở chi, theo phân bố khoanh tủy (dermatoma) (chứ không phải theo vùng phân bố thần kinh ngoại biên). PHN có thể giảm một cách tự phát, nhưng nếu kéo dài trên 6 tháng mà không giảm thì khả năng giảm đau rất khó xảy ra.
Dịch tể học
Tỷ lệ mắc herpes zoster: 125/100.000/năm. Ở Mỹ, có khoảng 850.000 mỗi năm. Tỷ lệ bị ở hai giới là như nhau. Không thay đổi theo mùa. HZ phổ biến hơn ở người giảm miễn dịch và người bị bệnh ác tính (đặc biệt tăng sinh lympho). PHN xảy ra khoảng 10% các ca nhiễm HZ. Nhiễm HZ và PHN phổ biến ở người già hơn (PHN hiếm khi gặp ở tuối < 40, và thường xảy ra ở tuổi >60) và ở những người đái tháo đường. PHN thường xảy ra sau nhiễm HZ ở vùng dây V1 hơn là nhiễm HZ ở vùng phân bố theo khoanh tủy (dermatoma).
Bệnh nguyên
Người ta cho rằng virus Varicella Zoster cư trú trong các hạch cảm giác (hạch lưng của thần kinh gai sống, hạch sinh ba ở vùng mặt) cho đến khi hệ miễn dịch của con người suy yếu thì virus sẽ trồi lên. Những thay đổi viêm bên trong dây thần kinh xảy ra rất sớm và sau đó được thay thế bằng xơ sợi.
Lâm sàng
PHN được mô tả như là một tình trạng đau đớn và nóng rát liên tục. Tình trạng đau này có thể kèm theo biểu hiện đau như điện giật hoặc dao đâm đi kèm. Hiếm khi gây ra tình trạng đau nhói (throbbing pain) hoặc đau như chuột rút (cramping pain). Đau có thể tự phát, hoặc có thể khởi phát bởi kích thích da (ví dụ mặc áo quần), và có thể giảm bằng đè ép liên tục. Đau hiện diện với các mức độ khác nhau nhưng không có thời gian hết đau. Sẹo và thay đổi màu da do các bọng nước thường có thể thấy được. Người ta không dự đoán được liệu PHN có xảy ra sau nhiễm herpes. Khu vực bị ảnh hưởng có thể biểu hiện bằng giảm cảm giác, tăng cảm giác đau, dị cảm và rối loạn cảm giác.
Điều trị
Herpes Zoster
TIêm vaccine thủy đậu cho người lớn tuổi có thể giúp tăng khả năng miễn dịch đối với herpes zoster, nhưng sẽ mất vài năm trước khi biết được liệu việc tiêm phòng sẽ giảm PHN.
Điều trị đau cấp do nhiễm herpes zoster có thể đạt được bằng phong bế ngoài màng cứng hoặc thần kinh gian sườn.
Thuốc uống: Có hiệu quả rút ngắn thời gian đau và giảm tỷ lệ bị PHN. Chúng có thể gây hội chứng ban xuất huyết giảm tiểu cầu huyết khối/ hội chứng huyết tán tăng urê máu (hemolytic uremic syndrome) khi dùng liều cao ở người bị tổn thương nặng hệ miễn dịch. Bao gồm các thuốc:
Acyclovir: hấp thu kém qua đường dạ dày ruột. 800mg mỗi 4 tiếng 5 lần /ngày x 7 ngày.
Valacyclovir (Valtrex ®): là tiền chất của acyclovir và được hấp thu hoàn toàn hơn sau khi uống, có hiệu quả như acyclovir và liều dùng thấp hơn. 1000mg 3 lần mỗi ngày, bắt đầu trong vòng 72 tiếng từ khi bắt đầu nổi ban x 7 ngày.
Famiciclovir (Famvir®): 500mg x 3 lần/ngày x 7 ngày
Đau sau nhiễm herpes
Đại cương
Phần lớn các thuốc có hiệu quả trong điều trị đau dây V thường ít có hiệu quả hơn khi điều trị PHN. Một số thuốc thay thế khác để điều trị PHN là ức chế chống trầm cảm 3 vòng, miếng dán lidocaine (Lidoderm), tiêm steroid trong túi màng cứng, gabapentin, oxycodone… Người ta đề nghị bắt đầu liệu pháp bằng miếng dán lidocaine vì phương pháp này khả năng bị tác dụng phụ là thấp nhất.
Tiêm steroid trong túi màng cứng
Hơn 90% bệnh nhân được tiêm methylprednisolone trong màng cứng (60mg) +3% lidocaine (3ml) mỗi tuần trong 4 tuần cho thấy kết quả giảm đau từ tốt đến tuyệt vời trong 2 năm. Kỹ thuật này chưa được nghiên cứu cho việc sử dụng ở bệnh nhân bị PHN ở vùng dây V. Cần thêm thử nghiệm lâm sàng để làm rõ hiệu quả và tính an toàn (các tác dụng phụ lâu dài có thể xảy ra như viêm dính màng nhện).
Phẫu thuật
Không có phương pháp phẫu thuật duy nhất đem lại thành công khi điều trị các trường hợp PHN. Có nhiều phương pháp phẫu thuật đã được sử dụng và cho thấy hiệu quả thì thỉnh thoảng mới đạt được. Các phương pháp đã được thực hiện bao gồm:
- .Phong bế thần kinh: Chỉ đem lại hiệu quả giảm đau tạm thời
- .Tách bó gai đồi thị (cordotomy): mặc dù cordotomy qua da có thể hiệu quả khi tầng bị PHN ở dưới vị trí cordotomy ít nhất 3-4 tầng, thủ thuật này không khuyến cáo cho những trường hợp đau có nguyên nhân lành tính vì các biến chứng có thể xảy ra và khả năng tái phát khá cao
- .Cắt rễ dây thần kinh tủy (rhizotomy): bao gồm cả phần sau hạch đối với các trường hợp bị ở mặt.
- .Cắt bỏ dây thần kinh
- Cắt sợi giao cảm
- Tạo tổn thương ở nguyên ủy hư rễ thần kinh cảm giác (Dorsal Root Entry Zone-DREZ): thường cho kết quả giảm đau tốt nhưng tỷ lệ tái phát cao
- Châm cứu
- Kích thích điện qua da (Transcutaneous Electrical Nerve Stimulation)
- Kích thích tủy sống
- Phá ngầm dưới da
- Kích thích vỏ não vận động: chỉ định cho PHN ở mặt
3.8 Hội chứng đau vùng phức tạp (Complex Regional Pain Syndrome-CRPS)
3.8.1 Đại cương
Thuật ngữ này được sử dụng gây lẫn lộn. Trước đây cũng được gọi là đau cháy (causalgia) hay là loạn sản phản xạ giao cảm (reflex sympathetic dystrophy). Thuật ngữ causalgia (Hy Lạp: kausis nghĩa là bỏng, algos: đau) được Weir Mitchell giới thiệu vào năm 1864. Nó từng được sử dụng để mô tả một hội chứng hiếm gặp xảy ra ở một số ít người trong số những người bị chấn thương thần kinh ngoại biên trong nội chiến Mỹ. Gồm ba dấu hiệu: đau bỏng rát, rối loạn thần kinh tự động và thay đổi về dinh dưỡng (trophic changes).
CRPS typ II (còn gọi là đau cháy lớn- major causalgia) xảy ra sau chấn thương thần kinh (đầu tiên được mô tả ở các trường hợp bị chấn thương tên lửa tốc độ cao). CRPS typ I (còn gọi là loạn sản phản xạ giao cảm (reflex sympathetic dystrophy-RSD) hoặc đau cháy nhỏ (causalgia minor)) bao gồm các thể ít trầm trọng hơn, và được mô tả sau chấn thương không xuyên thấu. Hội chứng vai-tay và thiểu sản Sudeck là những cách gọi tên khác của CRPS typ I. Năm 1916, khái niệm hệ thần kinh tự động được René Leriche đưa ra, sau đó thuật ngữ loạn sản phản xạ giao cảm (RSD) được sử dụng (nhưng RSD có thể khác biệt với đau cháy).
CRPS sau mổ được mô tả xảy ra sau phẫu thuật ống cổ tay cũng như sau phẫu thuật thắt lưng và cột sống cổ.
Tốt nhất, CRPS phải được xem như là một triệu chứng phức tạp, và không phải là một hội chứng riêng rẽ cũng không phải là một thực thể y khoa (medical entity). Bệnh nhân bị CRPS không phải là một nhóm bệnh nhân đồng nhất, bao gồm:
- CRPS thật sự (đối với những bệnh nhân này, Mailis đề nghị thuật ngữ “physiogenic RSD” (tạm dịch: loạn sản phản xạ giao cảm sinh lý)): một thể bệnh thần kinh phức tạp xảy ra mà có thể có hoặc không tổn thương thần kinh
- Những tình trạng khác với CRPS nhưng có dấu hiệu và triệu chứng giống hệt CRPS: mạch máu, viêm, thần kinh…
- Là kết quả của sự bất động: ví dụ trong hành vi tránh đau, hoặc rối loạn tâm thần
- Một phần của rối loạn giả tạo kèm với vấn đề tâm lý (ví dụ hội chứng Munchausen) hoặc vì mục đích thứ phát (tài chính, tìm thuốc…), ví dụ: giả ốm để trốn việc
3.8.2 Sinh lý bệnh
Các lý thuyết ban đầu cho rằng dẫn truyền xung động không chịu sự điều hòa của chất dẫn truyền thần kinh (ephaptic transmission) giữa các sợi giao cảm và sọi hướng tâm là nguyên nhân gây ra CRPS. Lý thuyết này ngày nay ít được trích dẫn. Một lý thuyết khác gần đây cho rằng CRPS có liên quan đến sự phóng thích nor-epinephrine ở đầu tận cùng giao cảm cùng với sự tăng nhạy cảm thứ phát sau mất phân bố thần kinh hoặc đâm chồi thần kinh (sprouting). Nhiều giả thuyết hiện đại thậm chí không đề cập đến sự liên quan của hệ thần kinh tự động trong tất cả các trường hợp.
Vì vậy, nhiều thể lâm sàng khác nhau trong CRPS có thể chỉ là hiện tượng phụ (epiphenomena) hơn là một phần của cơ chế bệnh sinh.
3.8.3 Lâm sàng
CRPS có thể được mô tả như là một hiện tượng, nghĩa là các phức hợp triệu chứng và dấu chứng khác nhau được mô tả là do nhiều nguyên nhân bệnh lý khác nhau được tập hợp lại trong nhóm bệnh không đồng nhất này. Không có tiêu chuẩn chẩn đoán nào được thiết lập, và nhiều nhà nghiên cứu đã chọn các yếu tố khác nhau để chọn bệnh hoặc loại trừ trong các nghiên cứu của họ.
3.8.4 Triệu chứng
Đau: đau một chi, thường là bỏng rát, và nổi trội ở bàn tay hoặc bàn chân. Đa số trường hợp khởi phát trong vòng 24h sau khi bị chấn thương (trừ trường hợp chấn thương gây ra mất cảm giác, thì biểu hiện đau có thể xuất hiện sau nhiều giờ hoặc nhiều ngày). Tuy nhiên, CRPS có thể mất nhiều ngày đến nhiều tuần để xuất hiện. Thần kinh giữa, trụ và thần kinh tọa là những thần kinh thường xuyên liên quan nhất. Tuy nhiên, không phải lúc nào cũng có thể xác định cụ
thể được dây thần kinh nào đã bị chấn thương. Phần lớn bất kỳ kích thích cảm giác nào đều làm cho đau tệ hơn (loạn cảm đau (allodynia) là hiện tượng đau gây ra bởi một kích thích vô hại (nonnoxious stimulus)).
3.8.5 Dấu chứng
Khám lâm sàng thường khó khăn do đau
Thay đổi mạch máu: hoặc giãn mạch (ấm và hồng) hoặc co mạch (lạnh, đường xanh vằn). Thay đổi dinh dưỡng (có thể một phần hoặc toàn phần do bất động): da khô/ có vảy, cứng khớp, các ngón tay nhọn, móng tay có luống, tóc dài hoặc rụng tóc, thay đổi đổ mồ hôi (thay đổi từ khô mồ hôi đến tăng tiết mồ hôi).
3.8.6 Phương tiện chẩn đoán
Trong khi chưa có sự thống nhất về bệnh nguyên và bệnh sinh, có thể không có được xét nghiệm chẩn đoán đặc thù, và việc thiếu tiêu chuẩn chẩn đoán vàng khiến cho việc xác định tính xác thật của các marker chẩn đoán là không thể thực hiện được. Nhiều xét nghiệm đã được trình bày như là phương tiện giúp chẩn đoán CRPS nhưng cuối cùng đều bị bác bỏ. Các xét nghiệm đã được đề cử:
- Nhiệt đồ (thermography): không được tin tưởng trong thực hành lâm sàng
- Scan xương 3 pha: thay đổi CRPS điển hình cũng xảy ra sau cắt bỏ giao cảm, cắt bỏ giao cảm là phương pháp truyền thống được xem là biện pháp chữa lành CRPS
- Loãng xương trên X quang, đặc biệt hình ảnh khử khoáng quanh các khớp: không đặc hiệu
- Đáp ứng với phong bế giao cảm (từng được cho là điều kiện tiên quyết để điều trị đau cháy lớn hoặc nhỏ (causalgia major và minor), đáp ứng được biểu hiện bằng giảm đau đáng kể hoặc hết đau khi phong bế thân giao cảm phù hợp (hạch sao cho chi trên, thắt lưng cho chi dưới)): nghiên cứu đối chứng giả dược được tiến hành chặt chẽ cho thấy quan điểm này không chính xác
- Các xét nghiệm tự động khác: lượng mồ hôi khi nghỉ ngơi (resting sweat ouput), nhiệt độ da khi nghỉ ngơi, test định lượng phản xạ sợi trục kiểm soát hoạt động tuyến mồ hôi (quantitative sudomotor axon-reflex test)
3.8.7 Điều trị
Vì không xác định được sinh lý bệnh, điều trị chỉ đơn thuần dựa trên nhận định chủ quan về sự cải thiện. Các nghiên cứu về điều trị CRPS có một tỷ lệ đáp ứng cao bất thường đối với giả dược. Thuốc thường không hiệu quả. Các phương pháp điều trị được đề nghị bao gồm:
- Kháng trầm cảm ba vòng
- 18-25% bệnh nhân được giảm đau kéo dài sau khi phong bế giao cảm (phong bế hạch sao, phong bế giao cảm thắt lưng). Mặc dù có tác giả báo cáo không đạt được hiệu quả kéo dài nào trong 30 bệnh nhân được phong bế giao cảm
- Phong bế giao cảm vùng bằng đường tĩnh mạch, đặc biệt CRPS chi trên: tác nhân được dùng bao gồm guanethedine 20mg, reserpine, bretylium…, tiêm tĩnh mạch và garo động mạch trong 10 phút (dùng máy đo huyết áp bơm căng). Nếu không giảm đau, lập lại trong 3-4 tuần. Phương pháp này không hiệu quả hơn so với giả dược trong một số nghiên cứu
- Phẫu thuật cắt bỏ giao cảm: một số tác giả cho rằng phương pháp này giảm đau trong >90% bệnh nhân (một số trường hợp vẫn còn đau hoặc tăng nhạy cảm đau (hyperpathia)). Một số tác giả khác cho rằng không có lý do hợp lý để xem xét việc cắt bỏ giao cảm vì nghiên cứu cho thấy phong bế giao cảm không hiệu quả hơn giả dược
- Kích thích tủy sống: một số thành công đã được báo cáo
Nguồn: Mark S. Greenberg (2016), “Pain”, Handbook of Neurosurgery 8th edition, Thieme Medical Publishers, New York, NY, pp. 476-499.
Biên dịch: BS. Trương Văn Trí
Mọi góp ý xin gởi về drtruongtri@gmail.com .
Chúng tôi xin cảm ơn!





