BỆNH LÝ THOÁI HÓA CỘT SỐNG THẮT LƯNG
Đại cương
Do những cấu trúc xung quanh của đĩa đệm cũng bị ảnh hưởng nên thuật ngữ bệnh lý thoái hóa cột sống(degenerative spine disease) thích hợp hơn thuật ngữ bệnh lý thoái hóa đĩa đệm (disc degenerative disease). Spondylosis là một thuật ngữ không đặc hiệu, nó có thể bao gồm cả bệnh lý thoái hóa cột sống.
Bệnh lý thoái hóa cột sống là một quá trình thoái hóa cấu trúc cột sống, bao gồm:
a. Bất thường của đĩa đệm:
- Thành phần proteoglycan của nhân đệm giảm dần theo tuổi tác.
- Mất nước.
- Rách bao xơ nhân đệm ngày càng tiến triển và gây đứt bên trong các cấu trúc dạng lá (internal disruption of the lamellar architecture). Thoát vị nhân đệm có thể xảy ra do sự tăng áp lực trong nhân đệm dưới sức nặng cơ học.
- Thoái hóa chất nhầy (mucoid) và sự phát triển mô xơ (xơ hóa đĩa đệm).
- Tiếp theo là quá trình hấp thu đĩa đệm
- Mất chiều cao khoang đĩa đệm và tăng tính dễ bị chấn thương
b. Bất thường của khớp mấu khớp: khớp phì đại và bao khớp lỏng lẻo.
c. Các gai xương thường mọc từ bờ của thân đốt sống xung quanh đĩa đệm thoái hóa.
d. Trượt đốt sống: đốt sống này trượt lên đốt sống khác.
e. Phì đại dây chằng vàng.
Hẹp ống sống thắt lưng có thể xảy ra ở các vị trí sau:
• Hẹp trung tâm: Giảm đường kính trước sau của ống sống, có thể gây ra sự chèn ép thần kinh và/hoặc giảm sự cung cấp máu cho chùm đuôi ngựa. Hẹp ống sống trung tâm có thể do bẩm sinh, mắc phải (do sự phì đại của các mặt khớp và dây chằng vàng), thường gặp nhất là do mắc phải trên nền một hẹp bẩm sinh.
• Hẹp lổ liên hợp: Có thể là kết quả của sự lồi đĩa đệm ở vị trí lổ liên hợp, trượt đốt sống, phì đại mặt khớp, xẹp đĩa đệm, nang hoạt dịch.
• Hẹp ngách bên.
Hẹp ống sống thắt lưng
Các điểm quan trọng:
- Gây ra bởi sự phì đại mặt khớp và dây chằng vàng, lồi đĩa đệm hoặc trượt đốt sống sẽ làm nặng hơn tình trạng hẹp, có thể đồng thời xảy ra trên bệnh nhân bị hẹp ống sống bẩm sinh.
- Triệu chứng hẹp ống sống thắt lưng: đau lưng và chân tăng dần khi đứng và đi, giảm khi ngồi hoặc nằm (đi lặc cách hồi thần kinh).
- Phân biệt với đi lặc cách hồi nguyên nhân mạch máu: Giảm đau khi nghỉ ngơi, bất kể tư thế.
- Thường đáp ứng với phẫu thuật giải áp (đôi khi có hàn xương) hoặc phẫu thuật làm giãn khoảng liên gai đốt sống (interspinous spacer).
Hẹp ống sống có triệu chứng hay gặp nhất ở tầng L4-5, sau đó là L3-4, L2-3 và cuối cùng là L5-S1. Hiếm khi gặp tại L1-2.
Có thể phân loại như sau:
– Dạng vững: Phì đại mặt khớp và dây chằng vàng đi kèm với thoái hóa và xẹp đĩa đệm.
– Mất vững: Có các đặc điểm của dạng vững ở trên kèm với:
a. Trượt một tầng do thoái hóa
b. Gù do thoái hóa: dạng nhiều tầng
Hẹp ống sống trung tâm
Hẹp ống sống trung tâm (hình 1) có thể do sự kết hợp của bất kỳ các yếu tố sau:
-Phì đại dây chằng vàng
-Phì đại các mặt khớp
-Cuống cung ngắn bẩm sinh
-Lồi đĩa đệm
-Gai xương xuất phát từ mặt sau thân sống
-Nang khớp (juxtafacet cyst)
-Trượt đốt sống
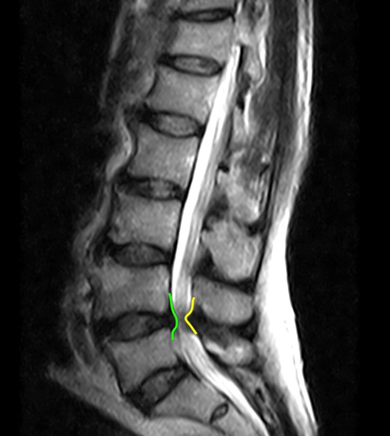
Hình 1. Hẹp ống sống L4-5 trên phim MRI chuỗi xung T2 mặt cắt dọc và ngang: Lồi đĩa đệm(màu xanh) và phì đại dây chằng vàng (vàng) (nguồn: radiopaedia.org.
Hẹp ngách bên
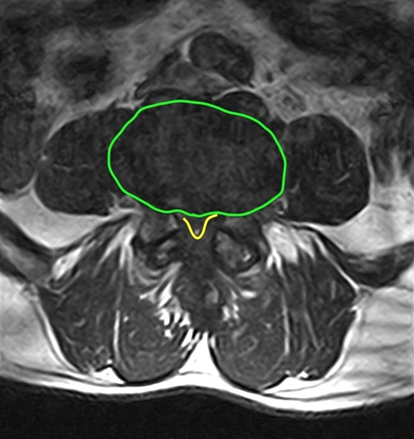
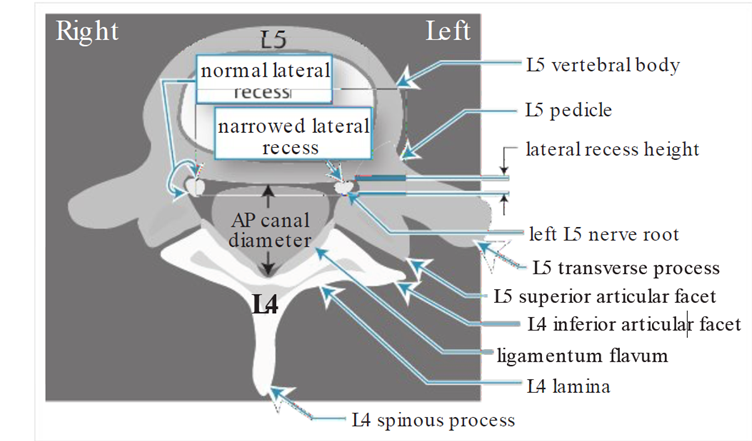
Ngách bên là cái “máng” kế bên cuống cung, nơi rễ thần kinh đi vào, nằm ngay cạnh vị trí rễ thoát ra khỏi lổ liên hợp, giới hạn trước là thân sống, giới hạn bên là cuống cung, và phía sau là mặt khớp trên của đốt sống dưới (hình 2). Mặt khớp này phì đại sẽ gây chèn ép rễ thần kinh. Hẹp ngách bên xảy ra ở tất cả các trường hợp hẹp ống sống trung tâm, nhưng hẹp ngách bên đơn thuần cũng có thể gây ra triệu chứng. L4-5 là mặt khớp hay bị nhất.
Hình 2. Scan cắt ngang mặt khớp L4-5 cho thấy ngách bên (bình thường bên phải và hẹp bên trái).
Trượt đốt sống
Là sư trượt ra trước của một thân đốt sống so với đốt sống khác, hay gặp nhất là đốt sống trên nằm ra trước so đốt sống bên dưới. Vị trí thường gặp là L5S1, kế đến là L4L5. Bảng 1 phân loại mức độ trượt theo Meyerding (hình 3).
Bảng 1: Phân độ trượt cột sống
| Độ | Mức độ trượt (%) |
| I | < 25 |
| II | 25 – 50 |
| III | 50 – 75 |
| IV | 75 – toàn bộ |
| % của đường kính trước sau của thân sống |
Hiếm gặp thoát vị đĩa đệm ở tầng trượt, tuy nhiên đĩa đệm có thể trượt ra ngoài vì không được bao phủ và tạo ra hình ảnh trên MRI giống như thoát vị đĩa đệm, được gọi là “giả đĩa đệm” (pseudodisc). Thường thấy thoát vị đĩa đệm ở tầng phía trên vị trí trượt.
Nếu trượt đốt sống gây chèn ép rễ thần kinh, nó thường ảnh hưởng đến rễ thần kinh chui ra bên dưới cuống cung của thân sống phía trên trượt ra trước (ví dụ nếu trượt L4-5 gây chèn ép rễ thần kinh thì thường rễ L4 bị chèn). Chèn ép thường do sự di lệch lên trên của mặt khớp trên của đốt sống dưới và các thành phần của đĩa đệm. Triệu chứng điển hình là đi cách hồi do thần kinh, mặc dù bệnh lý rễ thần kinh thực sự đôi khi có thể xảy ra. Có thể khối xơ/viêm từ vị trí mất vững góp phần thêm vào việc chèn ép rễ thần kinh.
Trượt đốt sống do tiêu eo hiếm khi gây ra hẹp ống sống trung tâm do chỉ có phần trước của thân sống di chuyển ra trước. Có thể có biểu hiện bệnh lý rễ thần kinh hoặc đi lặc cách hồi do chèn ép rễ thần kinh ở lổ liên hợp, rễ thần kinh đi ra dưới cuống cung tại tầng trượt dễ bị tổn thương nhất. Nhiều trường hợp không có triệu chứng.
Trượt đốt sống ở thanh niên
Ở thanh niên và tuổi teen, trượt đốt sống thường xảy ra ở các vận động viên lặp lại nhiều lần động tác ưỡn quá mức cột sống thắt lưng. Ở nữ, thường gặp ở vận động viên thể dục dụng cụ và ném bóng mềm (softball pitching). Ở nam, hay gặp ở bóng đá.
Ở những người trẻ tuổi này, ngừng hoạt động thể thao vài tháng thường sẽ lành bệnh. Phẫu thuật đôi khi được thực hiện ở bệnh nhân không muốn ngưng hoạt động thể thao.
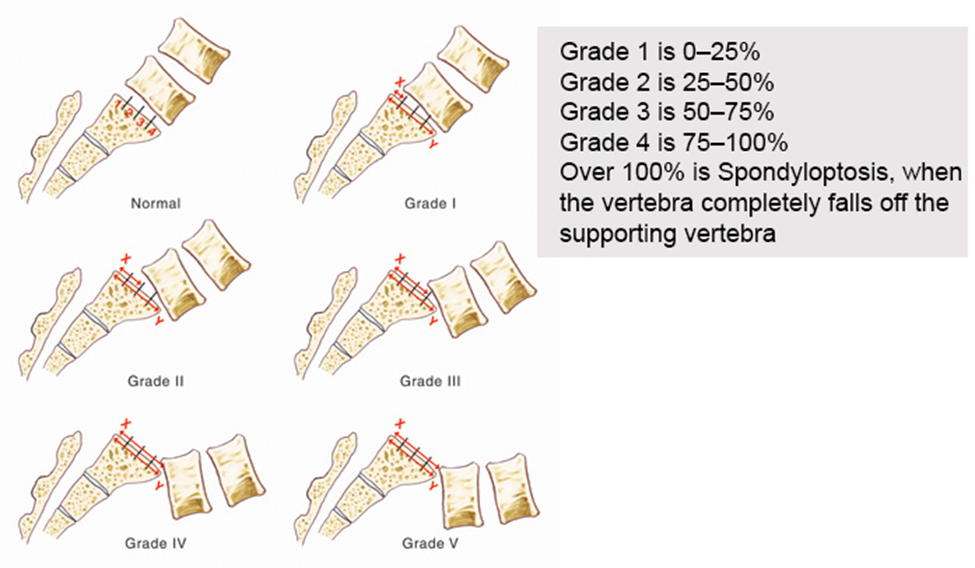
Hình 3. Phân loại trượt đốt sống của Meyerding (nguồn:orthobullets.com)
PHÂN LOẠI TRƯỢT ĐỐT SỐNG
-Type 1: Trượt do loạn sản: bẩm sinh. Phần trên của xương cùng hay cung của L5 gây ra trượt đốt sống. Không có khuyết eo. 94% có tật nứt đốt sống thể ẩn. Một số trường hợp có thể trượt tiến triển (không thể xác định chính xác trường hợp nào sẽ trượt tiến triển).
-Type 2: Trượt do gãy eo (isthmic spondylolisthesis): khiếm khuyết ở eo (dấu hiệu mất liên tục cổ “chó Scotty” trên Xquang cột sống thắt lưng chếch). Gặp ở 5 – 20% trường hợp chụp Xquang cột sống. Có 3 loại:
a. Do tiêu hủy: gãy eo do mệt. Ở thiếu nhi, có thể xảy ra ở vận động viên (đặc biệt vận động viên thể dục dụng cụ hoặc bóng đá); trong một số trường hợp đây có thể là sự năng lên của một khiếm khuyết đã có từ trước, ở những trường hợp khác có thể là do lặp lại chấn thương.
b. Eo kéo dài nhưng còn nguyên: có lẽ do gãy nhiều lần và xương liền trở lại.
c. Gãy eo cấp tính.
-Type 3: Trượt do thoái hóa: do mất vững kéo dài, không có gãy eo. Gặp ở 5,8% nam và 9,1% nữ (nhiều người không có triệu chứng).
-Type 4: Trượt do chấn thương: do gãy ở những vị trí không phải eo.
-Type 5: Trượt do bệnh lý: bệnh lý xương tại chỗ hay toàn bộ, ví dụ bệnh tạo xương bất toàn.
Vẹo cột sống do thoái hóa
Một trong những đặc điểm phân biệt với vẹo cột sống vị thành niên là trong vẹo cột sống thoái hóa, khoảng gian đốt sống hẹp không cân đối ở mặt phẳng trán (coronal plane) và thân đốt sống có khuynh hướng duy trì cấu hình bình thường.
Yếu tố nguy cơ thoái hóa cột sống
Có nhiều yếu tố nguy cơ thoái hóa cột sống:
-Trong một nghiên cứu các cặp sinh đôi cho thấy yếu tố di truyền có ảnh hưởng lớn nhất đến sự thoái hóa cột sống, và có thể có các yếu tố khác chưa được xác định. Các yếu tố môi trường (lối sống, nghề nghiệp, hút thuốc lá…) chỉ có ảnh hưởng khiêm tốn đến sự thoái hóa, và có nhiều kết quả nghiên cứu trái ngược đã được báo cáo.
-Tích lũy tác động của các vi chấn thương và đại chấn thương đến cột sống.
-Loãng xương
-Hút thuốc lá: Một vài nghiên cứu dịch tể học cho thấy tỷ lệ mới mắc của đau lưng, đau thần kinh tọa và thoái hóa cột sống ở nhóm hút thuốc lá cao hơn nhóm không hút.
-Ở vùng thắt lưng:
+Stress lên cột sống, kể cả do tăng trọng lượng cơ thể
+Mất trương lực cơ (cơ bụng và cơ cạnh sống) dẫn đến gia tăng sự phụ thuộc vào các cấu trúc xương trong việc nâng đỡ cơ thể.
Biểu hiện lâm sàng
Đại cương
Thoái hóa cột sống dẫn đến hẹp ống sống, thần kinh bị chèn ép có thể gây ra các triệu chứng sau:
-Triệu chứng rễ (phổ biến ở cột sống cổ hơn là thắt lưng)
-Đi lặc cách hồi thần kinh (thắt lưng) hoặc bệnh lý tủy (cột sống cổ)
Thoái hóa cột sống có thể dẫn đến mất cân bằng trên mặt phẳng dọc (sagittal) và vẹo cột sống, gây ra sự chèn ép khu trú lên những cấu trúc của cột sống, làm bệnh nhân đau đớn. Hơn nữa, các cơ phải hoạt động quá mức để bù trừ cho sự mất cân bằng này dẫn đến cơ mệt mỏi (overuse fatigue) và đau.
Đau nguyên nhân từ đĩa đệm (discogenic pain) có thể ít phổ biến ở giai đoạn muộn của thoái hóa cột sống. Có thể là nguyên nhân đóng góp vào đau thắt lưng do cơ xương nhưng nguồn gốc gây đau thật sự chưa được xác định rõ ràng.
Nhiều trường hợp thoái hóa cột sống (bao gồm cả hẹp ống sống và trượt đốt sống) không có triệu chứng, sự thoái hóa chỉ được phát hiện tình cờ.
Đi lặc cách hồi thần kinh (neurogenic claudication)
Hẹp ống sống thắt lưng thường gây đi lặc cách hồi thần kinh, còn được gọi là giả đi lặc cách hồi (pseudoclaudication). Cần phân biệt với đi lặc cách hồi do mạch máu (vascular claudication) do thiếu máu nuôi ở cơ hoạt động (xem bảng 2).
Bảng 2: Đặc điểm lâm sàng phân biệt đi cách hồi do thần kinh và do mạch máu.
| Đặc điểm | Đi cách hồi do thần kinh | Đi cách hồi do mạch máu |
| Đau | Phân bố theo rễ thần kinh (khoanh da) | Phân bố theo nhóm cơ mà mạch máu cung cấp chủ yếu (sclerotoma). |
| Mất cảm giác | Phân bố theo khoanh da | Phân bố theo nguồn máu nuôi |
| Yếu tố thúc đẩy | Lượng vận động có thể thay đổi, xuất hiện khi giữ một tư thế cố định kéo dài (65% bị đau khi đứng lâu), ho cũng gây đau ở 37% trường hợp | Chắc chắn biểu hiện với một lượng vận động cố định (ví dụ: quãng đường đi lại), lượng vận động này giảm khi bệnh tiến triển, hiếm gặp khi nghỉ ngơi (27% trường hợp bị đau khi đứng lâu) |
| Giảm khi nghỉ ngơi | Chậm (thường > 30 phút), thay đổi, thường phụ thuộc tư thế (ngồi hay tư thế gập mình là cần thiết, đứng nghỉ không giảm) | Ngay lập tức, không phụ thuộc vào tư thế (ngưng đi bộ sẽ giảm triệu chứng, đứng nghỉ cũng giảm là dấu hiệu giúp phân biệt). |
| Khoảng cách đi cách hồi | Thay đổi mỗi ngày ở 62% trường hợp | Hằng định mỗi ngày ở 88% trường hợp. |
| Không thoải mái khi nâng đồ vật lên hay uốn cong người | Hay gặp (67%) | Ít gặp (15%) |
| Bàn chân xanh tái khi nâng lên | Không có | Rõ rệt |
| Mạch ngoại biên | Bình thường; hay nếu có giảm thì chỉ giảm một bên | Yếu hay không bắt được, âm thổi động mạch đùi hay gặp. |
| Nhiệt độ da bàn chân | Bình thường | Giảm (lạnh) |
Đi cách hồi do thần kinh biểu hiện một bên hay hai bên mông, háng, đùi hay chân, đau hoặc cảm giác khó chịu tăng lên khi đứng hay đi bộ và giảm một cách đặc trưng bằng cách thay đổi tư thế (thường là ngồi gập eo, ngồi xổm hay nằm ở tư thế bào thai). Bệnh nhân có thể có cảm giác đau rát bỏng ở chi dưới. Nghiệm pháp Valsava thường không gây đau tăng. Nhiều bệnh nhân đau tăng vào lúc ngủ dậy và giảm dần khi ra khỏi giường một thời gian (thường sau khoảng 1 tiếng đồng hồ).
Đau là do thiếu máu nuôi rễ thần kinh vùng thắt lưng cùng, hậu quả của tăng nhu cầu chuyển hóa khi vận động cộng với tình trạng chèn ép mạch máu của rễ thần kinh bởi các cấu trúc xung quanh. Đi cách hồi do thần kinh là dấu hiệu có độ nhạy trung bình (# 60%) nhưng độ đặc hiệu cao đối với tình trạng hẹp ống sống. Đau có lẽ không phải là than phiền chủ yếu, thay vào đó một số bệnh nhân than tê hay yếu chân khi đi bộ. Một số bệnh nhân than phiền tình trạng chuột rút, đặc biệt ở bắp chân.
Đi lặc cách hồi thường tiến triển qua nhiều tháng đến nhiều năm. Khi tình trạng hẹp ống sống tiến triển, khả năng giảm đau khi thay đổi tư thế có khuynh hướng giảm. Tuy nhiên, nếu bệnh nhân có biểu hiện đau cấp và liên tục thì đây là biểu hiện không đặc trưng và các nguyên nhân khác cần phải được tìm kiếm.
Thoát vị đĩa đệm thường gây đau tăng khi ngồi, khởi phát đột ngột, đau khi thẳng chân và tăng khi làm nghiệm pháp Valsava.
Những tư thế làm giảm độ cong ưỡng (lordosis) của cột sống thắt lưng mà làm tăng đường kính trung tâm (làm giảm sự chèn vào trong của dây chằng vàng) và làm giãn các mặt khớp (dẫn đến mở rộng lổ liên hợp) sẽ làm giảm triệu chứng ở bệnh nhân hẹp ống sống thắt lưng. Những tư thế được ưa thích như ngồi, ngồi xổm (squatting), nằm gấp gối. Bệnh nhân bị đi cách hồi do thần kinh có thể tiến triển đến “tư thế vượn người”. Dấu hiệu xe đẩy hàng (shopping cart sign): bệnh nhân thường có thể đi xa hơn nếu họ ngả người về trước, ví dụ như khi đẩy xe đi mua sắm ở siêu thị rau quả. Bệnh nhân thường thích nghi tốt với đạp xe đạp.
KHÁM THẦN KINH
Khám thần kinh không ghi nhận bất thường ở 18% trường hợp (bao gồm phản xạ gân xương bình thường và dấu Lasègue (-)). Yếu cơ chày trước và/hoặc cơ duỗi ngón cái dài có thể gặp ở bệnh nhân hẹp trung tâm ở tầng L4-5, hoặc hẹp lổ liên hợp L5-S1. Giảm hoặc mất phản xạ gân gót, giảm phản xạ gân gối là những dấu hiệu phổ biến, tuy nhiên biểu hiện này cũng có thể gặp ở người lớn tuổi. Đau có thể xuất hiện khi làm động tác duỗi thắt lưng.
CHẨN ĐOÁN PHÂN BIỆT
a. Đi cách hồi do bệnh lý mạch máu.
b. Bệnh khớp háng: Viêm bao hoạt dịch mấu chuyển, thoái hóa khớp (xem thêm ở dưới)
c. Thoát vị đĩa đệm (thắt lưng hay ngực)
d. Nang cạnh mấu khớp
e. Viêm màng nhện
f. U trong ống sống
g. Căn nguyên chức năng
h. Viêm thần kinh do tiểu đường: gan bàn chân rất nhạy đau với lực đè của ngón tay cái thầy thuốc.
i. Dị dạng động tĩnh mạch cột sống typ I
j. Đau nguồn gốc từ mặt khớp (tranh cãi): Có thể đáp ứng với block nhánh trong (medial branch block), có tác dụng chẩn đoán và điều trị.
k. Hội chứng Baastrup: Còn gọi là thoái hóa gian mỏm gai (arthrosis interspinosa). Hình ảnh học: tiếp xúc giữa các mỏm gai kế cận (kissing spines), mở rộng, dẹp và xơ hóa phản ứng bề mặt gian mỏm gai. Gây đau khu trú ở giữa thắt lưng khi ưỡn, đau giảm khi gập cột sống, tê tại chổ hoặc cắt 1 phần các mỏm gai có liên quan.
l. Đau cơ khởi phát muộn (delayed onset muscle soreness- DOMS): thường khởi phát 12-48h sau khi thực hiện một động tác mới hoặc thay đổi các hoạt động (đau cách hồi thường xuất hiện trong khi hoạt động). Triệu chứng điển hình rõ nhất trong vòng 2 ngày và thường giảm sau vài ngày.
m. Thoát vị bẹn: điển hình gây đau háng
Viêm bao hoạt dịch mấu chuyển xương đùi và viêm khớp háng do thoái hóa: là các bệnh lý cần chẩn đoán phân biệt với đi cách hồi do thần kinh. Mặc dù viêm bao hoạt dịch mấu chuyển có thể là bệnh lý tiên phát nhưng cũng có thể là thứ phát do các bệnh lý khác như hẹp ống sống, viêm khớp do thoái hóa ở cột sống thắt lưng hay gối và dị tật chân dài chân ngắn. Viêm bao hoạt dịch mấu chuyển gây đau buốt cách quãng vùng mặt ngoài của háng. Thường là mãn tính, đôi khi khởi phát cấp tính hay bán cấp. Đau lan đến mặt ngoài của đùi ở 20 – 40% trường hợp (còn gọi là giả bệnh lý rễ thần kinh), nhưng hiếm khi lan đến mặt sau của đùi hay xa hơn như đầu gối. Có thể biểu hiện tê và triệu chứng giả rối loạn cảm giác ở phần trên của đùi nhưng thường không phân bố theo khoanh da. Giống như đi cách hồi do thần kinh, đau tăng lên khi đứng lâu, đi bộ và leo trèo, nhưng khác với đi cách hồi do thần kinh là vẫn đau khi nằm đè lên phía đau. Gây đau khu trú tại vùng mấu chuyển lớn là triệu chứng có thể thực hiện ở hầu hết các bệnh nhân, với biểu hiện đau nhất tại vị trí giao của phần trên đùi và mấu chuyển lớn. Đau tăng khi mang nặng (và thường xuất hiện ngay từ đầu, không giống với đi lặc cách hồi thần kinh), hoặc khi thực hiện một số động tác vận động khớp háng, đặc biệt là động tác xoay ngoài (trên 50% bệnh nhân có test Patrick – fabere (+)), hiếm khi đau khi gấp/duỗi háng. Điều trị bao gồm thuốc giảm đau chống viêm non-steroid, tiêm glucocorticoid tại chỗ (thường phải gây tê tại chỗ), vật lý trị liệu (tập các động tác kéo căng và kéo căng cơ) và chườm lạnh tại chỗ. Chưa có nghiên cứu kiểm chứng nhằm so sánh các biện pháp điều trị.
CHẨN ĐOÁN
XÉT NGHIỆM HÌNH ẢNH HỌC
So sánh các xét nghiệm:
Xquang cột sống thắt lưng – cùng: Cung cấp thông tin về vẹo cột sống, trượt đốt sống, thăng bằng trên mặt phẳng dọc. Phim tư thế chếch phát hiện được có gãy eo hay không.
CT Scan (thường quy hay sau myelography): Điển hình ống sống có hình “3 lá”. CT cũng đo được đường kính trước-sau ống sống, thấy dây chằng vàng phì đại, thoái hóa mấu khớp, đĩa đệm phồng hay thoát vị. CT phát hiện kém tình trạng trượt đốt sống nhưng thấy rõ eo bị gãy.
Myelography: Phim nghiêng thấy hình ảnh “tấm ván giặt” (khiếm khuyết nhiều nơi ở phần trước), phim trước-sau thấy hình ảnh “thắt lưng ong” (cột ngấm thuốc cản quang hẹp lại), chứng tỏ ống sống bị chèn ép một phần hay toàn bộ (nhất là ở tư thế nằm). Tuy nhiên, có thể khó chọc dò thắt lưng nếu ống sống hẹp nhiều (dòng chảy dịch não tủy chậm và dễ chạm rễ thần kinh).
MRI: Thấy rõ chèn ép các cấu trúc thần kinh và mất tín hiệu dịch não tủy khu trú trên phim T2WI tại tầng bị hẹp do hẹp ống sống trung tâm, hẹp lổ liên hợp, hẹp ngách bên cũng như nang cạnh mấu khớp. MRI không thấy rõ cấu trúc xương chèn ép gây bệnh lý. MRI cho thấy hình ảnh bất thường ở 33% bệnh nhân 50 – 70 tuổi mà không có triệu chứng.
KÍCH THƯỚC BÌNH THƯỜNG CỘT SỐNG THẮT LƯNG – CÙNG
Trị số bình thường của cột sống thắt lưng trên Xquang và CT:
Bảng 3: Đường kính trước sau trên phim Xquang nghiêng (từ bản sống – tủy đến sau thân sống).
| Trung bình | 22 – 25mm |
| Giới hạn dưới của bình thường | 15mm |
| Hẹp ống sống nặng | < 11mm |
Bảng 4: Trị số bình thường trên CT.
| Đường kính trước – sau | > 11,5mm |
| Khoảng cách giữa 2 chân cung | > 16mm |
| Bề dày dây chằng vàng | < 4 – 5mm |
| Diện tích ống sống cắt ngang | 1,45cm2 |
| Bề cao của ngách bên | > 3mm |
Khoảng cách giữa hai chân cung: Đường kính ngang của ống sống. Trên Xquang khoảng giữa hai chân cung < 25mm gợi ý có hẹp ống sống. Bảng 5 cho biết khoảng cách bình thường giữa hai chân cung ở cột sống ngực thấp và thắt lưng.
Bảng 5: khoảng cách giữa hai chân cung (IPD) bình thường trên phim Xquang thẳng
| Tầng | Khoảng cách (mm) |
| T10 | 16 – 22 |
| T11 | 17 – 24 |
| T12 | 19 – 27 |
| L1 | 21 – 29 |
| L2 | 21 – 30 |
| L3 | 21 – 31 |
| L4 | 21 – 33 |
| L5 | 23 – 37 |
Công thức tính khoảng cách giữa 2 chân cung (IPD)
IPD (mm) = (tầng thắt lưng + 12) x 1,5
XÉT NGHIỆM KHÁC
“Test xe đạp”: bệnh nhân bị đi cách hồi do thần kinh thường có thể đạp xe lâu hơn bệnh nhân bị đi cách hồi do mạch máu bởi vì tư thế đạp xe làm gập thắt lưng.
Tỷ lệ huyết áp động mạch tại cổ chân so với cánh tay bình thường lớn hơn 1, ở bệnh nhân bị đi cách hồi do mạch máu, tỷ lệ trung bình là 0,59, trường hợp đau ngay cả khi nghỉ thì tỷ lệ khoảng 0,26, nếu tỷ lệ < 0,05: chứng tỏ có tình trạng hoại tử chi sắp xảy ra.
Xét nghiệm đánh giá mạch máu (ví dụ siêu âm Doppler): giúp phát hiện tình trạng thiếu máu nuôi.
EMG ở bệnh nhân có đi cách hồi thần kinh có thể cho thấy bất thường dẫn truyền của nhiểu rễ thần kinh ở cả hai bên.
ĐIỀU TRỊ
Đại cương về điều trị
Một nghiên cứu trên 27 bệnh nhân không được phẫu thuật thấy có 19 bệnh nhân không có thay đổi, 4 bệnh nhân có cải thiện và 4 bệnh nhân nặng thêm (thời gian theo dõi trung bình 49 tháng, từ 10 – 103 tháng). Chống viêm non-steroid (acetaminophen cũng có thể hiệu quả) và vật lý trị liệu thường là các biện pháp điều trị bảo tồn đầu tiên được sử dụng. Không giống như ở cột sống cổ, kéo giãn thường không có ích đối với cột sống thắt lưng.
Mang áo nẹp (ví dụ áo thắt lưng cùng) có thể sử dụng:
Khuyến cáo mức II (level II):
- Mang áo nẹp thắt lưng cứng trong thời gian ngắn (1 – 3 tuần) được khuyến cáo trong điều trị ở bệnh nhân mới bị đau thắt lưng (< 6 tháng).
- Không nên mang áo nẹp thắt lưng ở bệnh nhân đau thắt lưng đã lâu (> 6 tháng) bởi vì không có lợi ích lâu dài.
Khuyến cáo mức III: - Mang áo nẹp thắt lưng có thể giảm số ngày nghỉ ốm của công nhân bị đau thắt lưng có tiền căn chấn thương vùng thắt lưng trước đó. Áo nẹp không được khuyến cáo trong đau thắt lưng ở công nhân nói chung.
- Việc sử dụng áo nẹp trước mổ hay cố định ngoài qua chân cung như một công cụ để tiên lượng kết quả phẫu thuật hàn khớp cột sống thắt lưng là không được khuyến cáo.
Phẫu thuật giải ép thần kinh khi điều trị bảo tồn thất bại. Mục đích của phẫu thuật là giúp giảm đau, chặn lại sự tiến triển của triệu chứng và có thể giúp hồi phục một vài khiếm khuyết thần kinh. Phần lớn các phẫu thuật viên không chỉ định phẫu thuật trừ khi triệu chứng kéo dài > 3 tháng, và phần lớn bệnh nhân được mổ đều bị hơn 1 năm.
Phẫu thuật
Các phương pháp phẫu thuật
Cắt bản sống: Giải ép trực tiếp lối sau ống sống trung tâm và lổ liên hợp không hoặc có hàn xương. Các lựa chọn hàn xương:
a) Hàn xương sau bên ± vít cuống cung/thanh cố định
b) Hàn xương liên thân: không thực hiện đơn thuần (nghĩa là thường đi kèm với các biện pháp cố định khác như: vít cuống cung, vít mặt khớp, chốt mặt khớp, kẹp mỏm gai…)
+Hàn xương liên thân lối sau (PLIF): thường đặt mảnh ghép 2 bên
+Hàn xương liên thân qua lổ liên hợp (TLIF): thường đặt mảnh ghép một bên qua vị trí cắt bỏ mặt khớp.
Các thủ thuật làm tăng chiều cao khoảng gian đốt sống, qua đó gián tiếp giải ép lổ liên hợp mà không cần giải ép trực tiếp
a) Hàn xương liên thân lối trước (ALIF): qua mở bụng
b) Hàn xương liên thân bên: một số kỹ thuật như hàn xương liên thân lối xa bên (extreme lateral interbody fusion XLIFTM ) hoặc bên trực tiếp (DLIFTM).
c) Hàn xương liên thân ngang (axial lumbar interbody fusion Ax-LIF): chỉ sử dụng ở L5-S1.
Hạn chế ưỡn bằng dụng cụ giãn khoảng gian mỏm gai đốt sống (interspinous spacer, ví dụ: X-Stop®).
Lựa chọn phương pháp
Giải ép gián tiếp (ALIF, XLIF, X-Stop):
a) Khi hẹp lổ liên hợp có vẻ là vấn đề nổi trội (ví dụ như mất chiều cao khoảng gian đốt sống, phì đại mặt khớp, ở bên lõm trong vẹo cột sống)
b) Đã phẫu thuật cột sống trước đó làm cho việc bộc lộ rễ thần kinh khó khăn hoặc nguy hiểm hơn
c) Khi khoảng đĩa đệm bị chèn ép (nếu khoảng gian đĩa đệm lớn và đĩa đệm bình thường thì khó để làm giãn)
Giải ép trực tiếp (cắt bản sống)
a) Chỉ hẹp ống sống trung tâm, đặc biệt khi chiều cao đĩa đệm và lổ liên hợp được bảo tồn tốt.
b) Khi có sự chèn ép khu trú, tổn thương có thể chỉnh sửa, ví dụ thoát vị đĩa đệm, nang hoạt dịch, u trong ống sống
c) Để tránh hàn xương (trong những ca chọn lọc)
Hàn xương kết hợp giải áp trực tiếp hoặc gián tiếp:
a)Trượt đốt sống (đặc biệt > độ I)
b) Mất thăng bằng trên mặt phẳng dọc có triệu chứng hoặc vẹo cột sống do thoái hóa
c) Mất vững trên phim nghiêng cột sống gập/ngửa.
d) Dự đoán giải ép sẽ làm mất vững cột sống (ví dụ lấy bỏ mặt khớp để làm TLIF)
e) Thoát vị đĩa đệm tái phát nhiều lần (3 lần ở tại 1 đĩa đệm)
f) Tranh cãi: Hình ảnh đĩa đệm đen (black disc) trên MRI tương ứng với chụp đĩa đệm dương tính tại tầng đó: mổ hàn xương nhưng không giải ép được khuyến cáo khi không có sự chèn ép thần kinh.
Nguy cơ trượt đốt sống
Trượt đốt sống có thể xảy ra ở bệnh nhân không trải qua phẫu thuật giải ép, nhưng thường phổ biến hơn sau phẫu thuật. Tuy nhiên, mất vững sau khi cắt bản sống giải ép thì hiếm gặp (chỉ 1% các trường hợp cắt bản sống điều trị hẹp ống sống sẽ xuất hiện trượt đốt sống tiến triển). Hiếm khi cần phải hàn xương để dự phòng trượt tiến triển ở bệnh nhân hẹp ống sống do thoái hóa.
Đối với trượt độ I và độ II, cắt bản sống không hàn xương có thể được xem xét. Sự vững của cột sống (không cần bắt phương tiện) vẫn duy trì khi bảo tồn > 50 – 60% mấu khớp trong lúc phẫu thuật và đĩa đệm không bị xâm phạm (bảo tồn được sự toàn vẹn của cột trước và cột giữa). Bệnh nhân trẻ hay người hoạt động nhiều là nhóm có nguy cơ bị trượt cao hơn. Bệnh nhân có khoang đĩa đệm cao (bình thường) có nguy cơ trượt cao hơn nhóm xẹp đĩa đệm.
Cách tiếp cận là chụp Xquang cột sống thắt lưng cúi – ngửa tối đa trước mổ, và theo dõi sau phẫu thuật giải ép. Những bệnh nhân xuất hiện trượt đốt sống có triệu chứng sau mổ cần được hàn xương, có thể kết hợp nẹp vít hỗ trợ.
Kỹ thuật cắt bản sống/ mở bản sống
Cắt bản sống (laminectomy): Mổ đường vào lối sau, cắt bản sống, mỏm gai đốt sống và dây chằng vàng ở tầng bị hẹp. Kiểm tra sự chèn ép các rễ thần kinh ở các lổ liên hợp, mở rộng lổ liên hợp. Cắt toàn bộ bản sống L4 cho phép tiếp cận lổ liên hợp L4-L5 và phần trên của lổ liên hợp L5-S1. Nếu cắt bỏ phần dưới của L3, chúng ta có thể tiếp cận đến dưới chân cung L3 và lổ liên hợp L3-L4. Để giải ép dây thần kinh ở ngách bên và lổ liên hợp cần cắt bên dưới mấu khớp trên. Điều trị ở những tầng hẹp kế cận có vẻ hợp lý vì nghiên cứu cho thấy những tầng này có khả năng sẽ trở nên có triệu chứng sau này.
Thay vì cắt bản sống, mở bản sống (laminotomy) là một lựa chọn trong trường hợp khi đường kính trước sau của ống sống trong giới hạn bình thường, nhưng ngách bên thì hẹp. Mở cửa sổ dưới mặt khớp nhiều tầng là một biến thể khác của dạng phẫu thuật này.
Hẹp ống sống thắt lưng không kèm trượt đốt sống
Hướng dẫn lâm sàng (mức III về y học bằng chứng):
Không khuyến cáo hàn xương sau – bên sau giải ép ở bệnh nhân hẹp ống sống thắt lưng mà không có dấu hiệu mất vững cột sống trước đó hoặc khả năng mất vững do cắt bỏ mấu khớp
Hàn xương sau – bên được khuyến cáo ở bệnh nhân bị hẹp ống sống thắt lưng có biểu hiện mất vững cột sống.
Nẹp-vít chân cung không được khuyến cáo trong hàn xương sau-bên sau phẫu thuật giải ép.
Hẹp ống sống kèm trượt đốt sống
Hướng dẫn lâm sàng:
Mức II: Hàn khớp lối sau – bên được khuyến cáo ở bệnh nhân hẹp ống sống thắt lưng kèm trượt đốt sống do thoái hóa có chỉ định phẫu thuật giải ép.
Mức III: Dùng nẹp-vít chân cung trong kết hợp hàn xương lối sau bên nên được xem xét ở bệnh nhân hẹp ống sống kèm trượt có biểu hiện trước mổ là mất vững cột sống hay gù tại tầng trượt hoặc có khả năng mất vững do thầy thuốc gây ra.
Chú ý: Định nghĩa mất vững và gù thay đổi theo tác giả, chưa được chuẩn hóa.
DỰ HẬU
Biến chứng/tử vong
Nguy cơ tử vong là 0,32%. Biến chứng bao gồm: rách màng cứng (0,32% – 13%), nhiễm trùng nông (2,3%), nhiễm trùng sâu (5,9%) và thuyên tắc tĩnh mạch sâu (2,8%).
Không liền xương
Yếu tố nguy cơ không liền xương:
-Hút thuốc lá làm chậm sự liền xương và gia tăng nguy cơ khớp giả sau mổ hàn xương, đặc biệt ở vùng cột sống thắt lưng
-Số tầng: Trong hàn xương ở vùng thắt lưng, hàn xương 2 tầng gia tăng tỷ lệ không liền xương so với 1 tầng
-NSAIDS: Tranh cãi
+Ngắn hạn (<=5 ngày) sau mổ: Liều cao ketorolac (120-240mg/ngày) liên quan đến tăng nguy cơ không liền xương, nhưng liều thấp ketorolac (≤110mg/ngày), và celecoxib (200-600mg/ngày) hoặc rofecoxib (50mg/ngày) thì không
+Một số tác giả cảm thấy rằng dùng NSAIDS kéo dài làm giảm tỷ lệ liền xương.
Kết quả phẫu thuật
Tổng quát
Bệnh nhân đau liên quan tư thế có kết quả phẫu thuật tốt hơn (96%) so với bệnh nhân đau không liên quan tư thế (50% tốt), giảm đau chân đạt được cao hơn so với giảm đau lưng. Phẫu thuật chủ yếu để giảm đau chân và cải thiện đi lại.
Các nghiên cứu về kết quả phẫu thuật
Nghiên cứu SPORT (The Spine Patient Outcomes Research Trial):
Có nhiều nghiên cứu nhằm đánh giá lợi ích của phẫu thuật, trong đó có nghiên cứu SPORT trị giá 13,5 triệu đô la. Nhược điểm của nghiên cứu này là bệnh nhân được phép từ bỏ sự chọn ngẫu nhiên và để sau đó tham gia vào nhóm điều trị bảo tồn, việc này có thể gây sai số ở các nhóm nghiên cứu, sự bắt chéo (cross-over) được cho phép giữa bệnh nhân được ngẫu nhiên chọn phẫu thuật và bệnh nhân chọn ngẫu nhiên điều trị bảo tồn (phân tích ý định điều trị bị giảm), không có kỹ thuật phẫu thuật chuẩn hoặc kỹ thuật điều trị bảo tồn chuẩn, theo dõi tương đối dài hạn (52% được 8 năm), thay đổi mẫu từ phân tích ý định điều trị sang phân tích đã được điều trị.
Theo dõi dài hạn trên những bệnh nhân phẫu thuật được lấy từ nhóm được nghiên cứu ngẫu nhiên (randomized cohort: 138 bệnh nhân từ nhóm được chọn ngẫu nhiên mổ, 78 bệnh nhân được chọn ngẫu nhiên điều trị bảo tồn nhưng cuối cùng chuyển qua mổ), kết quả cho thấy phẫu thuật đem lại lợi ích rất lớn vào thời điểm theo dõi 4 năm sau mổ nhưng có vẻ giảm vào thời điểm 8 năm sau mổ. Trong khi đó, cũng trong nghiên cứu SPORT này nhưng ở một nhóm nghiên cứu khác (observational cohort: bệnh nhân từ chối sự lựa chọn ngẫu nhiên nhưng tuân thủ các tiêu chuẩn chọn bệnh như nhóm ngẫu nhiên, tuân theo cùng phương cách điều trị và theo dõi như nhóm nghiên cứu ngẫu nhiên, 219 bệnh nhân đầu tiên chọn phẫu thuật, 146 bệnh nhân đầu tiên chọn điều trị bảo tồn nhưng sau đó có 40 bệnh nhân chuyển qua phẫu thuật), theo dõi cho thấy lợi ích từ phẫu thuật ở nhóm này lại ổn định từ sau mổ cho đến thời điểm theo dõi 8 năm.
Những nghiên cứu dài hạn khác
Các nghiên cứu dài hạn khác cho thấy kết quả tốt hoặc xuất sắc sau mổ đạt tỷ lệ 64% (26-100%). Một điều tra độ hài lòng của bệnh nhân cho thấy 37% cải thiện nhiều và 29% phần nào cải thiện (tổng: 66%). Một nghiên cứu tiến cứu cho thấy tỷ lệ thành công 78-88% vào tuần thứ 6 và tháng thứ 6 sau mổ, giảm xuống 70% vào thời điểm 1 năm và 5 năm. Tỷ lệ thành công hơi thấp hơn đối với bệnh nhân bị hội chứng ngách bên.
Lý do phẫu thuật thất bại
Phẫu thuật thất bại được chia làm 2 nhóm:
1- Lúc đầu cải thiện rõ, sau đó tái phát. Bệnh nhân cải thiện một thời gian ngắn sau mổ là phổ biến nhưng nhiều người triệu chứng trở nên xấu hơn theo thời gian. Một nghiên cứu cho thấy có 27% bệnh nhân bị tái phát sau 5 năm (30% do hẹp ống sống lại ở tầng phẫu thuật, 30% do hẹp ống sống ở tầng khác, 75% bệnh nhân này cải thiện sau lần phẫu thuật tiếp theo). Các nguyên nhân khác bao gồm: thoát vị đĩa đệm thắt lưng, xuất hiện mất vững cột sống, các bệnh lý khác kèm theo.
2- Bệnh nhân không cải thiện ngay sau mổ. Một nghiên cứu 45 bệnh nhân thuộc nhóm này cho thấy:
A. Phổ biến nhất là thiếu bằng chứng vững vàng về lâm sàng và hình ảnh học để chỉ định phẫu thuật (ví dụ: đau thắt lưng không lan theo rễ thần kinh kèm hẹp nhẹ ống sống).
B. Yếu tố kỹ thuật mổ có ít ảnh hưởng lên kết quả, phổ biến nhất là không giải ép được ngách bên (cần phải cắt bỏ mặt khớp trong hoặc cắt phần bên dưới mấu khớp trên).
C. Chẩn đoán sai (viêm màng nhện, dị dạng mạch máu tủy …).
BS. Trương Văn Trí và đồng nghiệp biên dịch
Nguồn: Mark S. Greenberg, “Thoracic and Lumbar Degenerative Disc Disease”, Handbook of Neurosurgery, 2016.