THOÁI HÓA CỘT SỐNG CỔ VÀ BỆNH LÝ TỦY CỔ
ĐẠI CƯƠNG
Bệnh lý thoái hóa đĩa đệm cột sống cổ (cervical degenerative disc disease) thường được đề cập bằng thuật ngữ “cervical spondylosis”, một thuật ngữ đôi khi dùng đồng nghĩa với thuật ngữ hẹp ống sống cổ (cervical stenosis). Thoái hóa cột sống (spondylosis) thường nói đến tình trạng thoái hóa của cột sống cổ liên quan đến tuổi tác, bao gồm các tình trạng như:
1- Hẹp ống sống bẩm sinh (“ống sống cổ hẹp”).
2- Thoái hóa đĩa đệm gây hẹp ống sống khu trú, hậu quả của:
- A. Gai xương (tiếng lóng của phẫu thuật thần kinh là “đĩa đệm cứng” (hard disc).
- B. Và/ hoặc phồng đĩa đệm (“đĩa đệm mềm”).
3- Phì đại của các thành phần phía sau (cũng góp phần gây ra hẹp ống sống) :
- A. Bản sống
- B. Màng cứng
- C. Bao khớp
- D. Dây chằng, bao gồm :
- Dây chằng dọc sau: có thể cốt hóa dây chằng dọc sau. Từng đoạn hay lan tỏa. Thường dính vào màng cứng.
- Cốt hóa dây chằng vàng
- Làm tăng độ hẹp ở tư thế duỗi phổ biến hơn ở tư thế gập (dựa trên nghiên cứu MRI và xác người), phần lớn do các nếp gấp của dây chằng vàng phía sau.
4- Trượt đốt sống: do thoái hóa đĩa đệm và mặt khớp.
5- Thay đổi khả năng vận động cổ: các đốt sống bị thoái hóa nặng có thể dính lại với nhau và thường vững, tuy nhiên thường có sự tăng vận động ở tầng kế cận hoặc các tầng khác.
6- Đốt sống lồng vào nhau (telescoping) do giảm chiều cao của thân sống, dẫn đến các bản sống lợp mái (shingling) lên nhau.
7- Thay đổi độ cong sinh lý cột sống cổ (chú ý: mức độ cong bất thường của cột sống cổ không tương quan với mức độ nặng của bệnh lý tủy cổ)
A . Giảm độ ưỡn:
-Thẳng
-Gù: có thể gây căng tủy sống (bowstringing of the spinal cord) ở vị trí có gai xương
B. Ưỡn quá mức: ít gặp nhất, cũng có thể gây căng tủy sống
Mặc dù phần lớn những người > 50 tuổi có biểu hiện rõ của thoái hóa cột sống cổ trên hình ảnh học, chỉ một tỷ lệ nhỏ có biểu hiện triệu chứng thần kinh
SINH LÝ BỆNH
Sinh lý bệnh còn tranh cãi. Các thuyết giải thích như sau, có thể do một hoặc kết hợp các nguyên nhân:
1- Tủy bị chèn ép trực tiếp giữa gai xương và dây chằng vàng phì đại hay nếp gấp của dây chằng vàng, đặc biệt nếu xảy ra trên nền hẹp ống sống cổ bẩm sinh hay trượt đốt sống cổ.
2- Chèn ép các cấu trúc mạch máu gây thiếu máu nuôi tủy (giảm máu nuôi động mạch và/hoặc ứ trệ tĩnh mạch).
3- Chấn thương tủy khu trú lặp đi lặp lại nhiều lần gây ra bởi các cử động bình thường của cổ trong bối cảnh phồng đĩa đệm và/hoặc gai xương (tổn thương rễ và tủy).
A. Động tác cúi – ngửa
B. Tủy bị kéo ra trước/sau bởi dây chằng răng và các rễ
C. Đường kính ống sống thay đổi trong khi gấp và duỗi cổ.
-Tăng mức độ hẹp hay gặp hơn ở tư thế ưỡn
-Các tầng không vững có thể trượt (gọi là cơ chế kẹp)
Về mặt mô bệnh học, có sự thoái hóa chất xám trung tâm ở tầng tuỷ bị chèn ép, thoái hóa cột sau ở trên vị trí tổn thương (đặc biệt là phần trước-trong) và thoái hóa myelin ở cột bên (đặc biệt là bó vỏ – gai) bên dưới dưới tầng bị tổn thương. Bó tủy trước tương đối không bị ảnh hưởng. Có thể có thay đổi thiểu dưỡng ở các rễ bụng và rễ lưng và thực bào các neuron ở sừng trước
LÂM SÀNG
Đại cương
Thoái hóa cột sống cổ có thể gây ra các vấn đề sau:
1- Bệnh lý rễ tủy cổ: kết hợp của:
a) Bệnh lý rễ: chèn ép rễ có thể gây các triệu chứng rễ
b) Chèn ép tủy có thể gây bệnh lý tủy. Một số hội chứng điển hình được trình bày ở phần bệnh lý tủy cổ dưới đây
2- Đau và dị cảm vùng đầu, cổ, và vai với tính chất rất ít hoặc không gợi ý bệnh lý rễ cũng như khám không phát hiện dấu lâm sàng bất thường nào. Nhóm này khó chẩn đoán và điều trị nhất, thầy thuốc và bệnh nhân cần thảo luận kỹ để quyết định có nên phẫu thuật để giảm đau và dị cảm.
Thoái hóa cột sống cổ là nguyên nhân hay gặp nhất gây bệnh lý tủy ở bệnh nhân > 55 tuổi. Bệnh lý tủy cổ hiếm khi gặp ở bệnh nhân < 40 tuổi. Bệnh lý tủy cổ do thoái hóa (CSM) xuất hiện ở hầu hết các bệnh nhân bị hẹp > 30% ống sống cổ (tuy nhiên một số bệnh nhân bị chèn ép tủy nặng nhưng không bị bệnh lý tủy).
Rối loạn dáng đi, thường yếu hoặc cứng hai chi dưới, là dấu hiệu phổ biến và xuất hiện sớm trong CSM. Thất điều có thể là hậu quả của chèn ép bó gai tiểu não. Ở giai đoạn sớm, bệnh nhân có thể có biểu hiện gặp khó khăn khi chạy. Đau cổ và các dấu hiệu cơ học ít gặp ở bệnh nhân bị bệnh lý tủy đơn thuần. Xem bảng 1, ghi nhận tần suất các triệu chứng của CSM trong một serie nghiên cứu. Trong phần lớn các trường hợp, sự tàn phế thường nhẹ và có tiên lượng tốt
Vận động
Dấu hiệu vận động có thể do chèn ép tủy (neuron vận động cao) và/hoặc chèn ép rễ (neuron vận động thấp). Dấu hiệu vận động sớm nhất xuất hiện là yếu cơ tam đầu và cơ nội tại bàn tay. Có thể teo cơ bàn tay. Chậm, cứng bàn tay khi xòe và nắm có thể xảy ra. Các động tác tinh tế (viết, cài nút áo…) trở nên vụng về là hay gặp.
Thường yếu nhóm cơ gốc chi ở chi dưới (yếu mức độ nhẹ hoặc vừa cơ thắt lưng – chậu gặp 54% trường hợp) và co cứng chân.
Cảm giác
Rối loạn cảm giác có thể ở mức độ tối thiểu, và khi xuất hiện thì không phân bố theo rễ. Có thể mất cảm giác kiểu găng tay. Tầng cảm giác bị rối loạn có thể nằm dưới tầng tủy bị chèn ép một vài tầng.
Chi dưới thường mất cảm giác rung (82%) và đôi khi giảm cảm giác kim châm (9%) (hầu như luôn khu trú dưới mắt cá). Chèn ép bó gai-tiểu não gây khó khăn khi chạy. Dấu Lhermitte thấy ở 2/37 trường hợp. Vài bệnh nhân có biểu hiện rối loạn chức năng cột sau là chủ yếu (giảm cảm giác phân biệt 2 điểm và cảm giác tư thế khớp).
Phản xạ
Ở 72 – 87% trường hợp có tăng phản xạ ở các khoảng cách khác nhau dưới tầng bị hẹp. Có thể có dấu Clonus, Babinski hay Hoffman. Dấu Hoffman động có thể nhạy hơn: làm nghiệm pháp Hoffmann trong khi bệnh nhân gập và ngửa cổ nhiều lần theo khả năng chịu đựng. 94% bệnh nhân không có triệu chứng nhưng có phản xạ Hoffman có hình ảnh chèn ép tủy đáng kể trên MRI. Phản xạ quay đảo ngược (inverted radial reflex): gấp các ngón tay khi khám phản xạ cánh tay quay (video:https://www.youtube.com/watch?v=cORRv6-fPts), được coi là đặc trưng bệnh lý tủy cổ do thoái hóa.
Tăng phản xạ cằm (hyperactive jaw jerk) chứng tỏ có tổn thương neuron vận động cao trên mức cầu não giữa (midpons), và dấu chứng này giúp phân biệt tổn thương bó dài (long tract) do bệnh lý ở trên lổ chẩm với với tổn thương phía dưới lổ chẩm (ví dụ tổn thương trong bệnh lý tủy cổ): không có ích nếu không có phản xạ này (là một biến thể bình thường). Các phản xạ nguyên thủy như phản xạ cầm nắm, phản xạ mỏm động vật (snout reflex), phản xạ mút (rooting reflex) là những dấu hiệu định khu không đáng tin cậy (có thê ngoại trừ phản xạ cầm nắm) của bệnh lý thùy trán.
Cơ vòng
Tiểu gấp và tiểu nhiều lần hay gặp trong CSM, tuy nhiên những vấn đề này cũng hay thay đổi ở người lớn tuổi. Tiểu không tự chủ hiếm gặp. Rối loạn cơ vòng hậu môn thì ít gặp.
Các hội chứng lâm sàng
5 hội chứng lâm sàng gặp trong CSM
1- Hội chứng tủy cắt ngang: do tổn thương bó vỏ – gai, bó gai – đồi thị và cột sau, tế bào sừng trước bị ảnh hưởng theo phân đoạn. Là hội chứng thường gặp nhất, có thể là giai đoạn cuối của quá trình bệnh.
2- Hội chứng hệ vận động: tổn thương bó vỏ – gai và sừng trước, không có hoặc rất ít bị rối loạn cảm giác. Dẫn đến biểu hiện phối hợp các triệu chứng tổn thương neuron vận động dưới (lower motor neuron) ở chi trên và neuron vận động trên (upper motor neuron) ở chi dưới, mà có thể giống bệnh xơ cứng cột bên teo cơ. Có thể tăng phản xạ ở phía dưới vị trí hẹp nhất (kể cả ở chi trên), đôi khi bắt đầu vài tầng phía dưới nơi hẹp.
3- Hội chứng tủy trung tâm: khiếm khuyết vận động và cảm giác ở tay nhiều hơn chân. Hội chứng này đặc trưng bởi sự rối loạn chức năng của những vùng lưu vực (watershed areas) nằm ở trung tâm của tủy, có thể là nguyên nhân gây ra triệu chứng ở bàn tay chiếm ưu thế (gây nên “bàn tay vụng về-tê cóng”). Dấu Lhermitte có thể hay gặp ở nhóm này.
4- Hội chứng Brown – Séquard: do hẹp ống sống không cân xứng, bên hẹp nhiều gây rối loạn chức năng bó vỏ – gai và cột sau cùng bên (yếu neuron vận động cao cùng bên với mất cảm giác nhiệt và đau đối bên).
5- Hội chứng tủy và chứng đau cánh tay: đau chi trên lan theo rễ với yếu neuron vận động thấp, và đôi khi có tổn thương bó dọc dài (rối loạn vận động và/hoặc cảm giác).
Phân độ
Bảng phân độ cải tiến của Hội Chỉnh hình Nhật Bản (mJOA) (bảng 2) là hệ thống phân độ có giá trị và đáng tin cậy, mặc dù không đặc hiệu.
Chỉ số tàn phế cổ (Neck Disability Index): 10 câu hỏi tương tự Oswestry Disability Index. Tàn phế nhẹ khi có điểm 10-28%, trung bình 30-48%, nặng 50-68%, hoàn toàn ≥72%
Các thang điểm phổ biến khác (chưa kiểm tra về giá trị và độ tin cậy):
-Nurick
-Harsh
Diễn tiến bệnh
Rất thay đổi và không đoán trước được. 75% bệnh nhân bị CSM sẽ có tiến triển kiểu từng đợt (1/3 số bệnh nhân) hay tiến triển từ từ (ở 2/3). Một số báo cáo khác cho thấy bệnh nhân sa sút trong thời gian đầu, sau đó ổn định, điển hình có thể ổn định trong vài năm và có thể không thay đổi từ đó về sau. Ở những trường hợp này, mức độ tàn phế có thể được thiết lập sớm trong diễn tiến của CSM. Những tác giả khác không đồng ý với viễn cảnh lành tính như vậy và trích dẫn rằng trên 50% các trường hợp tiếp tục sa sút với điều trị bảo tồn. Bệnh tự thoái triển hiếm gặp.
CHẨN ĐOÁN PHÂN BIỆT
Một số nguyên nhân khác (ví dụ u tủy, cốt hóa dây chằng dọc sau) gây bệnh lý tủy có thể phát hiện trên hình ảnh học. Thoái hóa cột sống cổ không triệu chứng rất thường gặp, nhưng khoảng 12% trường hợp bệnh lý tủy cổ được cho là do thoái hóa nhưng sau đó được xác định là do nguyên nhân bệnh lý khác:
1- Xơ cứng cột bên teo cơ: xem thêm bên dưới.
2- Xơ cứng rải rác: do thoái hóa myelin của tủy sống nên nhầm lẫn với bệnh lý tủy cổ do thoái hóa. Với xơ cứng rải rác, có khuynh hướng gặp ở người trẻ hơn so với bệnh tủy cổ do thoái hóa, diễn tiến tăng và giảm từng đợt là phổ biến.
3- Thoát vị đĩa đệm cổ (nhân đệm mềm): bệnh nhân trẻ tuổi hơn bệnh lý tủy cổ do thoái hóa, bệnh diễn tiến nhanh hơn.
4- Bệnh hệ thống kết hợp bán cấp (subacute combined system disease): nồng độ vitamin B12 bất thường và có thể có thiếu máu hồng cầu to.
5- Giảm áp lực nội sọ (tự phát)
6- Liệt hai chi dưới co cứng di truyền (hereditary spastic paraplegia): tiền sử gia đình là yếu tố chính. Chẩn đoán bằng cách loại trừ.
Xơ cứng cột bên teo cơ
Được cho là bệnh của neuron vận động (sừng trước). Có thể nhầm với hội chứng hệ vận động. “Tam chứng” xơ cứng cột bên teo cơ gồm: yếu và teo cơ bàn tay và cẳng tay (sớm), co cứng nhẹ chi dưới và tăng phản xạ lan tỏa. Lưu ý: không có thay đổi cảm giác rõ rệt. Không rối loạn cơ vòng. Rối loạn vận ngôn tiến triển hay phản xạ cằm tăng động có thể là biểu hiện đầu tiên của quá trình mất myelin. Tổn thương neuron vận động thấp biểu hiện ở lưỡi (co cứng cơ cục bộ ở lưỡi hay sóng nhọn trên EMG) hay chi dưới (teo cơ và co cứng cơ cục bộ) gợi ý chẩn đoán xơ cứng cột bên teo cơ hơn là bệnh lý tủy cổ do thoái hóa (tuy nhiên, biểu hiện của neuron vận động thấp ở chi dưới có thể xảy ra nếu có cùng lúc bệnh lý rễ thần kinh thắt lưng).
Bảng 1: Tần suất của triệu chứng trong bệnh lý tủy cổ do thoái hóa (37 bệnh nhân).
| Triệu chứng | Tỷ lệ (%) |
| Bệnh lý tủy đơn thuần | 59 |
| Bệnh lý tủy + bệnh lý rễ | 41 |
| Phản xạ Tăng phản xạ Babinski Hoffmann | 87 54 13 |
| Rối loạn cảm giác Tầng cảm giác Cột sau Theo khoanh da ở tay Dị cảm Dấu Romberg (+) | 41 39 33 21 15 |
| Rối loạn vận động Yếu tay Yếu hai chân Yếu nửa người Yếu tứ chi Brown – Séquard Teo cơ Cơ giật cơ cục bộ | 31 21 18 10 10 13 13 |
| Đau Tay lan theo rễ Chân lan theo rễ Cổ | 11 13 8 |
| Chứng co cứng | 54 |
| Rối loạn cơ vòng | 49 |
| Dấu hiệu cơ học vùng cổ | 26 |
Bảng 2. Thang điểm cải tiến của Hội chỉnh hình Nhật Bản về bệnh lý tủy cổ (mJOA)

Trái với xơ cứng cột bên teo cơ, ở bệnh lý tủy cổ do thoái hóa hay thoát vị đĩa đệm cổ thường có biểu hiện đau vai – gáy, giới hạn vận động cổ, thay đổi cảm giác và tổn thương neuron vận động thấp chỉ giới hạn ở 1 hay 2 khoanh tủy. Tuy nhiên không thể tránh khỏi việc chẩn đoán nhầm một vài trường hợp bệnh lý mất myelin thành bệnh lý tủy cổ do thoái hóa, cho đến khi triệu chứng đặc hiệu xuất hiện mới chẩn đoán ra.
XÉT NGHIỆM HÌNH ẢNH HỌC
Xquang qui ước
Tối thiểu nên chụp thẳng, nghiêng ở tư thế trung tính, và há miệng để khảo sát mỏm nha. Nếu cần thiết, chụp thêm tư thế gập- ưỡn và/hoặc chếch.
Trong trường hợp đã có MRI, Xquang cột sống cổ rất có giá trị trong các trường hợp:
-Đánh giá mất vững của cột sống ở tư thế gập, ngữa.
-Cân bằng trên mặt phẳng dọc được đánh giá để tiên lượng
-Giúp bổ sung các thông tin còn thiếu của MRI, nhưng CT thì tốt hơn Xquang nhiều.
+Phân biệt đĩa đệm canxi hóa hoặc chồi xương với đĩa đệm mềm
+Phân biệt vôi hóa dây chằng dọc sau với dày dây chằng dọc sau
+Bất thường về xương: gãy, tổn thương tiêu xương.
Bệnh nhân bị bệnh lý tủy cổ do thoái hóa có đường kính trước – sau ống sống trung bình tối thiểu là 11,8mm, nếu < 10mm có lẽ chắc chắn liên quan bệnh lý tủy. Bệnh nhân có đường kính trước – sau < 14mm có nguy cơ cao mắc bệnh và > 16mm thì rất hiếm bị bệnh lý tủy do thoái hóa ngay cả khi có gai xương.
Xquang cột sống cổ gợi ý hẹp ống sống cổ khi đường gai bản sống (spinolaminar line) gần với bờ sau của khối bên.
Tỷsố Pavlov (hay tỉ số Torg): tỷ lệ giữa đường kính trước – sau của ống sống tại ngay giữa thân sống chia cho đường kính của thân sống đó. Tỷ số < 0,8 nhạy đối với tổn thương thần kinh thoáng qua, nhưng có giá trị tiên đoán bệnh rất thấp.
Phim chếch: Có thể phát hiện lổ liên hợp bị hẹp bởi gai xương
Phim gập-ngửa: có thể phát hiện tình trạng mất vững động mà phim tĩnh như CT hoặc MRI không đánh giá được, bao gồm dấu hiệu mở rộng khoảng cách đội-trục ở tư thế gập (atlanto-dental interval)
MRI
MRI cung cấp thông tin về ống sống cũng như những bất thường về cấu trúc tủy (mất myelin, rỗng tủy, teo tủy sống, phù tủy …). MRI cũng giúp loại trừ các chẩn đoán khác có dấu hiệu lâm sàng tương tự (dị tật Chiari, u tủy sống…).
Cấu trúc xương và vôi hóa dây chằng khó đánh giá trên phim MRI.
Những dấu hiệu trên MRI gợi ý tiên lương xấu (class III):
-Tăng tín hiệu bên trong nhu mô tủy sống trên T2WI ở nhiều tầng (hình 1).
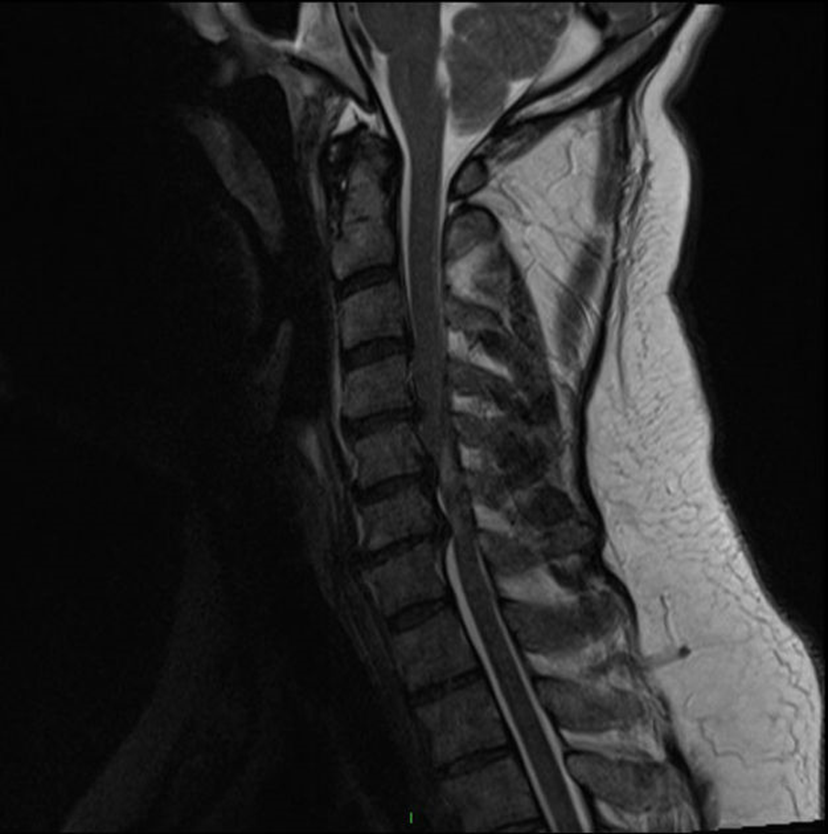
Hình 1. Tăng tín hiệu trong tủy sống trên chuỗi xung T2 mặt phẳng sagittal ở vị trí C5-C6, C6-C7 (nguồn: radiopaedia.org).
-Tăng tín hiệu trên T2 ở một tầng kèm giảm tín hiệu trên T1 ở cùng vị trí (tăng tín hiệu trên T2 nhưng không thay đổi tín hiệu trên T1 ở một tầng không có giá trị tiên lượng chắc chắn).
-Teo tủy sống (diện tích cắt ngang <45 mm2 ) Những dấu hiệu khác có thể thấy trên MRI trong CSM: -Giảm diện tích cắt ngang của tủy sống ở tầng bị chèn ép nhiều nhất. Hình ảnh “quả chuối” trên phim cắt ngang (axial) gợi ý khả năng cao bệnh nhân có tình trạng CSM. Có những bằng chứng mâu thuẫn về dựa vào mức độ hẹp của ống sống để tiên lượng kết quả điều trị. Hình ảnh T2WI cắt đứng dọc (Sagittal) có khuynh hướng phóng đại mức độ chèn ép tủy sống do gai xương và/hoặc đĩa đệm, do đó khảo sát trên mặt phẳng ngang (axial) và chuỗi xung T1 là cần thiết để đánh giá tình trạng bệnh lý. Hẹp ống sống không phải là dấu hiệu đặc thù của CSM: khoảng 26% bệnh nhân >64 tuổi không có triệu chứng có hình ảnh chèn ép tủy sống trên MRI.
-Mắt rắng (còn gọi là mắt cú) bên trong tủy sống ở mặt phẳng axial trên T2 (hình 2) có thể là hình ảnh nang hoại tử của tủy sống và có tiên lượng xấu (class III).
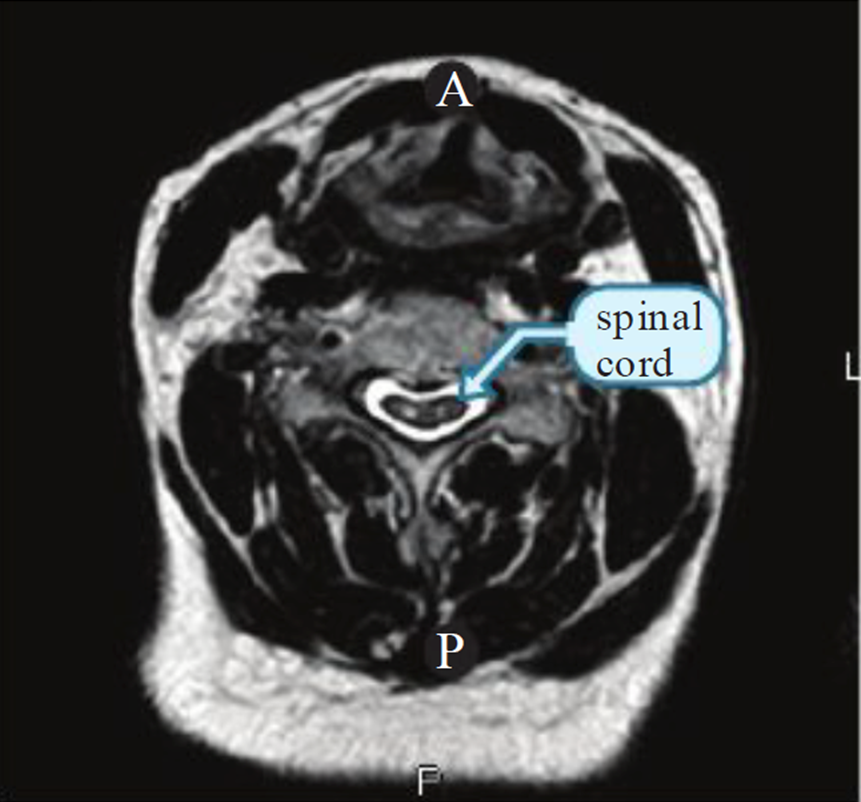
Hình 2. Mắt rắng (hai điểm tăng tín hiệu) bên trong tủy sống bị chèn ép và teo nhỏ trên phim axial chuỗi xung T2
CT /Myelogram
CT Scan có thể giúp phát hiện hẹp ống sống nhưng không cung cấp đủ thông tin về đĩa đệm, dây chằng, tủy sống và rễ thần kinh, nhưng cung cấp thông tin quan trọng về cấu trúc xương, rất cần thiết khi phẫu thuật.
Myelography tủy cổ với chất cản quang tan trong nước và sau đó chụp CT Scan với các lát cắt đứng dọc (sagittal) và ngang (axial) cung cấp thông tin về teo tủy sống, và mô tả chi tiết xương tốt hơn MRI. Khác với MRI, nó không thể đánh giá các thay đổi của nhu mô tủy sống.
Điện cơ đồ
Thường ít có ích trong CSM. EMG có độ nhạy kém trong bệnh lý rễ cổ và không đáng tin cậy trong tiên lượng kết quả phẫu thuật điều trị CSM (class III). EMG có ích nhất trong các trường hợp nghi ngờ để loại trừ các bệnh lý thần kinh ngoại biên hoặc xơ cứng cột bên teo cơ.
Điện thế gợi (Sensory Evoked Potentials-SEPs)
SEPs ít có giá trị, mặc dù SEP trước mổ bình thường hoặc SEP trở về bình thường ở giai đoạn sớm sau mổ thường có kết quả phẫu thuật tốt (level B class II).
ĐIỀU TRỊ
ĐIỀU TRỊ BẢO TỒN
Mang nẹp cổ cứng kéo dài để làm giảm vận động cổ và do đó hạn chế tổn thương tủy do hậu quả của chấn thương lặp đi lặp lại, thay đổi các hoạt động để loại trừ các hoạt động có nguy cơ cao hoặc nghỉ ngơi tại giường, và kháng viêm.
PHẪU THUẬT
Chỉ định phẫu thuật hay điều trị bảo tồn?
-Đối với bệnh nhân có bệnh lý tủy mức độ nhẹ (mJOA >12): trong thời gian ngắn (3 năm) bệnh nhân có thể lựa chọn giữa phẫu thuật giải ép hoặc điều trị bảo tồn (bất động bằng nẹp cổ cứng, kháng viêm, và làm các hoạt động “nguy cơ thấp” (low risk activities) hoặc nghỉ ngơi tại giường (level C class II: mức độ bằng chứng C, khuyến cáo mức II)). Chú ý: bệnh nhân với mJOA >12 có thể không phải luôn bị suy giảm nhẹ chức năng, phẫu thuật có thể đem lại sự cải thiện chức năng đáng kể cho họ. Nếu bệnh nhân có biểu hiện sa sút thần kinh thì đó có thể là điều đáng ngại.
-Bệnh lý tủy mức độ nặng hơn: nên phẫu thuật giải ép, lợi ích từ việc phẫu thuật vẫn duy trì sau 5 năm và 15 năm sau mổ (level D class III)
Level B Class I: bệnh nhân bệnh lý rễ do thoái hóa cột sống cổ sẽ cải thiện tốt hơn nếu được phẫu thuật giải ép lối trước ± làm cứng (so với điều trị bảo tồn) về các mặt:
+Cải thiện nhanh chóng (trong vòng 3-4 tháng) triệu chứng đau tay, cổ và sự mất cảm giác
+Cải thiện về dài hạn (≥12 tháng) các dấu yếu duỗi cổ tay, duỗi khuỷa, dạng vai và xoay trong.
Theo dõi điện sinh lý trong mổ
Theo dõi điện sinh lý trong mổ bệnh lý tủy cổ hoặc bệnh lý rễ cổ không được khuyến cáo sử dụng như một chỉ định để thay đổi kế hoạch mổ hoặc để sử dụng steroid vì phương thức này chưa cho thấy hiệu quả trong việc giảm tỷ lệ tổn thương thần kinh (level D class III)
Lựa chọn đường phẫu thuật
Tranh luận giữa chọn vào lối trước (lấy nhân đệm cột sống cổ lối trước) và vào lối sau (cắt bản sống cổ giải áp hoặc tạo hình bản sống) quay trở lại giai đoạn mà cả hai được sử dụng rộng rãi.
Lối trước: với vào lối trước thì ý kiến thống nhất là điều trị bệnh lý phần trước (ví dụ gai xương, thoát vị đĩa đệm …), khu trú ≤ 3 tầng (đôi khi là 4 tầng).
Lối sau: được chỉ định khi hẹp ống sống cổ bẩm sinh mà việc lấy bỏ gai xương vẫn không giúp đường kính trước sau ống sống đạt được ít nhất 12mm; bệnh lý ≥ 3 tầng (mặc dù đôi khi 4 tầng vẫn có thể xem xét chọn lối trước); bệnh lý tiên phát ở phía sau (ví dụ dây chằng vàng xếp nếp); một số trường hợp vôi hóa dây chằng dọc sau (vào lối trước có nguy cơ cao rách màng cứng).
Xem xét đường cong cột sống (spinal curvature) có thể cần thiết để quyết định lối vào.
Lưu ý: sau khi cắt bản sống, đôi khi cần thiết phải phẫu thuật lần 2 với lối trước nếu vẫn còn chèn ép tủy trên MRI sau mổ.
Bất lợi của phẫu thuật lối sau :
1- Phẫu thuật cắt bản sống không hàn xương:
Gai xương tiếp tục phát triển sau phẫu thuật giải ép (khi không kết hợp với hàn xương).
Nguy cơ gập góc dạng gù vùng cổ tiến triển (biến dạng “cổ thiên nga”).
Tỷ lệ: 14-47%, có thể giảm thiểu bằng cách bảo tồn cẩn thận các mặt khớp khi mổ.
Không phải tất cả các trường hợp biến dạng sau mổ đều cần phẫu thuật. Trong một serie nghiên cứu, 31% (18/58) xuất hiện gù sau mổ, và chỉ 16% (3/18) bệnh nhân biến dạng này cần phẫu thuật làm vững.
Sự biến dạng sau mổ có vẻ như không làm giảm kết quả sau mổ cũng như không liên quan đến sự sa sút thần kinh sau mổ khi sa sút xảy ra.
2- Đau nhiều sau mổ và thời gian hồi phục kéo dài.
3- Cám giác nặng đầu kéo dài, có lẻ do sự teo các cơ cạnh cột sống cổ
4- Chống chỉ định với bệnh nhân có biến dạng cổ thiên nga, và không khuyến cáo khi bệnh nhân có độ cong sinh lý vùng cổ bị đảo ngược (tức là cổ bị gù) khi đó tủy cổ sẽ không có khuynh hướng di chuyển ra khỏi vùng bị chèn ép phía trước hoặc trường hợp cột sống cổ bị trưột > 3,5mm hay xoay > 200 trên bình diện đứng dọc, và phải thận trọng trong trường hợp quá ưỡn.
Phẫu thuật lối trước
2 – 5% bệnh nhân được phẫu thuật giải ép lối trước bị bệnh lý tủy nặng hơn (dùng monitoring điện thế gợi trong mổ có thể giảm tỷ lệ biến chứng này) và bệnh lý rễ thần kinh C5 có thể xảy ra.
Phẫu thuật lối sau
Đối với trường hợp cắt bản sống cổ giải ép, một số tác giả khuyến cáo cắt bỏ bản sống mở rộng 1 hay 2 tầng trên và dưới chỗ hẹp. Cắt bản sống C3-7 được xem là phẫu thuật cắt bản sống “chuẩn”. Cắt bản sống mở rộng là cắt thêm C7 và/ hoặc C2.
Trong trường hợp cột sống cổ quá ưỡn, tủy cổ có thể sẽ di chuyển ra sau sau phẫu thuật cắt bản sống mở rộng, gây căng rễ thần kinh và mạch máu (có thể làm nặng thêm triệu chứng thần kinh), do đó chỉ cần cắt bản sống ngay tại vùng tủy bị chèn ép là đủ.
“Mở rộng lỗ liên hợp lổ khoá” hay cắt mặt khớp trong (medial facetectomy) bằng cách gặm bên dưới mặt khớp có thể được thực hiện tại tầng liên quan đến bệnh lý rễ thần kinh.
Tư thế bệnh nhân
Có 3 tư thế cổ điển: nằm sấp, nằm nghiêng và ngồi. Bất lợi chủ yếu của tư thế nằm sấp là khó nâng đầu cao hơn tim, gây ứ trệ máu tĩnh mạch nên chảy máu nhiều trong lúc mổ. Tư thế ngồi có nguy cơ cố hữu là giảm áp lực tưới máu tủy và tắc mạch do khí. Tư thế nắm nghiêng gây biến đổi mốc giải phẫu do mất cân xứng của cơ thể.
Tỷ lệ biến dạng tủy sau mổ là 25 – 42%. Biến chứng thần kinh ghi nhận khoảng 2%, vài nghiên cứu khác có tỷ lệ cao hơn. Bệnh lý rễ thần kinh C5 có thể gặp.
Để tránh mất vững cột sống cổ cần thực hiện :
1- Trong lúc phẫu thuật không được lấy bỏ mô mềm che phủ trên mặt khớp (để bảo tồn việc cung cấp máu cho mặt khớp).
2- Cắt bản sống để làm rộng ống sống thì chỉ cắt đến ranh giới của ống sống, chú ý bảo tồn mặt khớp (sử dụng phẫu thuật cắt bản sống lỗ khóa khi cần thiết).
3- Tránh cắt bỏ toàn bộ một mặt khớp ở bất kỳ tầng nào.
KẾT QUẢ
Cho dù loại trừ các trường hợp sau này được chứng minh là bệnh lý thoái hóa myelin, kết quả phẫu thuật điều trị CSM thường gây thất vọng. Khi mà CSM có biểu hiện rõ ràng về lâm sàng, sự thoái lui hoàn toàn của bệnh sẽ không bao giờ xảy ra. Tiên lượng phẫu thuật xấu khi lâm sàng nặng nề tại thời điểm phẫu thuật và thời gian kéo dài của triệu chứng (48% bệnh nhân có cải thiện hoặc lành nếu được phẫu thuật trong vòng 1 năm từ khi khởi bệnh và chỉ 16% bệnh nhân cải thiện nếu bệnh đã bị hơn 1 năm). Tỷ lệ phẫu thuật thành công cũng thấp ở những bệnh nhân có bệnh lý thoái hóa khác của hệ thần kinh trung ương (xơ cứng cột bên teo cơ, xơ cứng rải rác…).
Phẫu thuật giải áp có lẻ làm ngưng tiến triển bệnh lý tủy. Tuy nhiên điều này không phải luôn luôn đúng. Vài nghiên cứu cho kết quả tương tự giữa điều trị bảo tồn và cắt bản sống giải ép: cải thiện 56%, không thay đổi 25%, xấu hơn ở 19%. Cũng như đã bàn luận ở trước đây, một số trường hợp CSM xuất hiện phần lớn các khiếm khuyết thần kinh ở giai đoạn sớm và sau đó ổn định.
Vài nghiên cứu cho kết quả tốt, có 64 – 75% bệnh nhân bị CSM cải thiện sau mổ. Tuy nhiên, một số tác giả khác thì ít lạc quan hơn. Sử dụng bảng câu hỏi ở 32 bệnh nhân được mổ cổ lối trước, 66% giảm đau theo rễ, trong khi đó chỉ có 33% có cải thiện cảm giác hay vận động. Trong một nghiên cứu khác, một nửa số bệnh nhân có cải thiện tốt chức năng vận động tinh tế của bàn tay nhưng nửa số còn lại diễn biến xấu hơn sau mổ. Teo tủy sống do hậu quả chèn ép liên tục hay thiếu máu nuôi có lẽ là một phần khiến phục hồi kém. Bệnh nhân liệt giường do bệnh lý tủy trầm trọng hiếm khi hồi phục chức năng hữu ích.
Bệnh lý rễ thần kinh C5
Tiêu chuẩn: Yếu cơ delta và/hoặc nhị đầu và bệnh lý tủy không nặng hơn. 3-5% trường hợp được mổ giải ép lối trước hoặc lối sau rộng rãi. 50% chỉ liên quan vận động (delta> nhị đầu), 50% mất cảm giác khoanh da C5 và/hoặc đau ở khoanh da C5 (vai). Phần lớn xảy ra < 1 tuần sau mổ. 92% là bị một bên. Không xác định được yếu tố nguy cơ trước mổ. Nguyên nhân: chưa chứng minh được, có thể do rễ thần kinh bị kéo căng khi tủy sống di chuyển ra phía sau sau khi giải ép hay di lệch mảnh xương ghép. Tiên lượng tốt, hồi phục một cách tự phát; trường hợp nặng thường mất thời gian lâu hơn.
Biến chứng muộn
Nhiều bệnh nhân lúc đầu có cải thiện nhưng về sau lại sa sút (7 – 12 năm sau giai đoạn ổn định), mà không có bằng chứng hình ảnh học giải thích rõ ràng được tình huống, có thể lên đến 20% trường hợp. Số còn lại có thể thấy được hình ảnh thoái hóa tầng kế cận tầng phẫu thuật.
Bệnh lý thoái hóa tầng kế cận (adjacent segment disease-ASD): thoái hóa xuất hiện ở tầng di động kế cận tầng đã được làm cứng trước đó. Các dấu hiệu bao gồm: thoái hóa đĩa đệm, hẹp ống sống, phì đại mặt khớp, vẹo cột sống, trượt và mất vững. Sau khi mổ lấy đĩa đệm kết hợp hàn xương lối trước, ASD xảy ra với tỷ lệ 2,9% mỗi năm trong 10 năm theo dõi. Ước tính: 25% bệnh nhân sẽ có triệu chứng do thoái hóa tầng kế cận trong 10 năm sau mổ. Tỷ lệ này cao hơn với mổ làm cứng 1 tầng ở C5-C6 hoặc C6-C7 hơn là làm cứng nhiều tầng, và diễn biến tự nhiên của bệnh lý cũng có thể đóng vai trò quan trọng (nghĩa là không phải tất cả diễn biến bệnh lý thoái hóa sau mổ đều do làm cứng cột sống). Đa số trường hợp ASD quan sát được trên hình ảnh học không có triệu chứng.
HẸP ĐỒNG THỜI ỐNG SỐNG CỔ VÀ THẮT LƯNG
5% trường hợp hẹp ống sống cổ và thắt lưng có triệu chứng đồng thời. Thường điều trị giải ép vùng cổ trước, sau đó mới phẫu thuật vùng thắt lưng (trừ trường hợp đi cách hồi nặng nề là triệu chứng nổi bật nhất bệnh cảnh). Đôi khi ở một số trường hợp chọn lọc, có thể phẫu thuật cả hai vị trí cùng lúc.
Nguồn: Mark S. Greenberg (2016), “Degenerative Cervical Disease and Cervical Myelopathy”, Handbook of Neurosurgery 8th edition, Thieme Medical Publishers, New York, NY, pp. 1083-1095.
Biên dịch: BS. Trương Văn Trí và đồng nghiệp
Mọi góp ý xin gởi về drtruongtri@gmail.com.
Chúng tôi xin cảm ơn!





