KIẾN THỨC THIẾT YẾU VỀ CÁC BỆNH LÝ CỘT SỐNG THƯỜNG GẶP
Phẫu thuật cột sống chiếm 70-80% công việc của hầu hết các phẫu thuật viên thần kinh tổng quát ở Mỹ. Số ca phẫu thuật cột sống tăng liên tục và nhanh chóng trong 3 thập kỷ qua. Với sự già hóa của dân số trên thế giới, con số này chắc chắn sẽ tăng thêm trong thời gian đến. Dân số già hơn đồng nghĩa với việc gia tăng số lượng bệnh nhân bị ngã và gãy cột sống, bệnh nhân sống lâu hơn nhờ vào tiến bộ của các biện pháp điều trị trong ung thư nên cũng có nhiều khối u hơn, nhiều bệnh lý thoái hóa hơn. Do đó đặt ra nhiều yêu cầu hơn về các biện pháp điều trị để cải thiện chất lượng sống ở những bệnh nhân này.
Trong hai thập kỷ qua, đã có những tiến bộ vượt bậc trong tất các chuyên khoa sâu của phẫu thuật thần kinh, đặc biệt trong lĩnh vực cột sống, những tiến bộ về kỹ thuật và công nghệ đã giúp chúng ta có thể giải quyết những bệnh rất phức tạp, đồng thời rút ngắn thời gian nằm viện và giảm thiểu biến chứng. Mục tiêu của bài viết này là nhằm giới thiệu các bạn sinh viên đến với thế giới rất hào hứng của lĩnh vực bệnh lý cột sống, bao gồm thoái hóa cột sống, u, chấn thương và các trường hợp cấp cứu mà các bạn sinh viên thường gặp trong quá trình thực tập ở bệnh viện.
Chương 1: Apxe ngoài màng cứng và nhiễm khuẩn cột sống
Ca lâm sàng
BN nam 45 tuổi, tiền sử bình thường, vào cấp cứu vì sốt, mệt mỏi, đau thắt lưng dữ dội, và đột ngột xuất hiện dấu hiệu bàn chân đổ (foot drop) hai bên trong 3 giờ qua. MRI cột sống thắt lưng cho thấy tổn thương tăng tín hiệu sau tiêm Gadolinium ở phần trước cột sống, chèn ép rõ túi màng cứng ở L5-S1. Không có tổn thương xương trên MRI.
Câu hỏi
1.Tình trạng nào sau đây có thể là yếu tố nguy cơ ở BN này?
a. Loãng xương
b. Viêm khớp dạng thấp
c. Sử dụng ma túy bằng đường tĩnh mạch
d. Viêm cột sống dính khớp
e. Tất cả các yếu tố trên
2.Xử trí đầu tiên ở BN này là gì?
a. Bắt đầu cho kháng sinh theo kinh nghiệm (empirical antibiotics)
b. Mổ giải ép thần kinh ngay lập tức
c. Sinh thiết qua da
d. Mổ làm cứng (fusion) cột sống
3.Vai trò của mổ làm cứng cột sống có bắt phương tiện (fusion with instrument) ở BN này là gì?
a. Chống chỉ định hoàn toàn
b. Chống chỉ định tương đối; đặt dị vật (tức là phương tiện nẹp vit) ở trong môi trường nhiễm khuẩn sẽ làm tăng nguy cơ nhiễm khuẩn phương tiện
c. Không chống chỉ định; không cần thiết
d. Không chống chỉ định; cần thiết để khắc phuc tình trạng mất vững
Nội dung
Nhiễm khuẩn cột sống
Nhiễm khuẩn cột sống có thể là apxe ngoài màng cứng (epidural spinal abscess (EPS)), viêm đĩa đệm, viêm xương tủy xương đốt sống, hoặc viêm màng não. Nguyên nhân phổ biến là vi khuẩn sinh mủ (pyogenic bacterial infection), ít gặp hơn là nhiễm khuẩn sinh mô hạt (granulomatous infection) do lao hoặc nấm, nhiễm khuẩn do ký sinh trùng thì rất hiếm gặp. Tùy theo chủng gây bệnh mà chọn lựa thuốc thích hợp và có thể phải sinh thiết để xác định chủng gây bệnh, tuy nhiên tỷ lệ sinh thiết âm tính có thể lên đến 30%. Trong khi hầu hết BN đáp ứng với kháng sinh và thuốc kháng nấm, phẫu thuật có thể cần thiết trong một số trường hợp. Phẫu thuật được chỉ định trong các trường hợp sau: khiếm khuyết thần kinh (có hoặc không tổn thương choáng chổ kèm theo), dị dạng cấu trúc xương, đau không đáp ứng điều trị nội khoa, và mất vững cột sống.
Apxe ngoài màng cứng (EPS) có tỷ lệ khoảng 2/10 000 trường hợp nhập viện. Yếu tố nguy cơ bao gồm: dùng ma túy đường tĩnh mạch, đái tháo đường, béo phì, suy giảm miễn dịch, và các thủ thuật ở cột sống. Tác nhân gây bệnh phổ biến nhất là tụ cầu vàng, chiếm khoảng 50-66% các trường hợp EPS. Tuy nhiên, các tác nhân gây bệnh khác cũng có thể gặp như haemophilus influenza, Escherichia coli, vi khuẩn lao, và trực khuẩn mủ xanh (đặc biệt ở những người sử dụng ma túy đường tĩnh mạch).
Apxe ngoài màng cứng
Bệnh nhân bị EPS nói chung có biểu hiện của nhiễm trùng khu trú: sốt, đau lưng, và đau dọc theo cột sống. BN có thể có hoặc không có dấu thần kinh khu trú như yếu cơ, rối loạn cảm giác, bệnh lý rễ thần kinh, rối loạn chức năng cơ tròn, hoặc liệt. BN có phẫu thuật cột sống gần đây là một thông tin gợi ý khả năng nhiễm trùng cột sống.
Khi đã xác định BN có khả năng nhiễm trùng cột sống, cần chỉ định xét nghiệm hình ảnh để xác định vị trí nhiễm trùng. Phim Xquang thường quy và CT là cần thiết (giúp đánh giá mức độ tổn thương xương) nhưng chưa đủ, MRI có tiêm Gadolinium là xét nghiệm lý tưởng để đánh giá nhiễm trùng cột sống. Chuỗi xung T1 giảm tín hiệu và chuỗi xung T2 tăng tín hiệu tại khu vực nhiễm trùng (do phù nề). Tăng tín hiệu trên T1 sau tiêm Gadolinium và khuếch tán giới hạn (restricted diffusion patterns) cũng là những dấu hiệu của nhiễm trùng.
Điều trị bằng kháng sinh. Sinh thiết qua da và cấy máu nên thực hiện trước khi bắt đầu dùng kháng sinh. Trong khi chờ kết quả kháng sinh đồ, kháng sinh được cho theo kinh nghiệm, nên là kháng sinh phổ rộng hiệu quả cho cả gram âm và dương. Tuy nhiên, đối với BN có yếu tố nguy cơ hoặc nghi ngờ nhiễm HIV hoặc lao, nên cho thêm kháng virus (đối với HIV) hoặc kháng nấm (đối với lao). Thời gian tối ưu cho liệu trình vẫn chưa xác định được nhưng thường kéo dài 6-8 tuần.
BN điều trị nội khoa thất bại hoặc có dấu hiệu chèn ép thần kinh, có thể cần phải chỉ định phẫu thuật (hình 1). Phẫu thuật nhằm cắt bản sống để giải ép các cấu trúc thần kinh, loại bỏ mô nhiễm khuẩn, và lây mô nuôi cấy định danh chủng gây bệnh. Nếu cột sống mất vững, có thể cần phải tiến hành làm cứng cột sống bằng xương ghép và đôi khi có bắt phương tiện kim loại. Xương ghép tự thân (autograft) được ưa thích hơn xương ghép đồng loại (allograft) vì giảm nguy cơ nhiễm trùng so với xương ghép đồng loại. Mặc dù một số phẫu thuật viên không dùng kim loại để làm cứng cột sống, nhưng nếu cần dùng thì nên sử dụng titanium hơn là thép không gỉ (stainless steel) vì titanium giảm nguy cơ nhiễm trùng (khả năng bám dính và tạo màng sinh học của vi khuẩn lên titanium kém hơn lên thép không gỉ). Trong một số trường hợp, để giảm nguy cơ nhiễm trùng, phẫu thuật làm cứng (fusion) cột sống có thể được thực hiện sau khi giải ép một thời gian, tức là mổ giải ép trước, điều trị kháng sinh, sau khi nhiễm trùng đã ổn định và được kiểm soát thì mổ làm cứng cột sống; hoặc có phẫu thuật viên mổ tháo phương tiện sau khi chụp phim kiểm tra thấy đã liền xương tốt.
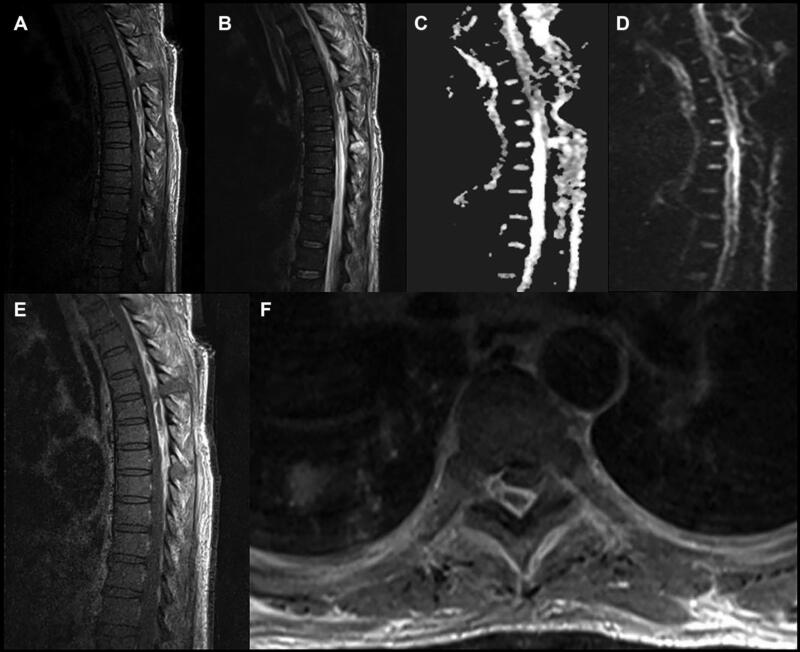
Hình 1. MRI cột sống ngực có tiêm Gadolinium cho thấy khối áp xe ngoài màng cứng lan rộng ở nhiều đốt sống ngực. Hình A: Tổn thương tăng tín hiệu trên T1 (giảm tín hiệu trên T1 là hình ảnh điển hình của ap-xe ngoài màng cứng; tuy nhiên BN này có máu hiện diện trong tổn thương nên tạo ra hình ảnh tăng tín hiệu). Hình B: tăng tín hiệu trên T2, cho thấy khuếch tán giới hạn trên chuỗi xung Apparent diffusion coefficient (ADC) ở hình C và D (chuỗi xung DWI). Hình E: tổn thương bắt thuốc Gado, tăng tín hiệu trên T1 có tiêm Gado. Trên phim axial ở hình F, hình ảnh bắt thuốc của khối ap-xe đẩy túi màng cứng ra trước. BN này ban đầu có biểu hiện nhiễm trùng do catheter chạy thận nhân tạo bị nhiễm khuẩn. Sau đó phát hiện apxe ngoài màng cứng ở cột sống ngực, BN được phẫu thuật can thiệp tối thiểu cắt nửa bản sống (minimally invasive hemilaminectomies) để dẫn lưu mủ nhưng thất bại, sau đó đã được mổ cắt bản sống T2-T8.
Viêm thân sống đĩa đệm (Spondylodiscitis)
Viêm thân sống đĩa đệm đa số do tụ cầu vàng và Enterobacter gây ra. Nhiễm trùng có thể xảy ra qua các đường khác nhau như lan qua đường máu từ ổ nhiễm trùng trước đó hoặc qua đường trực tiếp như do phẫu thuật, chấn thương hoặc vết thương. Biểu hiện lâm sàng của viêm thân sống đĩa đệm tương tự như áp xe ngoài màng cứng với các dấu hiệu chung của nhiễm trùng: sốt, mệt mỏi, đau và dấu thần kinh khu trú nếu có áp xe ngoài màng cứng.
Chẩn đoán hình ảnh có vai trò rất quan trọng trong chẩn đoán viêm thân sống đĩa đệm. Chụp cắt lớp phóng xạ bao gồm technetium và gallium có thể phát hiện viêm đĩa đệm, nhưng phương pháp này cũng nhạy đối với hiện tượng tái tạo xương (bone remodeling) nên độ đặc hiệu bị giảm. Hình ảnh tăng hoạt động trên phim cắt lớp phóng xạ không phải là dấu hiệu để chẩn đoán xác định nhiễm trùng đang xảy ra. MRI là phương tiện chẩn đoán được lựa chọn ở những bệnh nhân này. Viêm thân sống đĩa đệm sẽ có hình ảnh tăng tín hiệu trên T2, giảm tín hiệu trên T1 và bắt thuốc đối quang. Viêm thân sống đĩa đệm có thể dễ nhầm lẫn với di căn cột sống. Tuy nhiên, nói chung di căn cột sống thường không ảnh hưởng đến chiều cao đĩa đệm và không lan qua khoảng gian đốt sống.
Hướng xử trí: sinh thiết để tìm chủng vi khuẩn và kháng sinh đồ. Điều trị bảo tồn, mang nẹp là phương pháp nên được chọn lựa đầu tiên. Phẫu thuật làm vững được chỉ định đối với các trường hợp tổn thương nhiều đĩa đệm cột sống gây mất vững.
Viêm xương tủy xương (Osteomyelitis)
Viêm xương đốt sống có thể xảy ra và thường liên quan nhiều đốt sống và đĩa đệm, tình trạng nhiễm khuẩn lan qua nhiều đĩa đệm đến thân đốt sống (hình 2). Xử trí ban đầu bao gồm sinh thiết để nuôi cấy xác định chủng vi khuẩn, cấy máu, và kháng sinh theo kinh nghiệm trong khi chờ kết quả nuôi cấy. Những BN này thường có tình trạng nhiễm khuẩn xương đáng kể, và cần được phẫu thuật để loại bỏ tổ chức nhiễm khuẩn. Cột sống mất vững có thể là hậu quả của tình trạng nhiễm khuẩn hoặc do phẫu thuật loại bỏ tổ chức nhiễm khuẩn. Do tình trạng nhiễm khuẩn đa số xảy ra ở thân đốt sống và đĩa đệm nên đường mổ theo lối trước hoặc lối bên được các phẫu thuật viên ưa thích hơn, vì dễ tiếp cận và làm sạch tổ chức nhiễm trùng, kiến thiết lại cấu trúc cột sống. Đường mổ lối sau hiếm khi được sử dụng trừ khi nhiễm trùng liên quan đến bản sống hoặc cuống cung đốt sống hoặc nếu cột sống quá mất vững và cần làm cứng thêm ở phía sau.
Lao cột sống (Pott’s disease)
Lao cột sống, còn gọi là bệnh Pott (Pott’s disease) là một thể bệnh khác biệt với các loại nhiễm khuẩn cột sống khác, có tình trạng hủy xương đáng kể. Giống như lao phổi, yếu tố nguy cơ của lao cột sống bao gồm: sống ở vùng dịch tễ, suy giảm miễn dịch, và nhiễm HIV. Cơ chế lan truyền bệnh trong những trường hợp này đa số là theo đường máu và có thể thông qua đường động mạch hoặc tĩnh mạch; tuy nhiên đám rối tĩnh mạch không có van, còn gọi là đám rối Batson, bao quanh cột sống, có thể cho phép tình trạng nhiễm khuẩn lan truyền từ đốt sống này đến đốt sống khác. Nhiễm khuẩn thường xảy ra ở phần trước thân đốt sống, dẫn đến hủy đĩa đệm và biến dạng cột sống, có thể xảy ra trong vài tháng đến vài năm. Tổn thương thần kinh cũng phụ thuộc vào vị trí hủy xương và biến dạng.
Sinh thiết sẽ tìm thấy thấy trực khuẩn kháng acid (acid-fast bacilli) trên nuôi cấy mô và nhuộm, xét nghiệm PCR, hoặc xét nghiệm QuantiFERON ( đây là xét nghiệm vàng trong chẩn đoán lao). MRI là tiêu chuẩn vàng trong chẩn đoán hình ảnh đối với bệnh Pott. Hình ảnh quan sát để chẩn đoán bệnh Pott bao gồm hủy xương, apxe cạnh sống, và mô hạt, lưu ý một số trường hợp nhiễm khuẩn cột sống không do lao và ung thư di căn cũng có thể cho hình ảnh tương tự.
Thuốc kháng lao nên được bắt đầu ngay lập tức cho dù chẩn đoán chưa được xác định. Phẫu thuật thường không cần thiết vì nhiều bệnh nhân sẽ đáp ứng với liệu trình kháng lao. Tuy nhiên, trong những trường hợp biến dạng cột sống nặng hoặc có khiếm khuyết thần kinh, có thể cần phải tiến hành phẫu thuật loại bỏ tổ chức nhiễm khuẩn và tái tạo cột sống.
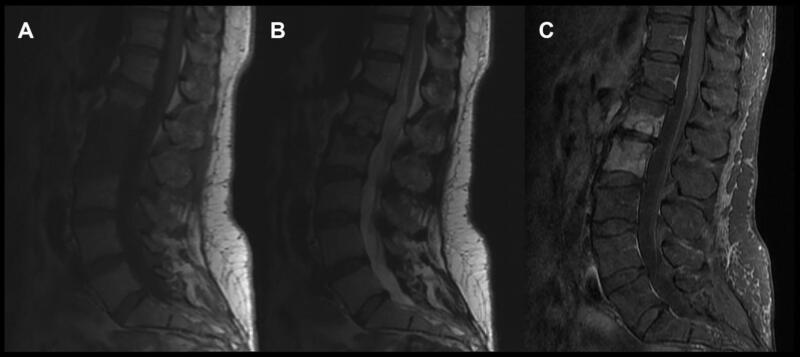
Hình 2. MRI cột sống thắt lưng không và có tiêm Gadolinium cho thấy hình ảnh viêm xương tủy xương ở L1 và L2. Mô nhiễm khuẩn đồng tín hiệu trên T1 (A), tăng nhẹ tín hiệu trên T2 (B) và bắt tương phản sau tiêm Gado (C).
Các điểm cần ghi nhớ
-Đối với trường hợp chấn thương: Cấy máu, sinh thiết (sinh thiết có thể cho kết quả âm tính trong 1/3 các trường hợp), và kháng sinh theo kinh nghiệm (empiric antibiotics).
-Chỉ bắt đầu liệu trình kháng sinh sau khi tiến hành các xét nghiệm để xác định chủng gây bệnh.
-Chỉ định phẫu thuật:
- Không xác định được chủng gây bệnh bằng các phương pháp can thiệp tối thiểu
- Tổn thương thần kinh
- Tổn thương hủy xương gây mất vững cột sống
- Đau không kiểm soát được bằng thuốc
-Không chống chỉ định đặt phương tiện kim loại cho dù đang nhiễm trùng.
Trả lời ca lâm sàng
Bệnh nhân bị apxe ngoài màng cứng không rõ nguồn gốc. Mặc dù bệnh nhân phủ nhận tiền sử có nguy cơ (đái tháo đường, HIV, béo phì), nhưng vẫn cần phải kiểm tra xem bệnh nhân có dùng ma túy đường tĩnh mạch hoặc có tình trạng nhiễm trùng trước đó. Cấy máu, sinh thiết bệnh phẩm để tìm chủng gây bệnh và bắt đầu kháng sinh là những biện pháp hiệu quả cho các trường hợp khác, nhưng trường hợp bệnh nhân này còn có có dấu hiệu sa sút thần kinh, phẫu thuật giải ép nên được tiến hành để loại bỏ sự chèn ép thần kinh. Do xương không bị ảnh hưởng nhiều, nên có thể suy đoán rằng cột sống không bị mất vững, và không cần làm cứng cột sống.
- C. Yếu tố nguy cơ bao gồm: dùng ma túy đường tĩnh mạch, đái tháo đường, béo phì, suy giảm miễn dịch, và các thủ thuật cột sống
- B. Ở bệnh nhân có tổn thương thần kinh, phẫu thuật có thể cần thiết. Cắt bản sống sẽ giúp giải ép các yếu tố thần kinh, loại bỏ tổ chức và phương tiện nhiễm trùng, và lấy bệnh phẩm để nuôi cấy chính xác. Tùy theo mức độ tiến triển của bệnh, cột sống có thể trở nên mất vững và cần phẫu thuật làm cứng. Trường hợp BN nói trên không cần đến biện pháp này.
- C. Phẫu thuật làm cứng cột sống bằng phương tiện cần thiết khi cột sống có khả năng mất vững do xương bị tiêu hủy bởi nhiễm khuẩn. Có thể thực hiện với phương tiện bằng titan và xương ghép tự thân. Điều này không cần thiết ở BN này.
Chương 2. Bệnh lý tủy cổ do thoái hóa (Cervical Spondylotic Myelopathy)
Ca lâm sàng và câu hỏi
Bệnh nhân nam, 60 tuổi đi khám vì đau cổ tiến triển từ vài tháng nay, tê rần cánh tay phải, và bàn tay phải trở nên vụng về. Ông cho biết ngày càng mất thăng bằng trong đi lại, mặc dù vẫn còn khả năng làm công việc của một người quản gia. Dấu hiệu sinh tồn không có gì đặc biệt. Các xét nghiệm máu thường quy bình thường. MRI chụp có kết quả như hình 3.
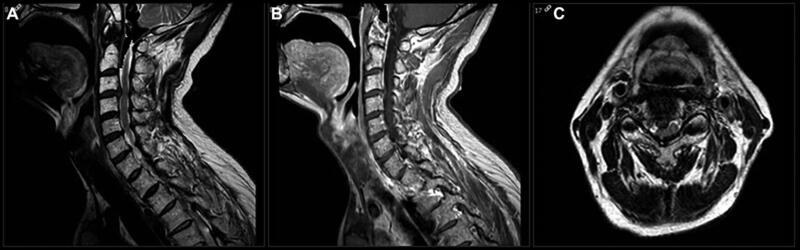
- Bệnh nhân có khả năng cao bị gì? a. Nhiễm khuẩn b. Thay đổi do thoái hóa c. Ung thư di căn d. Bệnh lý thoái hóa myelin
- Dấu hiệu lâm sàng nào có thể có khi khám BN này?
a. Hoffman (+)
b. Giảm cảm giác ở chi trên
c. Dáng đi co cứng (spastic gait)
d. Tất cả các dấu hiệu trên3
- Dấu hiệu lâm sàng nào có thể có khi khám BN này?
- Dựa vào bệnh sử, bệnh nhân này được xếp vào Nurick độ mấy?
a. 0
b. 1
c. 2
d. 3
e. 4
f. 5 - Lựa chọn nào sau đây là phương pháp điều trị dứt khoát nhất?
a. Thử sử dụng thuốc kháng viêm không steroid
b. Lấy bỏ đĩa đệm lối trước và làm cứng cột sống (ACDF)
c. Cắt bỏ bản sống lối sau và bắt phương tiện
d. Tạo hình bản sống lối sau (posterior cervical laminoplasty)
Nội dung
Bệnh lý tủy cổ (cervical myelopathy) được hiểu là tình trạng chèn ép tủy cổ dẫn đến khiếm khuyết thần kinh. Thoái hóa cột sống là nguyên nhân phổ biến nhất gây ra bệnh lý tủy cổ ở bệnh nhân trên 55 tuổi.
Sinh lý bệnh
Thoái hóa cột sống (spondylosis) là thuật ngữ chung đề cập đến sự thoái hóa đĩa gian đốt sống, thân sống, và/hoặc các dây chằng. Sinh lý bệnh của bệnh lý tủy cổ do thoái hóa (Cervical Spondylotic Myelopathy) liên quan đến nhiều yếu tố, trong đó các lực tác động tĩnh và động góp phần gây ra tình trạng bệnh lý này. Khi lớn tuổi, đĩa đệm sẽ thoái hóa, gia tăng lực ép lên các end plate kế cận. Gia tăng vận động sẽ dẫn đến tạo gai xương, và những gai xương này tạo ra lực tác động tĩnh. Khi gai xương tiếp tục phì đại, có thể sẽ chèn vào ống sống, gây ra lực ép lên tủy sống. Tương tự, theo thời gian, dây chằng vàng trở nên cứng và phì đại, cũng gây ra hẹp ống sống.
Hoạt động gập và ngửa cổ hàng ngày làm nặng thêm tình trạng thoái hóa liên quan đến tuổi tác ở cổ. Khi gập cổ, tủy sống cổ bị các gai xương ở phía trước chèn ép; khi ngửa cổ, các nếp gờ của dây chằng vàng phì đại (hypertrophied ligamentum flavum buckles) phía sau sẽ chèn vào tủy sống.
Về mặt giải phẫu bệnh, tổn thương tủy sống xảy ra do thiếu máu. Có thể do các động mạch đốt sống bị căng ra khi đi qua các gai xương phì đại, cũng như thành động mạch bị phì đại do lớn tuổi, dẫn đến giảm lưu lượng máu đi qua các mạch máu nuôi dưỡng tủy sống. Tương tự, có sự suy giảm dẫn lưu tĩnh mạch, dẫn đến ứ trệ tĩnh mạch. Hơn nữa, chèn ép tủy sống sẽ phá vỡ hàng rào máu tủy sống (blood-spinal cord barrier), dẫn đến một chuỗi các phản ứng viêm mà cuối cùng sẽ dẫn đến hiện tượng chết tế bào theo chương trình (apoptosis) và tạo sẹo bên trong tủy sống.
Lâm sàng
Biểu hiện lâm sàng của BN bị bệnh lý tủy cổ do thoái hóa rất thay đổi, phụ thuộc vào mức độ tổn thương tủy sống. Thường BN có biểu hiện cứng cổ, đau, và có tiếng lạo rạo ở cổ khi cử động. BN có thể than phiền đau ở cánh tay, kèm tê rần và ngứa như có kiến bò ở cánh tay. Khi bệnh lý tủy cổ do thoái hóa tiến triển, triệu chứng sẽ trở nên nặng hơn, chi trên và dưới bị yếu hoặc trở nên vụng về. BN có thể mất thăng bằng dáng đi. Rối loạn tiểu tiện hoặc đại tiện ít gặp nhưng có thể xảy ra ở các ca nặng.
Nên khám chi tiết vận động và cảm giác, trong đó khám toàn bộ các dấu chứng liên quan đến các dãi thần kinh dài (long tract signs). BN thường có biểu hiện yếu vận động và teo cơ. Cảm giác (bao gồm sờ nhẹ (light touch), kim châm (pin-prick), và bản thể) có thể giảm hoặc mất. Dấu Hoffman là chỉ dấu cho thấy có tổn thương bó vỏ gai. Tương tự, dấu Babinski cũng là biểu hiện của tổn thương neuron vận động cao (upper motor lesion). BN thường có tăng phản xạ gân xương và clonus ở gót chân. BN có thể có dáng đi cứng (spastic gait). Có thể có dấu Lhermitte (gập cổ BN sẽ gây ra cảm giác như điện giật chạy dọc xuống lưng).
Mức độ
Có các cách phân độ khác nhau về mức độ nặng của bệnh lý tủy cổ. Phân độ của Hiệp hội chỉnh hình Nhật Bản (JOA) ở bảng 1 và phân độ của Nurick ở bảng 2 được sử dụng phổ biến nhất. Phân độ của JOA dựa trên chức năng của chi trên và chi dưới, mức độ cảm giác và chức năng bàng quang. Chức năng chi trên trong phân loại của JOA dựa trên khả năng dùng đũa, nên các tác giả phải tạo ra phiên bản cải biên đánh giá khả năng dùng nĩa để áp dụng cho các nước phương Tây.
Bảng 1. Phân loại JOA.

Bảng 2. Phân loại Nurick.
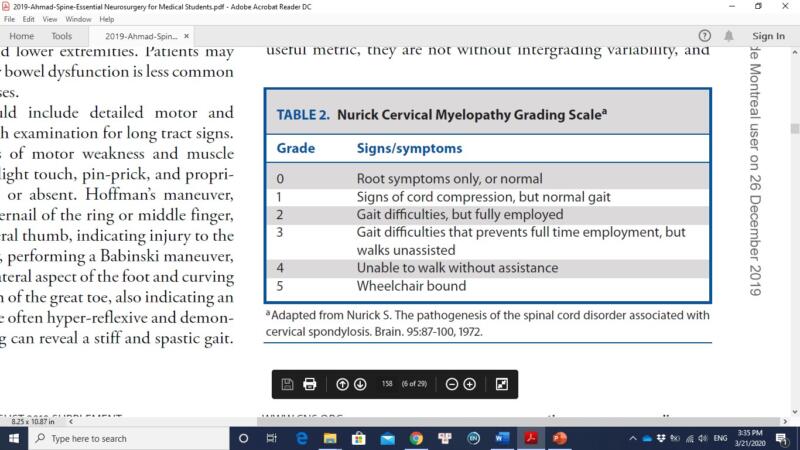
Ngoài việc dựa vào thang điểm, cần xem xét cẩn thận bệnh sử của BN, khám lâm sàng và hình ảnh học để đưa ra đánh giá đúng đắn về mức độ nặng của bệnh nhân.
Xét nghiệm chẩn đoán
Xét nghiệm chẩn đoán tiêu biểu được chỉ định đầu tiên ở BN có triệu chứng bệnh lý tủy cổ là MRI. MRI cung cấp chi tiết tuyệt vời về mức độ hẹp ống sống, bệnh lý đĩa đệm, phì đại dây chằng, và những thay đổi nội tại của tủy sống. Đường kính bình thường trước sau của tủy sống trên MRI là 13-15mm, nếu <13mm thì được coi là hẹp ống sống. MRI cũng có thể giúp phân biệt bệnh lý tủy cổ do thoái hóa với các bệnh lý khác như u tủy cổ, bệnh lý thoái hóa myelin, hoặc nhiễm trùng. Phim CT scan và Xquang gập/duỗi có thể có ích cho việc đánh giá cấu trúc giải phẫu xương và sự thẳng hàng của cột sống cổ, đặc biệt trong trường hợp xem xét chỉ định phẫu thuật.
Lựa chọn phương pháp điều trị
Điều trị bao gồm bảo tồn và phẫu thuật. Điều trị bảo tồn được chỉ định cho các ca bệnh lý tủy cổ do thoái hóa nhẹ: kháng viêm không steroid, giảm đau opioid, thuốc giảm đau thần kinh, hoặc giãn cơ. Các phương pháp điều trị bảo tồn khác bao gồm vật lý trị liệu, tiêm steroid ngoài màng cứng, hoặc dụng cụ kéo giãn. Tuy nhiên, không giống bệnh lý rễ cổ, có ít bằng chứng về hiệu quả của những phương pháp điều trị này đối bệnh lý tủy cổ, là thể bệnh có khuynh hướng tiến triển nặng thêm theo thời gian. Phẫu thuật được xem là phương pháp điều trị triệt để, với mục tiêu đầu tiên là làm ngưng sự tiến triển của chấn thương tủy cổ, và mục tiêu thứ hai là phục hồi lại chức năng thần kinh. Lựa chọn phẫu thuật chính là giải ép tủy sống cổ bằng đường mổ phía trước hoặc phía sau.
Đường mổ phía trước bao gồm lấy bỏ đĩa đệm và làm cứng cột sống (Anterior Cervical Discectomy and Fusion-ACDF) (hình 3), có thể kết hợp thêm cắt bỏ đốt sống. Lợi ích của ACDF là giải quyết nguyên nhân trực tiếp gây chèn ép tủy sống như gai xương hoặc lồi đĩa đệm. Hơn nữa, giải ép gián tiếp lổ liên hợp có thể đạt được bằng cách đặt miếng ghép đĩa đệm, việc này cũng giúp phục hồi lại chiều cao đĩa đệm và độ ưỡn (lordosis) của cột sống ở tầng đó. Tuy nhiên, nếu bệnh lý nằm phía sau của đốt sống (ví đụ: phì đại dây chằng dọc sau), cắt bỏ thân sống sẽ giúp giải ép tủy sống an toàn hơn. Biến chứng phổ biến nhất của ACDF là khó nuốt và khó phát âm. Tổn thương dây thần kinh thanh quản quặt ngược trong quá trình phẫu thuật có thể gây liệt dây thanh âm. Biến chứng ít gặp hơn là tổn thương động mạch đốt sống trong khi giải ép lổ liên hợp, tổn thương thực quản trong quá trình vén và đặt phương tiện, và tụ máu sau mổ gây suy hô hấp.
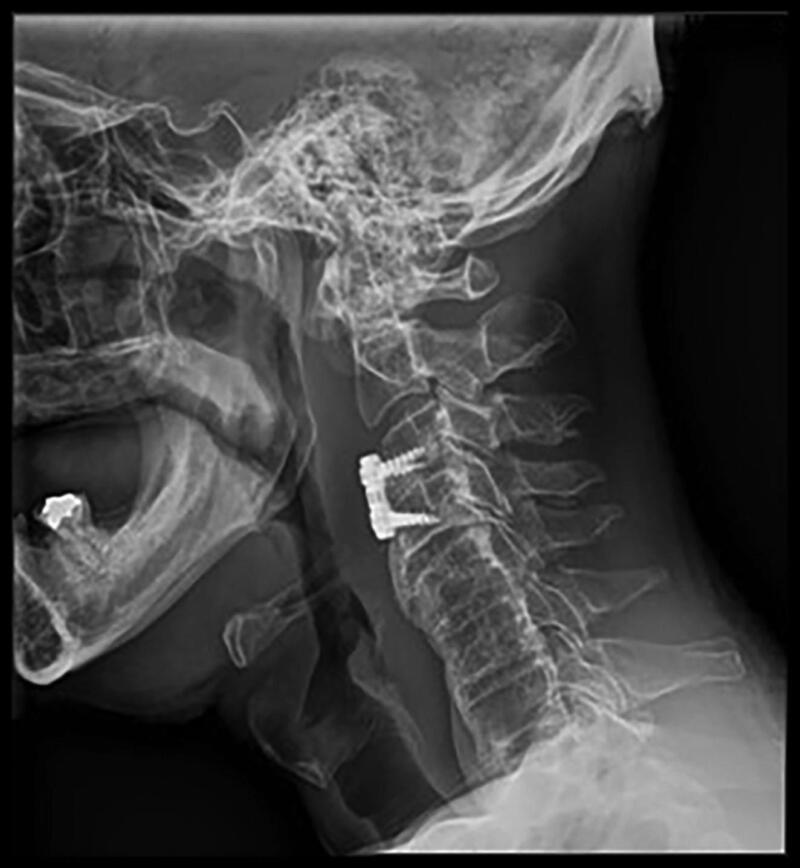
Hình 3. Xquang phim sau mổ ACDF C3-C4
Phẫu thuật lối sau bao gồm cắt bản sống có kèm hoặc không làm cứng cột sống, hoặc tạo hình bản sống. Phẫu thuật lối sau được chỉ định đối với các trường hợp phì đại dây chằng vàng hoặc bệnh lý đĩa đệm nhiều tầng mà phẫu thuật lối trước không thể thực hiện được. Cắt bản sống lối sau đơn thuần (tức là không bắt nẹp vít làm cứng) nói chung được thực hiện ở bệnh nhân bị bệnh lý trên một đoạn ngắn của cột sống cổ và tình trạng sức khỏe yếu (có bệnh lý kèm theo), phẫu thuật cần được tiến hành trong thời gian ngắn nhất có thể. Nhiều BN được cắt bản sống kết hợp bắt nẹp vít làm cứng lối sau để tránh gù cột sống sau cắt bản sống. Tạo hình bản sống, là phẫu thuật tái cấu trúc các thành phần phía sau cột sống để mở rộng ống sống, cũng là một lựa chọn tốt để giải ép nhiều tầng mà vẫn giữ được sự vững và di động của cột sống.
Các điểm quan trọng cần nhớ
-Thoái hóa cột sống là nguyên nhân phổ biến nhất gây bệnh lý tủy cổ do thoái hóa ở người >55 tuổi.
-Sinh lý bệnh của bệnh lý tủy cổ do thoái hóa liên quan nhiều yếu tố, trong đó có sự đóng góp của gai xương, phì đại dây chằng và chấn thương do thiếu máu.
- Biểu hiện lâm sàng của CSM thay đổi tùy cá nhân, nhưng phổ biến nhất là đau cổ, rối loạn cảm giác, yếu cơ, và các phản xạ bệnh lý.
- Điều trị bảo tồn bằng thuốc, vật lý trị liệu, hoặc tiêm corticoid ngoài màng cứng cho thấy ít hiệu quả đối với bệnh lý tủy cổ hơn so với điều trị bệnh lý rễ thần kinh.
- Mục tiêu trước nhất của phẫu thuật là để ngăn ngừa tình trạng chấn thương tủy cổ bị nặng thêm.
Trả lời về ca lâm sàng
- B. BN bị bệnh lý tủy cổ do thoái hóa cột sống cổ. MRI cho thấy khối thoát vị lớn, bên phải ở đĩa đệm C3-C4 gây hẹp ống sống dữ dội, tình trạng này làm nặng thêm tình trạng hẹp ống sống cổ bẩm sinh của BN (<13mm). Ở các tầng khác của cột sống cổ, các đĩa đệm lồi ít hơn và có tình trạng phì đại dây chằng, gây ra hẹp ống sống vừa phải. MRI có tiêm Gadolinium không có hình ảnh bắt thuốc cản quang của những thương tổn trong bệnh lý di căn, nhiễm trùng hoặc rối loạn thoái hóa myelin.
- D. BN có biểu hiện kinh điển của bệnh lý tủy cổ: yếu cơ, tê rần, và dáng đi co cứng (spastic gait). Khám lâm sàng phát hiện các phản xạ bệnh lý, trong đó có dấu Hoffman.
- C. Dựa vào bệnh sử, BN có Nurick độ 2: có khó khăn nhẹ khi đi lại, nhưng vẫn có thể tiếp tục làm việc toàn thời gian.
- B. Trong bối cảnh BN có dấu hiệu bệnh lý tủy rõ, phẫu thuật nên được chỉ định để ngăn chặn tình trạng tổn thương tủy tiến triển nặng hơn. Điều trị bảo tồn bằng thuốc không thể làm dừng lại được tình trạng thoái hóa. Bệnh nhân bị thoát vị đĩa đệm cổ C3-C4 rõ rệt, nên chỉ định tiến hành ACDF ở tầng này là phù hợp.
Chương 3. Hẹp ống sống thắt lưng và đi lặc cách hồi thần kinh
Ca lâm sàng và câu hỏi
BN nam, 73 tuổi, đi khám vì đau lưng và chân nhẹ. BN than phiền đau kiểu chuột rút dọc theo mặt sau hai chân, chủ yếu ở đùi, đau tăng khi đi lại. Do tình trạng đau chân này, đoạn đường mà BN có thể đi bộ được ngày càng ngắn lại theo thời gian. Đau không hết ngay sau khi BN đứng lại, mà chỉ giảm sau khi BN ngồi và nghỉ ngơi. Đau chân cũng xảy ra khi BN đứng lâu. Đau lưng giảm khi BN gập người về phía trước. BN cũng cho biết nếu gập người về phía trước và tựa người vào một đồ vật, chẳng hạn như xe đẩy ở siêu thị, thì đau lưng sẽ giảm và có thể đi bộ được lâu hơn. BN cho biết có cảm giác hơi yếu khi đi bộ nhưng khám cho thấy sức cơ 5/5 ở tất cả các nhóm cơ, cảm giác bình thường, và giảm nhẹ phản xạ gân xương ở gối và gót chân. MRI cho thấy hình ảnh hẹp vừa phải ống sống thắt lưng do phì đại dây chằng từ L3 đến L5 và lồi đĩa đệm L3-L4, L4-L5.
- Kiểu đau nào BN có triệu chứng đi lặc cách hồi thần kinh (neurogenic claudication) thường miêu tả?
a. Đau buốt toàn bộ phần dưới của lưng
b. Đau co rút dọc theo phía sau chân
c. Đau nhói lan đến háng
d. Đau như điện giật lan đến đùi và bắp chân - BN bị đi lặc cách hồi thần kinh làm thế nào để giảm đau?
a. Gập người về phía trước
b. Ưỡn người về phía sau
c. Đứng
d. Di chuyển - Xét nghiệm chẩn đoán hình ảnh nào tốt nhất để xác định hẹp ống sống thắt lưng?
a. Xquang
b. CT
c. MRI
d. PET scan - Phẫu thuật nào thường được thực hiện nhất để điều trị hẹp ống sống thắt lưng?
a. Cắt bản sống thắt lưng
b. Đặt dụng cụ gian mỏm gai đốt sống (Intraspinous spacer)
c. Hàn xương liên thân đốt sống lối sau (posterior lumbar interbody fusion)
d. Hàn xương liên thân đốt lối trước (anterior lumbar interbody fusion)
Nội dung
Dịch tễ học
Hẹp ống sống thắt lưng (HOSTL) có đi lặc cách hồi thần kinh là bệnh lý phổ biến ở Mỹ. Hẹp ống sống mắc phải gặp ở khoảng 20% dân số < 40 tuổi ở Mỹ, và đến 47,2% dân số > 60 tuổi. Hẹp ống sống bẩm sinh có tỷ lệ 4,7% dân số.
Sinh lý bệnh
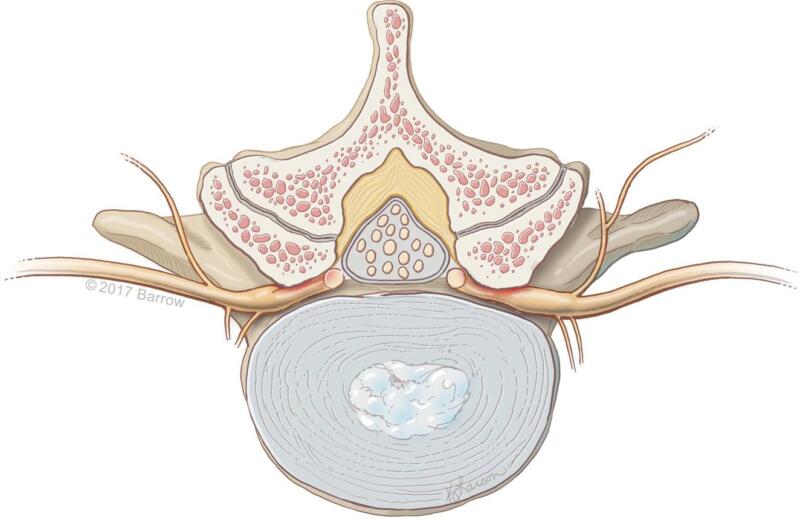
Đi lặc cách hồi thần kinh do hẹp ống sống thắt lưng, hẹp ngách bên bao quanh túi màng cứng và các rễ thần kinh thắt lưng cùng. Áp lực chèn ép lên rễ thần kinh gây thiếu máu, và tình trạng thiếu máu này càng nặng hơn khi BN vận động vì nhu cầu chuyển hóa tăng. Hẹp ống sống thắt lưng có thể có nhiều nguyên nhân. Hẹp ống sống thắt lưng bẩm sinh xảy ra khi bệnh nhân có cuống cung ngắn từ lúc sinh. Khi BN lớn tuổi, có thể sẽ xuất hiện thêm các cơ chế thoái hóa của hẹp ống sống thắt lưng, chẳng hạn như thoái hóa đĩa đệm, phì đại dây chằng, thoái hóa mặt khớp hoặc phì đại mặt khớp, và trượt đốt sống.
Thoái hóa đĩa đệm là tình trạng rất phổ biến ở cột sống thắt lưng, là hậu quả của sức ép cơ sinh (biomechanical stress) lên đĩa gian đốt sống trong một thời gian dài. Các dấu hiệu phổ biến của thoái hóa đĩa đệm về hình ảnh học: xuất hiện gai xương đốt sống, mất chiều cao đĩa đệm, nang phản ứng dưới sụn, xơ hóa endplate đốt sống, và lồi đĩa đệm vào trong ống sống. Phản ứng phì đại của xương và dây chằng quanh ống sống cũng có thể xảy ra do sức ép cơ sinh liên quan đến thoái hóa đĩa đệm. Dây chằng vàng, có thể phì đại trong bối cảnh thoái hóa đĩa đệm, gây hẹp ống sống trung tâm. Mặt khớp và bao khớp, bao gồm mỏm dưới của đốt sống phía trên và mỏm khớp trên của đốt sống phía dưới cũng có thể phì đại, và sự phì đại này có thể dẫn đến hẹp ống sống trung tâm hoặc hẹp lổ liên hợp. Mặt khớp và bao khớp thoái hóa nặng có thể tạo ra nang hoạt dịch (synovial cyst). Phì đại mặt khớp trên có thể gây ra hẹp ngách bên và chèn ép rễ. Ngách bên là một máng ở bên của ống sống, giới hạn bởi đĩa đệm ở phía trước, cuống cung ở bên và mấu khớp ở phía sau, là nơi rễ thần kinh đi qua trước khi vào lổ liên hợp.
Hẹp ống sống thắt lưng với hẹp ống sống trung tâm và ngách bên có thể xảy ra trong bối cảnh thoái hóa cột sống đơn thuần hoặc có thể do trượt đốt sống gây ra, trượt đốt sống là tình trạng đốt sống phía trên trượt ra trước so với đốt sống phía dưới. Meyerding dựa vào tỷ lệ % của phần trượt ra trước của đốt sống phía trên so với đốt sống phía dưới để xếp mức độ trượt (hình 4):
Độ I: ≤25%, độ II: 26-50%, độ III: 51-75%, độ IV: 76-100%

Hình 4. Phân độ trượt theo Meyerding cải tiến
Hẹp ống sốn thắt lưng do thoái hóa và do trượt đột sống có thể vững hoặc không vững. Xquang động được sử dụng để đánh giá sự mất vững. Trượt đốt sống không vững (độ II hoặc nhiều hơn) thường được phẫu thuật giải ép kết hợp làm cứng.
Biểu hiện lâm sàng
Triệu chứng thường gặp nhất của hẹp ống sống thắt lưng là đi lặc cách hồi thần kinh, biểu hiện điển hình là: đau buốt hoặc đau co rút ở háng, bắp chân, đùi, hoặc mông (một hoặc hai bên), và mức độ đau thay đổi theo khối lượng vận động. Có thể có mất cảm giác, biểu hiện tê rần thường xảy ra theo phân bố khoanh da của rễ thần kinh (dermatomal distribution). Đau và tê rần điển hình xuất hiện khi đứng hoặc đi trong thời gian dài. BN giảm đau khi ngồi nghỉ hoặc khi thực hiện những động tác có gập lưng, chẳng hạn như khi đi xe đạp hoặc đổ người về phía trước khi đẩy xe mua hàng ở siêu thị (nên còn gọi là “shopping-cart sign”). Động tác gập lưng này có khuynh hướng làm tăng đường kính ống sống và lổ liên hợp nên giúp giảm sự chèn ép lên rễ thần kinh. Ưỡn cột sống có khuynh hướng làm tình trạng đau trong đi lặc cách hồi thần kinh nặng thêm.
Phân biệt đi lặc cách hồi thần kinh với đi lặc cách hồi do bệnh lý mạch máu (vascular claudication) là rất quan trọng. Trong đi lặc cách hồi do mạch máu, BN có triệu chứng đau hoặc khó chịu ở toàn bộ một nhóm cơ chứ không theo phân bố khoanh da (dermatome). Hơn nữa, mức độ đau trong đi lặc cách hồi mạch máu thường giống nhau khi BN thực hiện một khối lượng hoạt động cố định, và thường hết ngay khi nghỉ ngơi (ngược lại, đau trong đi lặc cách hồi thần kinh cần nghỉ ngơi một thời gian mới hết). Triệu chứng đi lặc cách hồi mạch máu cùng tồn tại với các dấu hiệu như mạch yếu và giảm tưới máu da ở đầu xa của chi. Khi nghĩ đến đi lặc cách hồi mạch máu, thì việc đánh giá mức độ chịu đựng hoạt động (exercise tolerance), chỉ số gót chân-tay (ankle-brachial index), và sự làm đầy lại mao mạch là rất cần thiết.
Chẩn đoán phân biệt
Cần phân biệt hẹp ống sống thắt lưng có biểu hiện đi lặc cách hồi thần kinh với bệnh lý mạch máu ngoại biên (đi lặc cách hồi mạch máu), thoái hóa khớp háng, và thoát vị đĩa đệm ngực hoặc thắt lưng. Ngoài ra, một số bệnh lý khác cũng có thể có những triệu chứng tương tự như bệnh lý thần kinh ngoại biên trong đái tháo đường, viêm màng nhện, u trong ống sống, hội chứng Baastrup (ví dụ: viêm khớp và các mỏm gai đốt sống chạm nhau khi ưỡn cột sống), viêm khớp zygapophyseal hoặc khớp cùng chậu.
Chẩn đoán
Mặc dù Xquang thường quy ít có giá trị chẩn đoán hẹp ống sống thắt lưng, nhưng Xquang động có thể giúp xác định tình trạng mất vững, chẳng hạn khi vị trí của endplate của một đốt sống thay đổi so với so với endplate của đốt sống đối diện khi chụp ở tư thế ưỡn tối đa so với tư thế gập. CT scan cột sống thắt lưng có ích trong mô tả cấu trúc xương, phát hiện xương gãy tiềm ẩn, chất lượng xương (loãng xương hay không, để bắt phương tiện), các cấu trúc xương gây chèn ép tủy sống và rễ thần kinh. CT tiêm thuốc cản quang tủy sống (CT myelography) có thể chỉ định ở bệnh nhân có phương tiện không tương thích với MRI. Ngày nay, MRI là phương tiện được lựa chọn trong chẩn đoán hẹp ống sống thắt lưng. Chuỗi xung T2 đặc biệt có ích trong phát hiện các vị trí chèn ép: mất khoang dịch não tủy bao quanh túi màng cứng và rễ thần kinh, chèn ép rễ, nang, thoát vị đĩa đệm, và phì đại mặt khớp và dây chằng (hình 5).
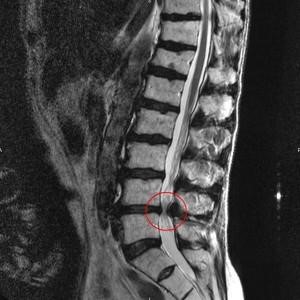
Hình 5. Hẹp ống sống trên phim MRI ở lát cắt dọc
Điều trị
Điều trị bảo tồn là lựa chọn đầu tiên đối với hẹp ống sống thắt lưng. BN được hướng dẫn gập người và nâng đồ vật đúng cách, tập vật lý trí liệu để tăng cường khối cơ bụng, chân và các cơ duỗi cột sống. Thuốc kháng viêm không steroid, acetaminophen, giãn cơ và opioid có thể sử dụng để giảm đau. Tiêm corticoid ngoài màng cứng, bloc nhánh thần kinh chọn lọc bằng thuốc giảm đau tại chổ có tác dụng kéo dài (long-acting local anesthetics) hoặc corticosteroid dọc theo tầng có triệu chứng của cột sống có thể giúp giảm triệu chứng.
Nắm được các phương pháp phẫu thuật và chỉ định của mỗi phương pháp là yếu tố mấu chốt trong điều trị thành công hẹp ống sống thắt lưng. Đi lặc cách hồi thần kinh hoặc bệnh lý rễ thần kinh là chỉ định phổ biến nhất của phẫu thuật giải ép cột sống khi điều trị bảo tồn thất bại.
Phân tích hình ảnh trước mổ là bước rất quan trọng để quyết định vị trí mổ giải ép. Có thể đánh giá các cấu trúc thần kinh bị chèn ép qua các lát cắt axial ở các khu vực sau: trung tâm, ngách bên, và lỗ liên hợp. Sau khi xác định được cấu trúc bị chèn ép, phẫu thuật giải ép sẽ được tập trung ở vị trí đó. Nếu hẹp trung tâm ống sống thì cần giải ép trực tiếp bằng cách cắt bản sống qua mổ hở hoặc mổ xâm lấn tối thiểu (Minimally Invasive Surgery). BN bị hẹp lỗ liên hợp có thể sử dụng một trong hai phương pháp trên. Tuy nhiên, những cách tiếp cận khác như giải ép gián tiếp bằng cách đặt dụng cụ giải ép gian mỏm gai đốt sống (interspinous decompressive devices), hoặc làm cứng liên thân đốt sống (interbody fusion) xuyên bên cơ soap, hoặc làm cứng liên thân đốt sống lối trước cũng có hiệu quả đối với hẹp lổ liên hợp. Làm cứng được chỉ định khi phẫu thuật giải ép có gây mất vững cột sống. Tương tự, làm cứng cũng được chỉ định trong trượt đốt sống do thoái hóa có hình ảnh mất vững trên phim Xquang động, hoặc trượt độ II hoặc nhiều hơn. Làm cứng cũng có thể xem xét nếu bệnh nhân hẹp tái phát tại vị trí giải ép trước đây
Kỹ thuật phẫu thuật
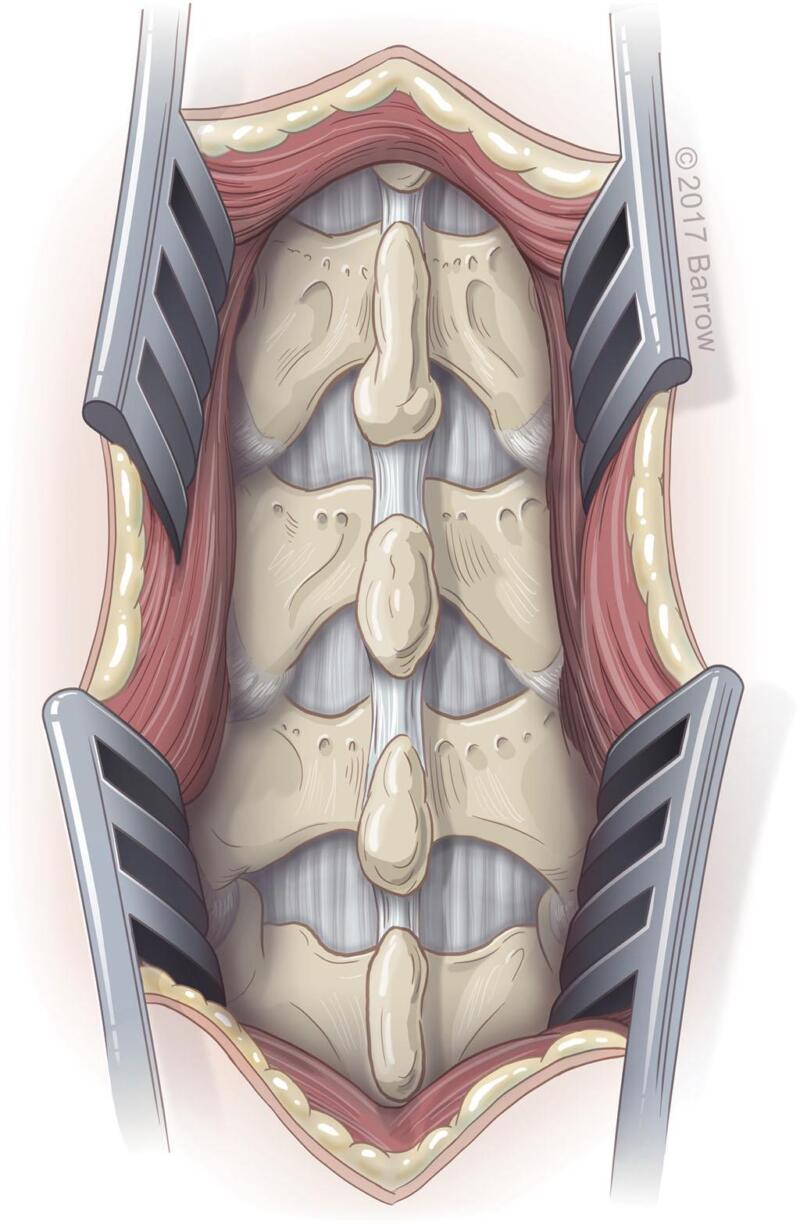
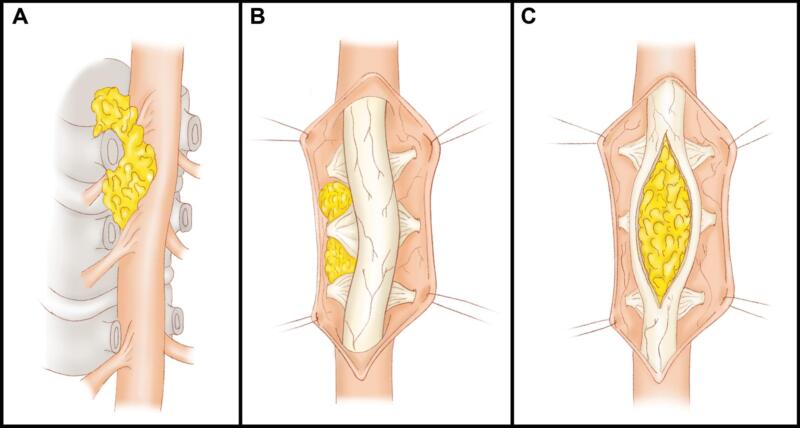
Cắt bản sống là phương pháp chủ yếu được sử dụng trong phẫu thuật điều trị hẹp ống sống thắt lưng. Bệnh nhân được đặt ở tư thế nằm sấp, chụp Xquang để xác định tầng cần giải ép. Rạch da, tách cơ, bộc lộ bản sống, eo đốt sống, phần trong mặt khớp và mỏm ngang (hình 6). Dùng Leksell để cắt bỏ mỏm gai đốt sống, sau đó dùng curette để giải phóng dây chằng vàng ra khỏi mặt dưới bản sống, sau đó dùng Kerrison để cắt bỏ bản sống, có thể dùng khoan mài làm mỏng bản sống trước khi cắt bỏ bằng Kerrison. Để tránh nguy cơ rách màng cứng và dò dịch não tủy, chú ý không nên đưa Kerrion quá sâu xuống phía dưới khi cắt bản sống giải ép (hình 7).
Hình 6. Tách cơ, bộc lộ bản sống, dây chằng vàng, eo đốt sống (pars interarticularis), bản sống và mỏm ngang
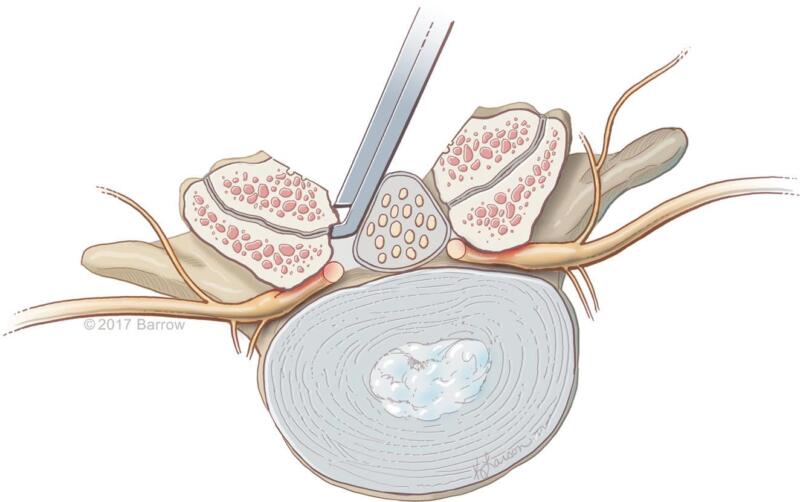
Hình 7. Dùng Kerrison để cắt bản sống và một phần phía trong mặt khớp để giải phóng rễ bị chèn ép
Để giải ép ngách bên, dùng Kerrion để cắt một phần mặt trong mặt khớp (hình 8). Chú ý không được cắt bỏ hơn 1/3 của cả hai mặt khớp để tránh mất vững sau giải ép (hình 9)
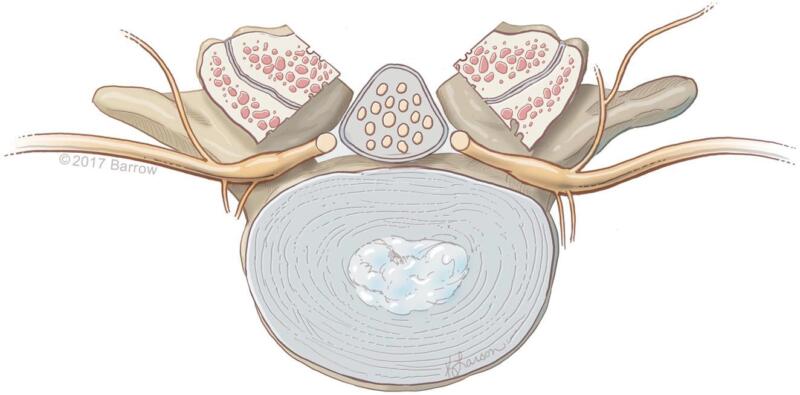
Hình 8. Túi màng cứng và rễ được giải ép sau khi cắt bỏ bản sống và cắt bỏ mặt trong mặt khớp hai bên.
Hình 9. Cắt bỏ mặt khớp để giải phóng rễ thần kinh ở ngách bên. Không nên cắt bỏ quá 1/3 mặt khớp để tránh mất vững.
Biến chứng
Nói chung, phẫu thuật giải ép cột sống thắt lưng ít biến chứng. Các biến chứng có thể gặp : rách màng cứng với tỷ lệ 5% đối với phẫu thuật lần đầu và 10% đối với phẫu thuật trên vết mổ cũ, tỷ lệ chấn thương rễ thần kinh là 5% nhưng <1% bị tổn thương rễ vĩnh viễn, nhiễm trùng sau mổ là 6%, huyết khối tĩnh mạch sâu là 3%. Tụ máu ngoài màng cứng hiếm gặp nhưng nên đặt dẫn lưu để dự phòng biến chứng này. Nguy cơ không liền xương tại vị trí làm cứng (còn gọi là khớp giả-pseudarthrosis) tăng lên nếu mổ làm cứng nhiều tầng, BN hút thuốc lá, và dùng liều cao kháng viêm không steroid trong thời gian ngắn sau mổ.
Các điểm quan trọng cần nhớ
-Đi lặc cách hồi thần kinh là biểu hiện đau lưng và chi dưới tăng lên khi vận động, giảm khi nghỉ ngơi. Gây ra do hẹp ống sống thắt lưng và ngách bên, chèn ép các rễ thần kinh thắt lưng cùng. Sự chèn ép lên rễ thần kinh gây thiếu máu, và tình trạng thiếu máu này nặng lên khi vận động vì tăng nhu cầu chuyển hóa.
- Đau ở lưng hoặc chân trong đi lặc cách hồi thần kinh có thể giảm bằng cách khom người về phía trước. Đôi khi, BN cảm thấy giảm đau khi đẩy xe đi siêu thị (shopping cart sign).
-MRI là phương tiện chẩn đoán hình ảnh được lựa chọn để tìm nguyên nhân gây đi lặc cách hồi thần kinh: hẹp ống sống thắt lưng, hẹp quanh rễ thần kinh và túi màng cứng. CT scan có ích trong đánh giá cấu trúc xương, phì đại mặt khớp, chất lượng xương, và các gai xương chèn ép cấu trúc thần kinh. BN không thể chụp MRI có thể chụp CT scan tủy sống có tiêm thuốc (CT myelogram) để xác định hẹp ống sống và hẹp quanh rễ thần kinh.
-Mổ cắt bản sống để giải ép trực tiếp ống sống và rễ thần kinh là phương pháp phẫu thuật được thực hiện nhiều nhất để điều trị hẹp ống sống thắt lưng có đi lặc cách hồi thần kinh.
Trả lời ca lâm sàng
1.B. Biểu hiện hay gặp nhất ở BN hẹp ống sống thắt lưng là đi lặc cách hồi thần kinh: đau hoặc chuột rút ở háng, đùi, bắp chân hoặc mông một bên hoặc hai bên khi đi lại nhiều.
2.A. Đau và tê rần xuất hiện khi đứng lâu hoặc đi một đoạn đường dài. BN thường có thể giảm triệu chứng khi ngồi nghỉ ngơi hoặc ngồi xổm (squat) hoặc khi ở các tư thế gập thắt lưng (như đi xe đạp hoặc đẩy xe trong siêu thị).
3.C. MRI là phương pháp chẩn đoán hình ảnh được chọn lựa.
4. A. Cắt bản sống là phương pháp phẫu thuật chủ yếu được sử dụng đối với BN hẹp ống sống thắt lưng.
Chương 4. Bệnh lý rễ cổ và thắt lưng
Ca lâm sàng và câu hỏi
BN nam, 35 tuổi, đau dữ dội ở phía cổ bên phải. Lần đầu tiên anh ta có triệu chứng này là khi nhấc tạ 100 kg ở tư thế nằm trên ghế. Đau ở cổ phải dữ dội và sau đó lan sang cổ trái. Tình trạng đau cổ giảm tạm thời sau tiêm steroid ngoài màng cứng ở lổ liên hợp C6-C7 nhưng tái phát nặng trở lại sau 2 tuần. Đau ngày càng tăng và bắt đầu lan xuống tay trái. Kèm với đau, BN có bắt đầu có biểu hiện yếu động tác duỗi khuỷu tay. MRI cột sống cổ cho thấy thoát vị đĩa đệm cổ C6-C7 (hình 10). BN được phẫu thuật lấy đĩa đệm cổ và làm cứng (fusion) C6-C7 lối trước.
- Rễ thần kinh cổ nào thường bị chèn ép nhất trong hội chứng thoát vị đĩa đệm?
- Rễ thắt lưng nào thường bị chèn ép nhất trong hội chứng thoát vị đĩa đệm?
- Ý nghĩa của hội chứng chùm đuôi ngựa trong bối cảnh nghi ngờ thoát vị đĩa đệm?
- Bàn tay rủ (wrist drop) gơi ý chèn ép rễ thần kinh nào?
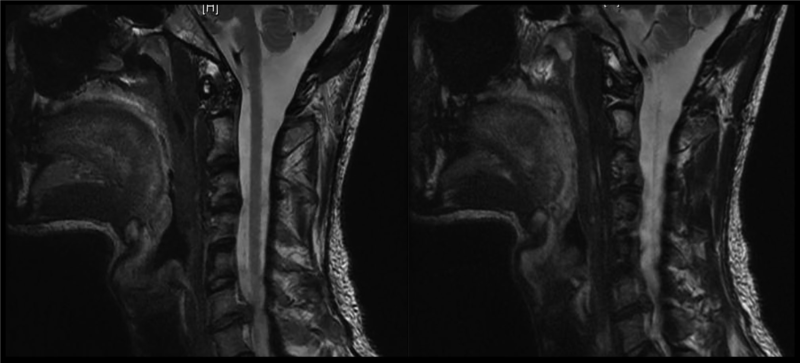
Hình 10. MRI cột sống cổ cho thấ hình ảnh thoát vị đĩa đệm cổ C6-C7.
Nội dung
Dịch tễ học và phân bố
Bệnh lý rễ thần kinh là một rối loạn của rễ thần kinh với các nguyên nhân khác nhau nhưng thường là do chèn ép, là kết quả của tình trạng thoái hóa cột sống. Tình trạng bệnh lý này có nhiều biểu hiện khiếm khuyết thần kinh khác nhau, bao gồm đau ở khoanh da được chi phối bởi rễ thần kinh, bất thường về cảm giác, và yếu cơ. Cơ chế chấn thương thay đổi: có thể diễn ra âm thầm hoặc sau chấn thương cấp tính. Hội chứng thoát vị đĩa đệm gặp khá phổ biến ở những người thực hiện các vận động quá mức, như xoay, gập nghiêng, ngửa, hoặc gập.
Ở Mỹ, bệnh lý rễ thần kinh cổ xảy ra với tỷ lệ 85/100 000. Bệnh lý này điển hình gặp ở những người thực hiện những động tác lặp lại như vận động viên điền kinh, lao động chân tay, nhấc đồ nặng quá mức, và/hoặc những hoạt động dẫn đến hẹp lổ liên hợp. Ở người già, sự phát triển gai xương có thể gây ra bệnh cảnh mạn tính hơn.
Ngược lại, bệnh lý rễ thần kinh thắt lưng xảy ra thường xuyên hơn, ảnh hưởng 3-5% dân số. Bệnh lý rễ thần kinh thắt lưng hay gặp nhất ở phụ nữ độ tuổi 50-60 và nam ở độ tuổi 40. Yếu tố nguy cơ bao gồm hút thuốc lá, đái tháo đường, và béo phì.
Diễn biến tự nhiên
Đa số (69%) thoát vị đĩa đệm cổ gây ra chèn ép rễ C7. Các rễ khác xảy ra với tỷ lệ thấp hơn: C6 (19%), C8 (10%), và C5 (2%). Đa số thoát vị đĩa đệm thắt lưng gây ra chèn ép rễ L5 (45%) hoặc S1 (45%). L4 ít gặp hơn (10%).
Lâm sàng
Chẩn đoán bệnh lý rễ cổ hoặc thắt lưng thường dựa trên hình ảnh học và khám thần kinh cơ. MRI kết hợp Xquang cột sống cổ giúp xác định bệnh lý thoái hóa đĩa đệm và đánh giá đường cong sinh lý của cột sống cổ.
Giải phẫu và phân bố
Ở vùng cổ, có 7 đốt sống và 8 rễ thần kinh cổ. Rễ thần kinh thoát ra trên chân cung của đốt sống cùng tên (trái với ở cột sống thắt lưng, rễ thoát ra ở dưới chân cung của đốt sống cùng tên).
Khoang gian đốt sống nằm gần phía dưới chân cung (khác với vùng thắt lưng).
Do những đặc điểm đã đề cập ở trên, thoát vị đĩa đệm cổ sẽ chèn ép vào rễ thần kinh thoát ra qua lỗ thần kinh tại cùng tầng thoát vị (thoát vị đĩa đệm cổ C6-7 sẽ gây bệnh lý rễ thần kinh C7).
Lưu ý: Bệnh lý rễ thần kinh C6 bên trái (do thoát vị đĩa đệm cổ C5-6) đôi khi có biểu hiện đau như nhồi máu cơ tim. Rễ thần kinh C8 và T1 có thể gây hội chứng Horner bán phần.
Ở vùng thắt lưng, rễ thần kinh thoát ra phía dưới chân cung của đốt sống tương ứng. Vì lý do này, cùng với khoảng cách khá xa giữa đĩa đệm và chân cung, phần lớn thoát vị đĩa đệm sẽ không ảnh hưởng đến rễ ở tầng tương ứng. Thay vào đó, sẽ chèn ép rễ bên dưới (ví dụ thoát vị đĩa đệm L4-L5 sẽ ảnh hưởng rễ L5).
Lựa chọn phương pháp điều trị
Quyết định điều trị bệnh lý rễ thần kinh bằng phương pháp bảo tồn hoặc phẫu thuật được dựa trên mức độ nặng của khiếm khuyết vận động và cảm giác. Điều trị bảo tồn bao gồm vật lý trị liệu, tiêm steroid ngoài màng cứng, và liệu pháp điều trị triệu chứng. Bác sỹ thường chọn điều trị các BN mức độ vừa bằng bảo tồn, tái khám mỗi 6 tuần để đánh giá. Trường hợp triệu chứng trở nên nặng hơn hoăc có khiếm khuyết thần kinh nặng như mất chức năng, can thiệp phẫu thuật là hợp lý.
Đa số các trường hợp thoát vị đĩa đệm cổ sẽ hết mà không cần can thiệp. Có thể sử dụng kháng viêm không steroid và kéo cổ để giảm nhẹ triệu chứng. Đa số trường hợp thoát vị đĩa đệm thắt lưng cũng sẽ hết với điều trị bảo tồn.
Kỹ thuật phẫu thuật
ACDF là phương pháp phẫu thuật phổ biến được áp dụng cho bệnh lý rễ do thoát vị đĩa đệm cổ. Mục đích chính là giải ép cấu trúc thần kinh bị chèn ép, có thể là hẹp ống sống trung tâm hoặc hẹp lổ liên hợp. Nói chung, phẫu thuật làm cứng lối trước giúp tái tạo lại khoảng gian đốt sống; tuy nhiên, sử dụng đĩa đệm nhân tạo để duy trì tính di động của đốt sống cổ cũng có thể được chỉ định cho một số đối tượng bệnh nhân nhất định. Đôi khi, đối với thoát vị đĩa đệm lổ liên hợp, phẫu thuật lối sau, không làm cứng có thể được tiến hành và giúp tránh được việc làm tổn thương các đĩa đệm bình thường còn lại. Tuy nhiên, phẫu thuật lối trước đem lại nhiều lợi ích trong những trường hợp khác, như loại bỏ gai xương, làm vững cột sống, và tiếp cận đến khối thoát vị ở trung tâm.
Ở cột sống thắt lưng, phẫu thuật lối sau phổ biến hơn. Phẫu thuật được chỉ định trong trường hợp BN bị hội chứng chùm đuôi ngựa và đau theo rễ kéo dài trên 6 tuần, yếu, giảm chức năng, hoặc tê rần tiến triển. Hội chứng chùm đuôi ngựa hiếm gặp, khoảng 4/10 000 bệnh nhân. Giống như bất kỳ thoát vị đĩa đệm nào, BN sau phẫu thuật lấy khối thoát vị vẫn có nguy cơ tái phát với tỷ lệ 3-19%. Mục đích phẫu thuật là lấy bỏ khối thoát vị và để lại đĩa đệm.
Các điểm cần ghi nhớ
-Bệnh lý rễ thần kinh gây ra do tình trạng chèn ép hoặc tổn thương rễ thần kinh
-C7 và S1 là rễ thần kinh thường bị ảnh hưởng nhất
-Điều trị được lựa chọn đầu tiên thường là bảo tồn, bao gồm kháng viêm không steroid, vật lý trị liệu, và tiêm steroid ngoài màng cứng.
-Phẫu thuật được chỉ định cho các trường hợp nặng hoặc tiến triển mà không đáp ứng với điều trị bảo tồn hoặc có khiếm khuyết thần kinh, đặc biệt là vận động.
Trả lời ca lâm sàng
- C7. Đa số (69%) thoát vị đĩa đệm cổ gây chèn ép rễ C7. Chèn ép ít gặp hơn ở C6 (19%), C8 (10%), và C5 (2%).
- S1. Đa số thoát vị đĩa đệm thắt lưng gây chèn ép rễ L5 (45%) hoặc S1 (45%). L4 ít gặp hơn (10%).
- Phẫu thuật cấp cứu. Hội chứng chum đuôi ngựa hiếm gặp nhưng nghiêm trọng và cần phẫu thuật cấp cứu. Thường khởi phát với mất chức năng vận động và cảm giác cấp tính, và đại tiểu tiện mất tự chủ (bladder bowel incontinence). Có thể do khối thoát vị lớn hoặc do chèn ép bởi tổn thương khác như u hoặc chấn thương. Can thiệp nhanh chóng có thể phục hồi một số chức năng.
- C6. C5 và C6 đóng góp vào động tác gập khuỷu tay, nhưng C6 là rễ chính chi phối động tác duỗi cổ tay.
Chương 5. Đau lưng và trượt đốt sống thắt lưng
Ca lâm sàng và câu hỏi
BN nam, 51 tuổi, tiền sử không có gì đặc biệt, đến khám với đau phần dưới của lưng ngày càng nặng, đồng thời biểu hiện căng cứng bắp chân từ vài năm qua. Đau lưng tăng khi gập và ngửa. Khám vùng thắt lưng cho thấy một mỏm gai đốt sống nhô lên. Ngoài ra, sức cơ ở chi dưới bình thường, cảm giác bình thường, và phản xạ gân xương bình thường. Xquang cho thấy trượt đốt sống L4-L5.
- Vị trí trượt đốt sống phổ biến nhất do thoái hóa và do tiêu eo, theo thứ tự này, là:
a. L2-L3, L3-L4
b. L4-L5, L5-S1
c. L1-L2, L2-L3
d. Không câu nào đúng - Trượt do tiêu eo độ III thì % trượt của đốt sống trên so với dưới là bao nhiêu?
a. < 25% b. 25-50% c. 50-75% d. 75-100% e. >100% - Phương tiện chẩn đoán hình ảnh nào có thể giúp xác định trượt mất vững?
a. MRI
b. CT
c. Xquang động
d. Không câu nào đúng - Trường hợp nào sau đây KHÔNG phải là chỉ định phẫu thuật hoàn toàn?
a. Đau lưng nhẹ-vừa phải
b. Khiếm khuyết thần kinh
c. Trượt độ cao
d. Biến dạng nhiều
Nội dung
Dịch tễ học
Trượt đốt sống do tiêu eo liên quan đến khiếm khuyết eo (pars interarticularis) ở 1 hoặc 2 bên, hay thường gặp ở L5-S1. Có khuynh hướng xảy ra ở trẻ em và vị thành niên. Tỷ lệ mắc trong dân chúng khoảng 5-7%. Tỷ lệ trượt đốt sống do tiêu eo ở những người thường xuyên thực hiện các động tác ưỡn quá mức như thể dục dụng cụ, cử tạ, lặn, đá bóng và bóng chuyền cao hơn tỷ lệ chung trong dân số, do ở những đối tượng này có sự gia tăng lực dịch chuyển lên đốt sống. Có thể có nhiều yếu tố góp phần gây ra trượt đốt sống do tiêu eo, trong đó có yếu tố gen và các yếu tố liên quan quá trình phát triển, tuy nhiên Fredrickson và cộng sự nghiên cứu 500 trẻ mới sinh và không thấy có bằng chứng về tiêu eo hay trượt đốt sống, điều này cho thấy khiếm khuyết eo và trượt đốt sống sau đó có thể là một hiện tượng mắc phải.
Trượt đốt sống ra trước được chia độ theo phân loại Meyerding: Độ I: ≤25%, độ II: 26-50%, độ III: 51-75%, độ IV: 76-100%. Đánh giá hình ảnh học trượt đốt sống mức độ không chỉ giới hạn ở việc đánh giá mức độ trượt, mà các bằng chứng khoa học gần đây cho thấy đo góc gù (angular kyphotic deformity) tại vị trí thắt lưng cùng có vai trò quan trọng hơn mức độ trượt trong tiên lượng nguy cơ trượt tiến triển. Một số hệ thống phân loại mới kết hợp đánh giá mức độ trượt và các thông số về góc tại vị trí trượt để mô tả trượt đốt sống mức độ cao và cung cấp thông tin để lên kế hoạch phẫu thuật.
So với trượt đốt sống do tiêu eo, trượt đốt sống do thoái hóa thường gặp hơn ở người lớn và tỷ lệ tăng dần theo tuổi. L4-L5 là vị trí hay gặp nhất, cơ chế chính là do thoái hóa các mặt khớp, gây ra tình trạng trượt đốt sống. Đa số các trường hợp trượt đốt sống độ cao là do tiêu eo, BN bị trượt đốt sống do thoái hóa hiếm khi tiến triển quá độ II.
Diễn biến tự nhiên
Tiến triển của trượt đốt sống phụ thuộc vào một số yếu tố như tuổi, triệu chứng thần kinh, mức độ trượt, và nguyên nhân bệnh lý. Trẻ em có nguy cơ tiến triển cao hơn người lớn. BN có biểu hiện đi lặc cách hồi, bệnh lý rễ thần kinh, rối loạn đại hoặc tiểu tiện có nguy cơ tiến triển nặng lớn hơn so với người chỉ có biểu hiện đau lưng đơn thuần. BN có độ trượt lớn cũng có khả năng trượt tiến triển cao hơn. Cuối cùng, các bệnh lý kèm theo như chấn thương, viêm khớp, vẹo, hoặc các biến dạng cột sống thắt lưng cùng có thể dẫn đến tình trạng trượt tiến triển. Ngày càng có nhiều bằng chứng cho thấy vai trò của gù cột sống thắt lưng cùng đối với nguy cơ trượt tiến triển.
Lâm sàng
Trượt đốt sống có biểu hiện lâm sàng khác nhau và thay đổi tùy theo nguyên nhân và độ tuổi. Ở BN có bệnh lý thoái hóa, hẹp ống sống trung tâm có thể xảy ra thứ phát sau trượt đốt sống thắt lưng, dẫn đến biểu hiện đi lặc cách hồi thần kinh. Có thể có biểu hiện căng cứng bắp đùi (hamstring), nặng thêm khi gập hoặc ưỡn. Ngoài ra, thoái hóa và phì đại mặt khớp (biểu hiện quan trọng về hình ảnh học ở BN trượt đốt sống do thoái hóa) có thể gây ra hẹp lổ liên hợp, chèn ép rễ và dẫn đến bệnh lý rễ thần kinh. Khám xét có thể phát hiện mỏm gai trượt ra sau, ưỡn quá mức (hyperlordosis), đứng ở tư thế gối gấp (do hamstring căng cứng nên gấp gối để bù trừ, giảm căng đùi), và rối loạn dáng đi.
Ngược lại, hẹp ống sống trung tâm không xảy ra ở trượt đốt sống do tiêu eo (do bệnh lý này liên quan khiếm khuyết ở eo). Do đó, triệu chứng nổi trội là đau lưng. Ở trẻ em bị trượt đốt sống do tiêu eo, có thể triệu chứng chỉ xuất hiện khi về già hoặc có thể khởi phát sau động tác xoay người đột ngột hoặc nhấc vật nặng.
Chẩn đoán
Trượt đốt sống thắt lưng (TĐSTL) được chẩn đoán thường quy bằng Xquang (hình 13) và/hoặc CT. Ở thể tiêu eo, có thể thấy hình ảnh kinh điển “Scottie dog”, là chỉ dấu tiêu eo.
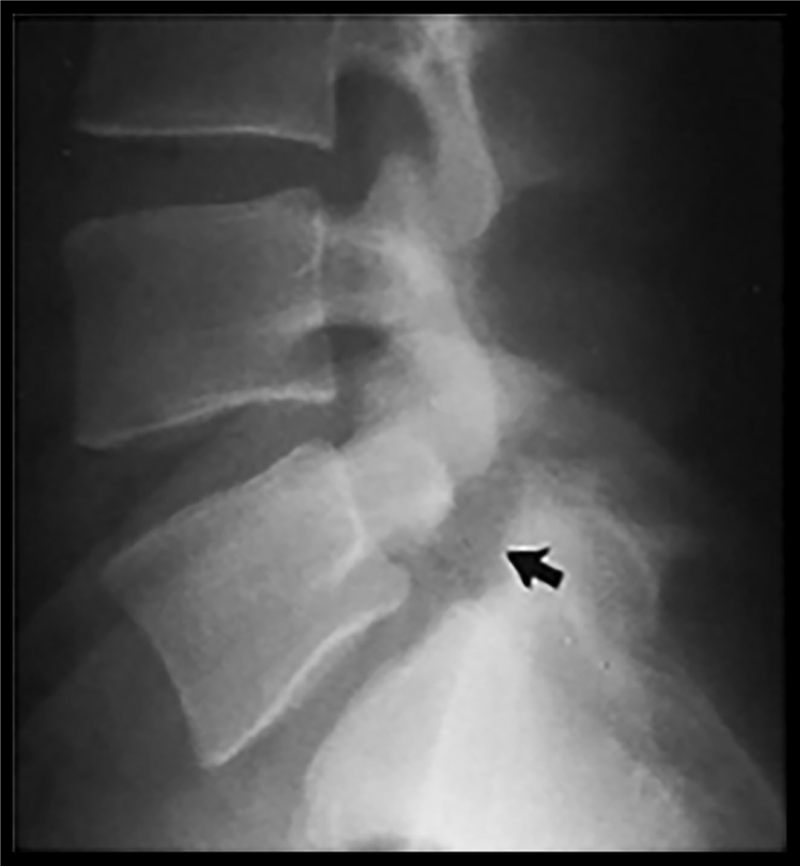
Hình 13. Trượt đốt sống do tiêu eo
Ngoài ra, Xquang gập và ưỡn có thể được chỉ định để đánh giá mất vững. Mặc dù tiêu chuẩn mất vững thay đổi tùy theo tác giả, đa số đề nghị sử dụng Xquang động để đánh giá mức độ nặng của trượt. Trường hợp có biểu hiện khiếm khuyết thần kinh, MRI là phương tiện chẩn đoán hình ảnh được lựa chọn. MRI cung cấp thông tin chung về tình trạng thoái hóa của cột sống cùng với tình trạng trượt do thoái hóa. Chụp scan xương phóng xạ (nuclear bone scans) khi đánh giá các trường hợp bệnh nhi bị trượt đốt sống do tiêu eo có thể giúp phân biệt giữa tiêu eo cấp và mạn tính.
Xử trí
Đối với các trường hợp TĐSTL không có triệu chứng thần kinh, đau lưng mức độ nhẹ đến vừa, và có bệnh lý kèm theo, có thể điều trị bảo tồn. Phương pháp phổ biến được sử dụng bao gồm: mang áo nẹp, tập luyện tăng cường các khối cơ nâng đỡ cơ thể, vật lý trị liệu, và kháng viêm giảm đau. Mang áo nẹp có thể có ích đối với các trường hợp trẻ em vì giúp hạn chế các cử động gập-ưỡn, là những động tác có thể làm nặng thêm triệu chứng và ngăn chặn sự liền xương ở vị trí gãy eo.
Phẫu thuật được chỉ định trong các trường hợp có khiếm khuyết thần kinh, trượt mất vững, trượt tiến triển, hoặc có biến dạng vùng thắt lưng cùng kế cận. Phẫu thuật có thể là giải ép, cố định, và/ hoặc hàn xương. Trong trường hợp có khiếm khuyết thần kinh, giải ép là phù hợp. Trường hợp có tiêu eo, cố định bằng hàn xương lối trước hoặc sau là mục tiêu đầu tiên.
Các vấn đề quan trọng cần nhớ
-BN đau lưng nhẹ đến vừa, không có khiếm khuyết thần kinh, và có biến dạng cột sống kèm theo thường có thể điều trị bảo tồn.
-BN đau lưng nhiều, khiếm khuyết thần kinh (ví dụ, yếu cơ, bệnh lý rễ thần kinh, hoặc bệnh lý tủy), có dị dạng cột sống kèm theo, hoặc BN điều trị bảo tồn thất bại có thể xem xét chỉ định phẫu thuật.
Trả lời
- B. Vị trí trượt đốt sống do thoái hóa hay gặp nhất là tại L4L5. Tiêu eo có khuynh hướng xảy ra tại L5S1.
- C. Phân độ trượt theo Meyerding (trình bày ở trên).
- C. Xquang gập/ưỡn.
- A. Phẫu thuật được chỉ định trong các trường hợp có khiếm khuyết thần kinh, mất vững, và/hoặc có dị dạng cột sống kèm theo. Đau lưng dữ dôi cũng có thể là chỉ định tương đối.
Chương 6. Các trường hợp cấp cứu cột sống thường gặp
Ca lâm sàng
Bn nam, 25 tuổi, đến khám trong bối cảnh xuất hiện đau lưng cấp tính nặng lên trên nền đau lưng mạn tính, đồng thời có dị cảm ở háng và chân phải, đau ở chân bên phải dọc theo vùng do rễ L4 chi phối, giảm nhu động ruột và bàng quang ứ đọng nước tiểu sau tiểu tiện (incomplete voiding). Khám cho thấy sức cơ động tác gập cổ chân (dorsiflexion) và duỗi cổ chân (plantar flexion) là 4/5 ở hai bên, thay đổi cảm giác ở vùng đáy chậu, nhưng trương lực cơ trực tràng bình thường. Huyết áp là 121/70, áp lực động mạch trung bình là 87, nhịp tim 64/phút, Sa O2 là 94%. BN được chụp MRI và có hình ảnh như sau (hình 14)
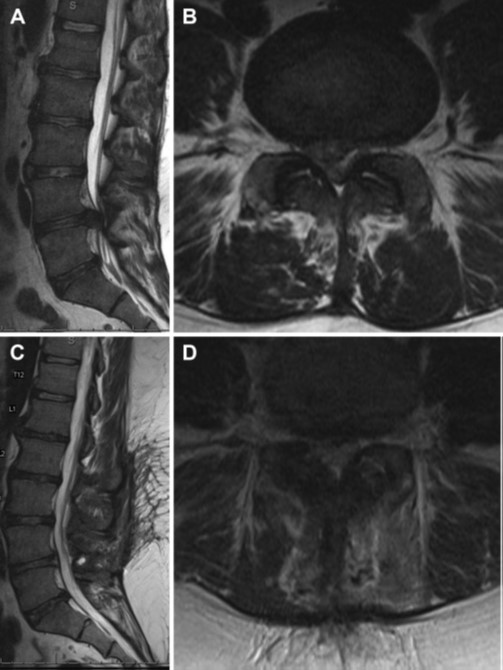
Hình 14. Lát cắt dọc qua đường giữa (A) và ngang (B) trên chuỗi xung T2 ở vùng cột sống thắt lưng cho thấy thoát vị đĩa đệm cạnh trung tâm ở L4/L5 gây chèn ép chùm đuôi ngựa. Hình ảnh cắt dọc qua đường giữa (C) và ngang (D) trên chuỗi xung T2 sau mổ lấy khối thoát vị cho thấy chùm đuôi ngựa được giải ép rõ.
- Hội chứng chum đuôi ngựa (Caudal Equina Syndrome) có các biểu hiện sau ngoại trừ:
a. Yếu chi dưới
b. Tê rần vùng đáy chậu
c. Rối loạn chức năng bàng quang và/hoặc ruột
d. Các dấu tăng phản xạ gân xương (ví dụ clonus)
e. Tất cả các dấu hiệu trên - Xử trí tiếp theo cho BN này là gì?
a. Nhập viện, theo dõi sát
b. Phẫu thuật giải ép sớm
c. Cho dùng phenylephrine và đặt đường truyền động mạch
d. Tất cả các giải pháp trên
e. Không có giải pháp nào đúng - Chiến lược điều trị nào sau đây được áp dụng cho hội chứng chùm đuôi ngựa (CES)?
a. Tăng áp lực động mạch trung bình trong 3-7 ngày cho tất cả các trường hợp
b. Corticoid cho tất cả các trường hợp
c. Phẫu thuật giải ép sớm
d. Theo dõi thần kinh trong mổ (intraoperative neuromonitoring) cho tất cả các trường hợp
e. Điều trị bằng điều biến thần kinh (neuromodulator)
f. Tất cả các phương pháp trên
Nội dung
Cấp cứu cột sống thường gặp nhất là chấn thương tủy sống hoàn toàn hoặc không hoàn toàn hoặc CES. Chấn thương tủy sống thường do chèn ép tủy sống và/hoặc rễ thần kinh sau chấn thương, nhiễm trùng, dị dạng mạch máu, hoặc u; tuy nhiên, chúng cũng có thể là kết quả của một quá trình thoái hóa cấp (ví dụ thoát vị đĩa đệm lớn).
Chấn thương
Chẩn đoán/ Tiên lượng
Chấn thương chiếm phần lớn các ca cấp cứu cột sống, chủ yếu do tai nạn giao thông (38%). Các nguyên nhân chấn thương khác bao gồm té (30,5%), hành hung (13,5%), thể thao (9%), và các nguyên nhân do thầy thuốc (5%).
Chấn thương tủy sống (CTTS) được xác định dựa trên lâm sàng và hình ảnh học (hình 15). Điều trị CTTS phụ thuộc vào việc chẩn đoán sớm, xác định thời gian bị tổn thương thần kinh để tiên lượng đáp ứng điều trị, và thực hiện giải ép và cố định. Phân loại CTTS giúp đánh giá sự phục hồi thần kinh và tiên lượng kết quả điều trị. Phân độ CTTS ASIA do hội chấn thương cột sống Hoa Kỳ (ASIA) đề xuất là phân độ được sử dụng phổ biến nhất. Phân độ ASIA dựa trên đánh giá sức cơ, cảm giác, phản xạ, và chức năng ruột/bàng quang, được chia làm 5 độ (bảng 1).
Bảng 1. Phân độ ASIA
| Độ | Mô tả |
| A | Hoàn toàn: không còn chức năng vận động và cảm giác |
| B | Không hoàn toàn: còn cảm giác nhưng mất hoàn toàn chức năng vận động bên dưới tầng thần kinh (neurologic level) (bao gồm cả đoạn cùng S4-S5) |
| C | Không hoàn toàn: còn chức năng vận động bên dưới tầng thần kinh (hơn 1 nửa các cơ chính bên dưới tầng thần kinh có sức cơ <3) |
| D | Không hoàn toàn: còn chức năng vận động bên dưới tầng thần kinh (hơn 1 nửa các cơ chính bên dưới tầng thần kinh có sức cơ ≥3) |
| E | Bình thường: Cảm giác và vận động bình |
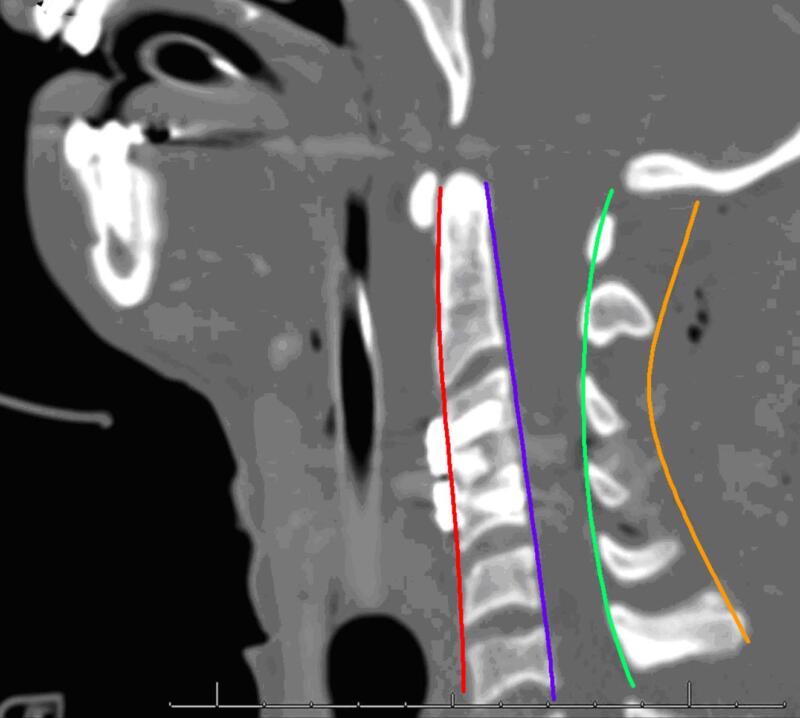
Hình 15. Xquang giải phẫu đốt sống: Dựa vào các đường cong sinh lý là phương pháp nhanh chóng để đánh giá tình trạng dịch chuyển và mất vững tiềm ẩn.
Một nghiên cứu trên 661 bệnh nhân cho thấy tỷ lệ cải thiện ở các BN bị CTTS độ A là 15,5%, 58,8% ở các BN CTTS độ B, 85,8% ở các CTTS độ C, và 12,5% ở các CCTS độ D.
Xử trí nội khoa
CTTS là hậu quả của chấn thương tiên phát, tức là chấn thương ban đầu do lực xé rách, đụng dập, và chèn ép, và còn là hậu quả của tổn thương thứ phát, do quá trình phản ứng phức tạp ở mức độ phân tử sau chấn thương ban đầu. Chấn thương tiên phát là không thể thay đổi được, nhưng điều trị nội khoa và phẫu thuật nhằm mục đích giảm chấn thương thứ phát.
Điều trị nội khoa bao gồm bất động nơi tổn thương, tăng HA động mạch trung bình > 87 mmHg trong 3-7 ngày (với dopamine hoặc norepinephrine), và bắt đầu phác đồ CTTS bao gồm sử dụng thuốc để phòng táo bón và liệt ruột; mang tất nén (compression stockings) để giảm nguy cơ huyết khối tĩnh mạch sâu và thuyên tắc mạch phổi; băng ép bụng (abdominal binder) để cải thiện áp lực động mạch trung bình; hỗ trợ ho để giảm nguy cơ viêm phổi; hỗ trợ dinh dưỡng để phòng tránh teo cơ và dị hóa; phòng loét dạ dày; hội chẩn phục hồi chức năng; và vận động sớm để cải thiện phục hồi và giảm nguy cơ huyết khối tĩnh mạch, thuyên tắc động mạch phổi, viêm phổi, và loét do đè ép. Giai đoạn đầu sau khi bị CTTS, BN có thể bị sốc tủy sống với các biểu hiện: giảm hoặc mất các phản xạ và rối loạn các chức năng tự động. Tình trạng này có thể tiến triển đến sốc thần kinh, do các chi phối giao cảm bị gián đoạn nên nhịp tim, cung lượng tim, HA giảm, và tăng sức cản của hệ thống mạch máu. Giảm phản xạ gân xương do CTTS có thể tiến triển đến co cứng (spasticity) sau nhiều giờ đến nhiều ngày và cần biện pháp điều trị lâu dài. Nhiều biện pháp điều trị bảo vệ thần kinh và tế bào mầm đang được nghiên cứu với kết quả còn hạn chế.
Sử dụng corticosteroid trong CTTS còn tranh cãi. Nghiên cứu NASCIS là một loạt các nghiên cứu đối chứng ngẫu nhiên sử dụng methylprednisolone trong CTTS. Nghiên cứu tiền lâm sàng và các bằng chứng giai thoại (anecdotal evidence) ban đầu cho rằng dùng corticosteroids có thể giảm ứng kích oxy hóa (oxidative stress), nhiễm độc canxi tế bào (calcium excitotoxicity), và hiện tượng thực bào miễn dịch (immune-mediated phagocytosis); tuy nhiên, bằng chứng lâm sàng về lợi ích của corticosteroid thì mơ hồ. Trong khi đó, ngày càng có nhiều bằng chứng về tác hại do tác dụng phụ của corticoid liều cao khi sử dụng cho BN bị CTTS.
Phẫu thuật
Nhiều hệ thống phân loại chấn thương cột sống đã được xây dựng nhằm xác định BN chấn thương cột sống nào cần được phẫu thuật, ví dụ phân loại của Denis, thang điểm Thoracolumbar Injury Classification and Severity (TLICS), phân loại Subaxial Cervical Spine Injury Classification System, phân loại của AOSpine (hình 16).
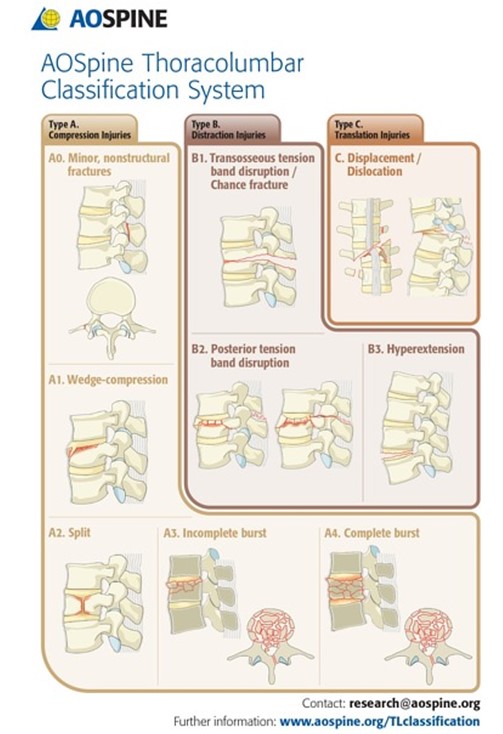
Hình 16. Phân loại chấn thương của AOSpine.
Mục đích của phẫu thuật là nhằm giảm sự mất vững của cột sống, ngăn ngừa biến dạng, và phục hồi hoặc ngăn ngừa khiếm khuyết thần kinh do chèn ép tủy sống và/hoặc rễ thần kinh (hình 17). Đường mổ nói chung gồm: trước, bên, sau, hoặc kết hợp, tùy thuộc vào vị trí tầng nào của đốt sống.
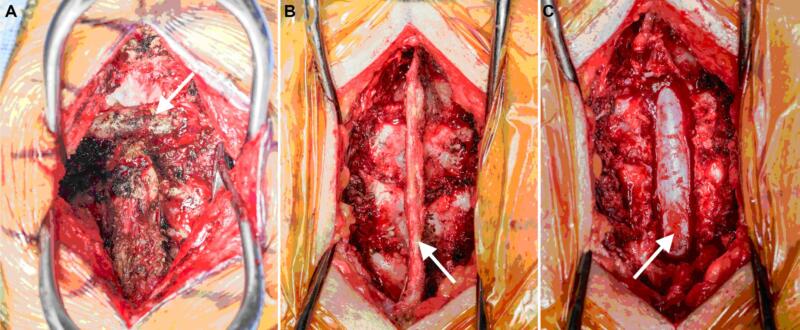
Hình 17. Phẫu trường mổ cột sống: A. Đường mổ ở cột sống cổ lối sau, tách cơ, bộc lộ các mỏm gai đốt sống cổ ở đường giữa, mũi tên chỉ nền của xương chẩm. B. Đường mổ ở đốt sống ngực lối sau, tách cơ, bộc lộ bản sống, mỏm gai và dây chằng gian gai (mũi tên). C. Cắt bỏ mỏm gai, bản sống để giải ép tủy sống (mũi tên).
Phẫu thuật làm cứng cột sống nhằm mục đích cố định các đốt sống để tạo can xương hoàn toàn trong 3 đến 6 tháng. Câu hỏi liệu thời điểm mổ giải ép có ảnh hưởng đến kết quả (outcome) sau mổ vẫn còn tranh cãi, có bằng chứng từ một số nghiên cứu đối chứng ngẫu nhiên cỡ mẫu lớn cho thấy mổ giải ép sớm cải thiện kết quả sau mổ.
Hội chứng chum đuôi ngựa (Cauda Equina Syndrome) (CES)
Chẩn đoán/Tiên lượng
CES xảy ra do sự chèn ép các rễ thắt lưng cùng ở phía dưới L1 (hình 18), thường có biểu hiện yếu chi dưới không cân xứng, tê rần vùng đáy chậu (vùng S3-S5 chi phối), và rối loạn chức năng ruột/ bàng quang, cùng với đau lưng và rối loạn dáng đi. Cần lưu ý đánh giá tình trạng tê rần vùng đáy chậu, trương lực cơ trực tràng, và thể tích nước tiểu tồn dư sau khi tiểu tiện. Liên hệ giữa triệu chứng và hình ảnh học là rất quan trọng vì triệu chứng có thể xảy ra cấp tính hoặc mạn tính, và thời điểm xảy ra triệu chứng có ý nghĩa quan trọng trong quyết định phẫu thuật. CES cấp cứu xảy ra ở BN có khiếm khuyết thần kinh cấp tính hoặc tiến triển trong 1-2 ngày. Chèn ép do thoát vị đĩa đệm cấp, nhiễm trùng, và xuất huyết (tự phát hoặc sau mổ) là những khả năng có thể xảy ra. CES hiếm khi xảy ra, tỷ lệ 1:65 000 bệnh nhân và chỉ khoảng 1-2% BN thoát vị đĩa đệm. Cần phân biệt CES với hội chứng chóp tủy, là hội chứng xảy ra do chèn ép chóp tủy với biểu hiện yếu hai chi, tê rần đáy chậu, và rối loạn chức năng ruột. CES cũng có thể xảy ra do gãy đốt sống hoặc u.
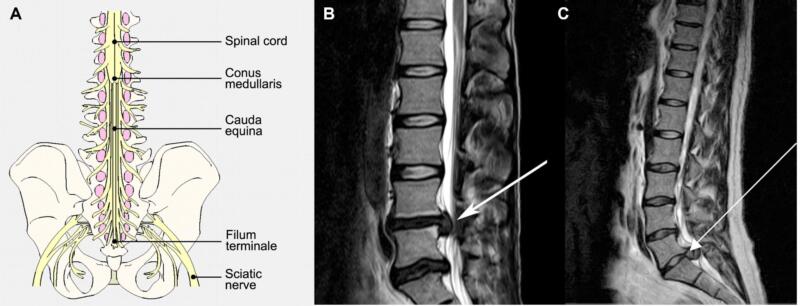
Hình 18. Thoát vị đĩa đệm gây CES. A. Sơ đồ chùm đuôi ngự với chóp tủy ở ngang L1. B. Thoát vị đĩa đệm ở L4L5 hoặc C. L5S1 gây chèn ép chùm đuôi ngựa.
Xử trí
Chẩn đoán sớm CES và phẫu thuật giải ép sớm đem đến cơ hội ổn định khiếm khuyết thần kinh hoặc có thể hồi phục. Triệu chứng xảy ra trong 1-2 ngày cho kết quả tốt hơn so với những ca có triệu chứng kéo dài > 7 ngày. Phẫu thuật sớm cho thấy có mối tương quan với phục hồi chức năng thần kinh, tuy nhiên vẫn có đến 20% BN vẫn bị rối loạn chức năng tiết niệu hoặc tình dục sau phẫu thuật. Phẫu thuật giải ép trong CES thường được tiến hành bằng cắt bản sống hai bên và lấy nhân đệm. Nếu có mất vững hoặc việc giải ép cần phải cắt bỏ nhiều xương để giải ép được an toàn và đầy đủ, có thể phải phẫu thuật hàn xương làm cứng cột sống. Điều trị nội khoa đơn thuần không được khuyến cáo.
Tham khảo thêm bài ĐẠI CƯƠNG CHẤN THƯƠNG CỘT SỐNG
Chèn ép tủy sống ác tính
Chẩn đoán/ Tiên lượng
U chèn ép tủy sống có thể xảy ra khi (1) u ngoài màng cứng chèn ép tủy sống, (2) u dẫn đến gãy cột sống bệnh lý và chén ép ống sống, hoặc (3) u xuất huyết hoặc chấn thương mạch máu (vascular insult) dẫn đến sa sút thần kinh cấp tính (hình 19). U có thể phân loại theo vị trí: u ngoài màng cứng, trong màng cứng, trong màng cứng ngoài tủy (ví dụ meningioma và schwannomas), hoặc trong màng cứng-trong tủy (ví dụ ependymoma và astrocytoma) (hình 19). Có thể có các u cột sống khác như lymphoma, u đa tủy xương (multiple myeloma), chordoma, và các loại u xương tiên phát. BN có tiền sử ung thư tiên phát cần được theo dõi và đánh giá sự thay đổi các triệu chứng thần kinh để loại trừ u di căn cột sống chèn ép tủy sống. Đặc biệt, BN có tiền sử ung thư và xuất hiện đau lưng cấp cần được chụp MRI để loại trừ di căn cột sống.
Xử trí
Nghiên cứu quan trọng của Patchell cho thấy điều trị u ác tính chèn ép tủy sống bằng phẫu thuật giải ép kết hợp xạ trị sau mổ cho thấy kết quả tốt hơn xạ trị đơn thuần trong việc duy trì chức năng thần kinh. Phẫu thuật trong chấn thương tủy sống do u cũng theo cùng nguyên tắc chung áp dụng cho chấn thương tủy sống do chấn thương, bao gồm giải ép nhanh chóng tủy sống và các rễ thần kinh và làm cứng (fusion) cột sống nếu cần thiết. Đường mổ ở cột sống cổ, ngực, và thắt lưng thay đổi tùy theo vị trí u, loại u, và đáp ứng với điều trị trước đây (chẳng hạn xạ trị). Đối với BN đau lưng mà không có triệu chứng thần kinh, mang áo nẹp, xạ trị hoặc bơm cement tạo hình đốt sống (kyphoplasty) có thể là những biện pháp điều trị tiềm năng.
Hình 19. U cột sống. A. Sơ đồ mô tả các loại bệnh lý và vị trí tương quan với cột sống. B. mặt cắt dọc và C. ngang trên MRI cho thấy gãy xương bệnh lý ở L2 do di căn từ carcinoma thận. D. Phim Xquang nghiêng và E. thẳng sau khi mổ cắt bỏ thân sống L2 và làm cứng lối sau T12-L4.
Kết luận
BN bị chèn ép tủy sống, chóp tủy, hoặc chùm đuôi ngựa có thể được phát hiện bằng cách khai thác bệnh sử hợp lý và khám toàn diện, kết hợp hình ảnh học. Có nhiều cơ chế khác nhau gây CTTS như chấn thương, nhiễm trùng, u, và chấn thương sau mổ. Phát hiện sớm CTTS, CES, và u là rất quan trọng đối với kết quả phục hồi của BN.
Các điểm cần nhớ
-Thang điểm ASIA là phương pháp đánh giá nhanh chóng mức độ và vị trí CTTS.
-Đa số các trường hợp CTTS là liệt tứ chi không hoàn toàn, việc can thiệp sớm và tích cực có thể cải thiện sự phục hồi chức năng tốt hơn so với nhóm liệt hoàn toàn.
-Hội chứng tủy trung tâm gây ra tê rần ở quanh vai, yếu và/hoặc tê rần ở bàn tay và có thể ở chân. Hội chứng Brown-Se’quard dẫn đến liệt cùng bên, mất cảm giác bản thể và rung cùng bên, mất cảm giác đau và nhiệt đối bên. Tổn thương động mạch tủy sống trước gây tổn thương sừng trước, dẫn đến yếu vận động, trong khi đó tổn thương động mạch tủy sống sau gây tổn thương sừng sau, gây ảnh hưởng cảm giác bản thể, và cảm giác rung.
-Chèn ép chóp tủy và chùm đuôi ngựa dẫn đến mất cảm giác vùng đáy chậu, yếu chi dưới, và rối loạn chức năng ruột/bàng quang.
-Chèn ép các cấu trúc thần kinh hoặc gãy xương bệnh lý do u có thể dẫn đến sa sút thần kinh nhanh chóng. Mổ giải ép sớm, sau đó xạ trị kết hợp cho thấy cải thiện chức năng thần kinh.
Trả lời
- E. CES thường có khởi phát đau lưng cấp và yếu chi dưới, tê rần quanh vùng đáy chậu, và rối loạn chức năng ruột (ví dụ: đại tiện không tự chủ) và bàng quang (ví dụ: bí tiểu). Cần tiến hành khám thần kinh đầy đủ, bao gồm thởi điểm xuất hiện triệu chứng, sức cơ, trương lực trực tràng, và tồn dư nước tiểu sau tiểu tiện, kết hợp đánh giá hình ảnh học.
- B. Sau khi thực hiện các biện pháp nhằm ổn định về huyết động, mổ giải ép sớm chùm đuôi ngựa sẽ giúp BN có cơ hội phục hồi tốt nhất. BN nên được theo dõi sau mổ ở đơn vị chăm sóc tích cực, không nên ở phòng bệnh thông thường, để bảo đảm huyết áp ổn định trong giai đoạn ngay sau mổ. Mặc dù có thể cần đặt đường chuyền để theo dõi huyết áp động mạch, cần duy trì huyết áp động mạch trung bình (HAĐMTB) ở mức thích hợp. Nên dùng dopamine hoặc norepinephrine thay cho phenylephrine (B) để nâng HAĐMTB vì phenylephrine có thể gây ra phản xạ chậm nhịp tim trong bối cảnh sốc thần kinh.
- E. Có nhiều bằng chứng rất tốt cho thấy nâng HAĐMTB (bước đầu tiên trong xử trí CTTS), và mổ giải ép sớm để giảm chấn thương tủy thứ phát giúp hồi phục chức năng thần kinh. Sử dụng corticoid vẫn còn nhiều tranh luận và có thể có lợi nếu sử dụng sớm trong một số trường hợp chấn thương nhưng không chắc chắn có lợi cho tất cả BN (B). Trong khi CTTS cấp và CES là những bệnh lý khác nhau, nhưng có nhiều điểm giống nhau trong chiến lược điều trị, chẳng hạn như xử trí đầu tiên trong protocol CTTS.
Chương 7. U tủy sống-tiên phát và di căn
Ca lâm sàng và câu hỏi
BN nam, 68 tuổi, tiền sử ung thư tiền liệt tuyến, đến khám vì đau lưng đột ngột. 5h trước đó, BN đi xuống cầu thang thì đột nhiên thấy đau lưng và đau chân trái. Khám cho thấy sức cơ 3/5 và giảm cảm giác chân trái. MRI có tiêm Gado cho thấy tổn thương bắt thuốc và gãy vỡ (burst fracture) ở L4 chèn ép túi màng cứng và các rễ thần kinh.
1.U nào thường di căn đến cột sống nhất?
a. Ung thư vú
b. Ung thư tiền liệt tuyến
c. Ung thư phổi
d. Melanoma
2.U trong màng cứng trong tủy sống phổ biến nhất?
a. Ependymoma
b. Glioblastoma
c. Metastasis
d. Hemangioblastoma
3.BN có phương tiện kim loại, phương pháp chẩn đoán hình ảnh nào là tốt nhất để chẩn đoán u trong màng cứng ngoài tủy ở cột sống?
a. MRI không cản quang
b. Chụp CT tủy sống (CT myelogram)
c. Xquang
d. PET CT
4.Vị trí nào ở cột sống hay gặp u di căn nhất?
a. Thắt lưng
b. Ngực
c. Cổ
d. Cùng
5.Vị trí nào u cột sống hay xuất hiện nhất?
a. Ngoài màng cứng
b. U trong màng cứng ngoài tủy sống
c. U trong màng cứng trong tủy sống
Nội dung
Dịch tễ học
U cột sống và tủy sống hiếm gặp hơn nhiều so với u nội sọ. Chúng chiếm khoảng 15% u hệ thần kinh trung ương. U phổ biến nhất ở cột sống là u di căn, chủ yếu gặp ở BN đã có tiền sử ung thư. Không giống u nội sọ, đa số u tủy sống tiên phát là u lành tính. U cột sống được chia thành: u ngoài màng cứng (55%), u trong màng cứng ngoài tủy (40%), và u trong màng cứng trong tủy (5%) (hình 20)
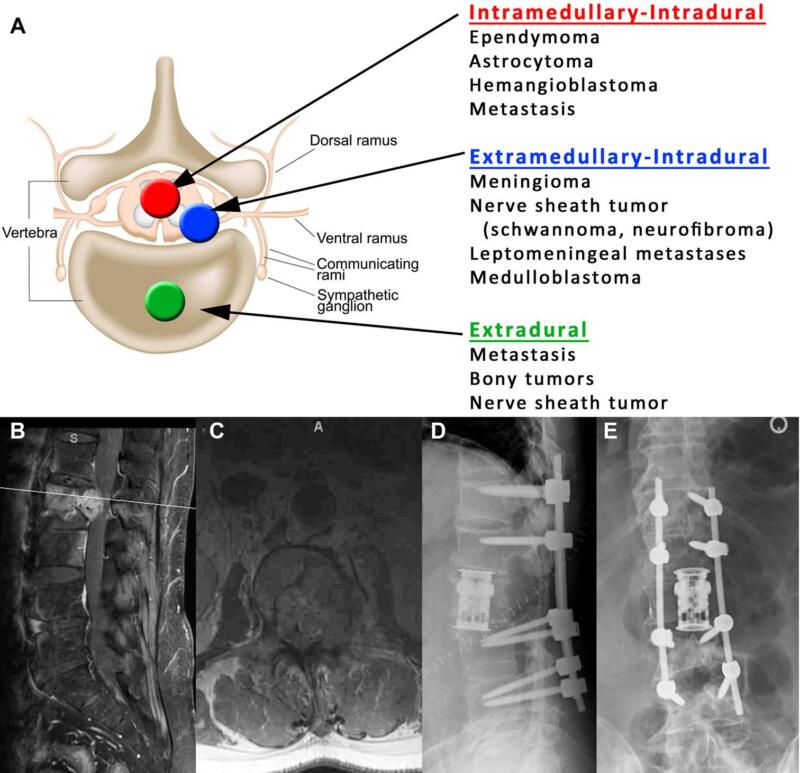
Hình 20. Phân loại u cột sống. A, U ngoài màng cứng. B, U trong màng cứng ngoài tủy. C, U trong màng cứng trong tủy.
Chẩn đoán
Thường rất khó để chẩn đoán u cột sống dựa vào lâm sàng đơn thuần. Khi hỏi bệnh sử, cần hỏi về bệnh lý ác tính (di căn), bệnh von Hippel-Lindau (hemangioblastomas), và neurofibromatosis type 2 (schwannomas). Tiêu chuẩn vàng để chẩn đoán bệnh lý tủy sống là MRI. Chuỗi xung T2 cho thấy hình ảnh phù nề và thành phần nang của u. Hình ảnh bắt Gadolinium trên T1 giúp chẩn đoán u và xác định mức độ xâm lấn của u. Ở BN không thể chụp MRI do chống chỉ định, chụp CT có tiêm thuốc tủy sống là một biện pháp thay thế.
Bên cạnh MRI và CT, có thể chỉ định một số xét nghiệm khác để chẩn đoán u cột sống. Trong một số trường hợp tổn thương ngoài màng cứng chưa rõ chẩn đoán, sinh thiết dưới hướng dẫn của CT có thể có ích trong chẩn đoán xác định, giúp việc lên kế hoạch điều trị dễ dàng hơn. Xquang đơn thuần có độ nhạy thấp nhưng có ích trong việc đánh giá sự toàn vẹn của đốt sống và có thể có ích trong chẩn đoán một số u xương tiên phát như Ewing sarcoma (hình ảnh con bướm, lốm đốm). Chụp mạch đôi khi có ích trong việc xác định mức độ tăng sinh mạch của khối u trước mổ. Có thể tiến hành làm tắc mạch khối u trong những trường hợp u tăng sinh mạch nhiều như hemangioblastomas và ung thư thận di căn để giảm chảy máu trong mổ. Chọc dịch não tủy tìm tế bào có thể giúp chẩn đoán bệnh lý di căn màng não.
U ngoài màng cứng
Tổng quan
U di căn là u ngoài màng cứng thường gặp nhất, chiếm khoảng 90% u ngoài màng cứng, các u ngoài màng cứng tiên phát chỉ chiếm 10%. Các u này làm tổn thương tủy sống do chèn ép trực tiếp hoặc làm tắc nghẽn hồi lưu tĩnh mạch dẫn đến ứ trệ tĩnh mạch và có thể gây nhồi máu. Tổn thương do chèn ép cấp tính các cấu trúc thần kinh có thể hồi phục, nhưng chèn ép mạn tính thì dẫn đến tổn thương không hồi phục.
Lâm sàng
Biểu hiện lâm sàng phụ thuộc tốc độ phát triển của u, tình trạng hủy xương, và mức độ chèn ép thần kinh. Đau là biểu hiện phổ biến nhất và có thể đau khu trú hoặc đau lan theo rễ. Rối loạn chức năng vận động, tự động, và cảm giác có thể xảy ra. Khởi phát với đau lưng cấp, yếu cơ, rối loạn cảm giác vùng đáy chậu, và đại hoặc tiểu tiện không tự chủ gợi ý hội chứng chùm đuôi ngựa. Chèn ép cấp tủy sống nên được xử trí cấp cứu trong vòng 24-48h từ khi triệu chứng khởi phát, nếu xử trí muộn, khả năng hồi phục chức năng thần kinh là rất thấp.
Chẩn đoán phân biệt
-U di căn: Đa số u cột sống ngoài màng cứng là u di căn. Nam giới nhiều hơn nữ giới. Phần lớn xuất hiện ở thân đốt sống nhưng cũng có thể nằm ở khoang ngoài màng cứng. Cột sống là vị trí đứng thứ 3 của u di căn. Cột sống ngực là vị trí phổ biến nhất. U di căn căn cột sống thường gặp nhất là ung thư phổi, vú, và tiền liệt tuyến, theo thứ tự đó. U di căn có thể gây chèn ép thần kinh hoặc gãy vỡ cột sống (burst fracture), dẫn đến sự xuất hiện đột ngột của các triệu chứng.
-Chordoma: Xuất phát từ di tích bào thai của dây sống (notochord). Vị trí hay gặp nhất là ở bản dốc (clivus) hoặc xương cùng. U phát triển chậm, tăng tín hiệu trên T2, ở đường giữa, có thể xuất hiện với triệu chứng của khiếm khuyết dây thần kinh sọ nếu u nằm ở clivus.
-Chondrosarcoma: U xuất phát từ sụn, là u ác tính. U tăng tín hiệu trên T2, có thể có vôi hóa, và có thể đau tăng về đêm.
-U xương: Xuất phát trực tiếp từ đốt sống, bao gồm: osteosarcoma, Ewing ‘s sarcoma, u xương dạng xương (osteoid osteoma), osteoblastoma, nang xương phình mạch (aneurysmal bone cyst), u tế bào khổng lồ (giant cell tumor), osteochondroma, và u mạch máu đốt sống (vertebral hemangioma).
-U khác: U tương bào (plasmacytoma, u đa tủy, đa u hạt (esoniphilic granuloma), u lục (chloroma), angiolipoma.
Điều trị
-U di căn ngoài màng cứng: Mục tiêu điều trị là duy trì chức năng thần kinh và duy trì hoặc phục hồi sự vững chắc của cột sống. Nghiên cứu quan trọng của Patchell đã làm sáng tỏ một số tiêu chuẩn có thể được sử dụng để xác định bệnh nhân nên được phẫu thuật, bao gồm: giải phẫu bệnh khẳng định ung thư, trên phim có hình ảnh tủy sống bị chèn đẩy, có ít nhất một dấu hiệu hoặc triệu chứng thần kinh, hoặc đau, tổn thương ở một khu vực (một đốt sống hoặc nhiều đột sống kệ cận nhau), và tiên lượng sống ít nhất 3 tháng. Tiêu chuẩn loại trừ của Patchell là u nhạy cảm tia xạ, liệt đã trên 48h, chèn ép rễ thần kinh đơn độc, và đã xạ trị u trước đó. Mặc dù những tiêu chuẩn này giúp chúng ta có cơ sở để phân tích những BN có thể có được lợi ích từ phẫu thuật, nhưng mỗi BN cần được đánh giá một cách cá thể hóa trước khi lựa chọn phương pháp điều trị. Các liệu pháp kèm theo bao gồm corticosteroid, hóa trị, và xạ trị.
-U tiên phát ngoài màng cứng: Mô bệnh học, mức độ lan truyền, kích thước khối u đóng vai trò quan trọng trong việc xác định liệu pháp đúng đắn cho bệnh nhân. Cắt bỏ u nguyên khối (en bloc) rộng rãi là phương thức lý tưởng đối với các u có thể phẫu thuật. Xạ và hóa trị có thể giúp ngăn ngừa tái phát. Osteosarcoma và chondrosarcoma là các u đề kháng với xạ trị. Ewing sarcoma và plasmacytoma có thể chỉ cần hóa trị và xạ trị.
U trong màng cứng ngoài tủy
U nằm ở khoang giữa màng cứng và màng nhện. Đa số u là lành tính, bao gồm u màng não, u tế bào schwan (schwannoma), neurofibromas, hemangioblastomas, và paraganglioma. U di căn hiếm khi nằm ở khoang này.
Lâm sàng
U trong màng cứng ngoài tủy phát triển chậm, vì vậy khởi phát lâm sàng thường âm thầm. Triệu chứng phổ biến nhất là đau khu trú hoặc đau theo rễ, nhưng cũng có thể có các biểu hiện khác như rối loạn dáng đi, yếu cơ, rối loạn cảm giác, bất lực, và rối loạn chức năng tự động. Triệu chứng của nơ-ron vận động trên (upper motor neuron) thường gặp khi khám lâm sàng.
Chẩn đoán phân biệt
-Schwannoma: U bao thần kinh xuất phát từ tế bào Schwann, u thường phát triển chậm. Có hình quả tạ đôi (dumbbell) khi u phát triển qua lổ liên hợp. Tăng tín hiệu trên T2 và có thể có thành phần nang. Trong trường hợp điển hình, u chỉ liên quan đến 1 bó (fascicle) của rễ thần kinh.
-U màng não: Xuất phát từ tế bào màng nhện (arachnoid cap cell), phổ biến nhất ở cột sống ngực. Hay gặp ở nữ hơn, và thường ở độ tuổi dưới 50. Tăng tín hiệu trên T2 và không có nang. Tăng cản quang đồng đều sau tiêm gadolinium. Có thể ngoài màng cứng hoàn toàn hoặc hỗn hợp trong/ngoài màng cứng.
-Neurofibroma: U bao thần kinh. Liên quan đến bệnh lý neurofibromatosis type 1. Tăng tín hiệu trên T2. Có thể phát triển từ trung tâm của rễ, giống như bản thân dây thần kinh phát triển to lên.
-Paraganglioma: U thần kinh nội tiết hiếm gặp, xuất phát từ cận hạch (paraganglia) ở tế bào glomus không có chromaffin (chromaffin-negative glomus cell). Tăng tín hiệu trên T2 và bắt thuốc Gado mạnh.
-U di căn: Đa số ngoài màng cứng nhưng trong màng cứng vẫn có thể xảy ra.
Điều trị
Theo dõi được khuyến cáo đối với những trường hợp u trong màng cứng, ngoài tủy không có triệu chứng. Trong trường hợp triệu chứng thần kinh tiến triển, phẫu thuật là lựa chọn hợp lý. Theo dõi thần kinh trong mổ (intraoperative monitoring) được khuyến cáo để đánh giá chức năng vận động và cảm giác trong quá trình bóc u. Nếu việc bóc u toàn bộ không thể thực hiện được do không có ranh giới rõ ràng giữa u và mô thần kinh bình thường, phẫu thuật bằng cách debulk khối u. Một số khối u cần phải debulk bên trong khối u trước để giảm đụng chạm, xô đẩy lên tủy sống và các rễ thần kinh khi bóc tách khối u ra khỏi nhu mô thần kinh.
U trong tủy sống
U trong tủy sống xuất phát từ bên trong tủy sống và là u cột sống thường gặp thứ III. U trong tủy sống phổ biến nhất là u màng nội tủy (ependymoma) và u tế bào hình sao (astrocytoma), ngoài ra có thể gặp hemangioblastoma và u mỡ (lipoma). Đa số các khối u này phát triển chậm và xuất hiện ở cổ và ngực cao. Tỷ lệ tử vong cho astrocytoma độ cao là 80%, trong khi đó ependymoma và hemangioblastoma có thể chữa lành nếu bóc u hoàn toàn.
Lâm sàng
Bệnh diễn biến lặng lẽ và chức năng tủy sống có thể duy trì do u phát triển chậm. Có thể biểu hiện đau tại chổ và đau theo rễ, yếu chi, rối loạn cảm giác, co cứng (spasticity), và rối loạn chức năng thần kinh tự động.
Chẩn đoán phân biệt
-U màng nội tủy: Xuất phát từ tế bào nội tủy (ependymal cell) của ống tủy trung tâm. Phổ biến hơn ở người lớn. U thường có ranh giới rõ và bắt thuốc, có thể có xuất huyết và nang thoái hóa. Rỗng tủy là hình ảnh thường thấy ở BN bị u màng nội tủy.
U tế bào hình sao: U xuất phát từ tế bào hình sao (astrocyte), có nhiều loại u: từ độ thấp (low-grade) ít ác tính đến u nguyên bào thần kinh đệm (glioblastoma) rất ác tính. Có thể có rỗng tủy và nang quanh u. Hay gặp cột sống cổ hơn các vị trí khác, u bắt thuốc cản quang không đồng đều.
-Hemangioblastoma: Bao gồm tế bào nội mô (endothelial cell), tế bào ngoại mạch (pericyte), tế bào cơ chất (stroma cell) hệ thần kinh trung ương. Có thể nằm trong bối cảnh hội chứng Hippel-Lindau. Bắt thuốc gadolinium nhiều, thường có rỗng tủy lớn.
-U khác: U bì (dermoid tumor), u ngoại bì (epidermoid), u máu thể hang, u mỡ, lipoma, và di căn trong tủy.
Điều trị
Kết quả mô bệnh học và tình trạng thần kinh là những yếu tố tiên lượng quan trọng nhất đối với u trong tủy. Không có hóa trị liệu chuẩn cho bất kỳ u trong màng cứng nào. Bóc u nhiều nhất có thể nhưng an toàn là mục tiêu điều trị đối với các u này. U tế bào hình sao hiếm khi có ranh giới rõ ràng và nên được lấy u từ bên trong trước (internally debulked). Vì ependymoma và hemangioblastoma thường có ranh giới rõ, nên bóc u toàn bộ là mục tiêu điều trị. Theo dõi điện thế gợi cảm giác và vận động nên được sử dụng trong quá trình bóc u.
Những điều cần ghi nhớ
-U cột sống hay gặp nhất là u ngoài màng cứng, vị trí hay gặp nhất là cột sống ngực. U cột sống phổ biến nhất là u di căn.
U ngoài màng cứng chèn ép tủy gây yếu liệt cấp tính cần phải mổ bóc u giải ép trong vòng 24-48h để phòng ngừa rối loạn chức năng thần kinh dài hạn.
-MRI là phương tiện chẩn đoán hình ảnh tiêu chuẩn vàng để chẩn đoán u cột sống.
Trả lời câu hỏi
BN có tiền sử bệnh lý ác tính nên cần nghĩ đến ung thư di căn cột sống. Bệnh nhân khởi phát đột ngột với đau lưng khu trú và đau theo rễ sau chấn thương nhẹ. Đây là dấu hiệu gợi ý gãy cột sống bệnh lý. Bệnh nhân khởi phát với đau lưng cấp tính, giảm cảm giác và MRI cho thấy u nên việc mổ giải ép cấp cứu và bóc khối u di căn này cần được thực hiện. Phẫu thuật trong vòng 24-48 giờ từ khi khởi phát là cực kỳ cần thiết để phòng tránh rối loạn chức năng thần kinh dài hạn.
1.C. Cột sống ngực và thắt lưng là vị trí u di căn thường gặp nhất. Ung thư vú và phổi thường di căn đến cột sống ngực do sự dẫn lưu tĩnh mạch tại chổ thông qua các tĩnh mạch phổi trong trường hợp ung thư phổi và thông qua các tĩnh mạch đơn (azygous veins) trong trường hợp ung thư vú. Tương tự, ung thư tiền liệt tuyến có khuynh hướng di căn đến cột sống thắt lưng.
2.A. Ependymoma là u trong tủy phổ biến nhất ở người lớn, trong khi đó astrocytoma là u trong tủy phổ biến nhất ở trẻ em. Những khối u này tương tự ependymoma ở hố sau, u thường phát triển chậm và lành tính.
3.B. Một số bệnh nhân có phương tiện kim loại không thể chụp MRI, trong trường hợp đó, phương tiện chẩn đoán hình ảnh tốt nhất là chụp CT tủy sống có bơm thuốc cản quang (CT myelogram). Điều này cũng có thể xảy ra với một số BN có mang điện cực kích thích não sâu và máy tạo nhịp. Cần xác định tính tương thích của các dụng cụ này với MRI để chỉ định vì không có phương tiện chẩn đoán hình ảnh nào tốt hơn MRI trong độ phân giải mô mềm.
4.B.Cột sống ngực là vị trí thường gặp nhất của u di căn. Cột sống cổ ít bị gặp nhất, chỉ chiếm khoảng 10%. Điều này có thể được giải thích bởi hệ thống tĩnh mạch như đã đề cập ở câu 1.
5.A. U di căn đến cột sống thường đi theo đường máu; vì vậy, chúng không thể phá vỡ hàng rào máu não. U di căn là u cột sống ngoài màng cứng thường gặp nhất.
BS. Trương Văn Trí dịch
Nguồn: Ahmad F.U., ESSENTIAL NEUROSURGERY FOR MEDICAL STUDENTS- SPINE, Operative neurosurgery, volume 17, number 2, pS153-S181
https://academic.oup.com/ons/article-abstract/17/Supplement_1/S153/5491059